Перейти к:
Влияние разных способов декомпрессии брюшной полости на динамику внутрибрюшного давления в раннем послеоперационном периоде у больных с вторичным распространенным перитонитом: наблюдательное исследование
https://doi.org/10.25207/1608-6228-2023-30-3-44-55
Аннотация
Введение. Внутрибрюшная гипертензия осложняет течение вторичного распространенного перитонита не менее чем в 60–70% случаев. Декомпрессия брюшной полости является важной составляющей в комплексе лечебных мероприятий у больных с вторичным распространенным перитонитом. Однако до настоящего времени не разработаны четкие критерии выбора метода и сроков декомпрессии брюшной полости, спорными остаются вопросы эффективности их применения при разных формах перитонита.
Цель исследования — изучить динамику показателей внутрибрюшного давления в раннем послеоперационном периоде при применении различных способов декомпрессии брюшной полости у больных с вторичным распространенным перитонитом.
Методы. Работа выполнена по дизайну наблюдательного клинического исследования на базе государственного бюджетного учреждения здравоохранения «Краевая клиническая больница скорой медицинской помощи» Министерства здравоохранения Краснодарского края в течение 01.2021–12.2022. Изучены показатели внутрибрюшного давления в раннем послеоперационном периоде у 74 больных с вторичным распространенным перитонитом. У 39 (52,7%) больных (группа 1) декомпрессия осуществлялась в виде продленной назогастральной интубации. У 15 (20,3%) пациентов (группа 2) проводилась назоинтестинальная интубация. Третья группа была представлена 10 (13,5%) случаями с применением технологии «open abdomen» и вакуумной терапией (vacuum assisted closure — VAC), а 4-я группа — больными с вакуум-ассистированной лапаростомой с назоинтестинальной интубацией. Степень тяжести перитонита оценивалась с помощью прогностической шкалы World Society of Emergency Surgery complication Intra Abdominal Infecnions Score (WSES cIAIs Score) и Мангеймского индекса перитонита. Динамика показателей внутрибрюшного давления определялась через мочевой катетер с помощью аппарата «Uno Meter Abdo Pressure® Kit» (ЗАО «Уномедикал, РФ) до операции и в течение 5 суток послеоперационного периода. Статистический анализ был основан на расчете непараметрического критерия Вилкоксона для сравнения показателей одной группы в разные периоды наблюдения. Для сравнения абсолютных показателей в разных группах использовали U-test Манна — Уитни.
Результаты. Назогастральный зонд не обеспечивает приемлемого снижения внутрибрюшного давления, особенно у больных с тяжелыми формами перитонита. Продленная назоинтестинальная интубация обеспечивала стойкое уменьшение внутрибрюшного давления на протяжении всего послеоперационного периода, а у больных с одномоментной интубацией после снижения показателей в 1-е сутки после операции отмечалось нарастание внутрибрюшной гипертензии. Наилучшие результаты динамики внутрибрюшного давления отмечены при применении вакуумассистированной лапаростомии и при сочетании ее с назоинтестинальной интубацией. На протяжении всего послеоперационного периода внутрибрюшной давление не превышало 15–17 мм рт. ст. Этот метод может применяться только при лечении самых тяжелых форм перитонита, при наличии показаний к санационным релапаротомиям и угрозе развития синдрома абдоминальной компрессии.
Заключение. Полученные данные позволяют оптимизировать процесс выбора хирургической тактики и способа декомпрессии брюшной полости с учетом степени тяжести перитонита и выраженности внутрибрюшной гипертензии.
Для цитирования:
Попандопуло К.И., Исаханян К.А., Базлов С.Б., Ушкварок П.С., Бабенко А.А. Влияние разных способов декомпрессии брюшной полости на динамику внутрибрюшного давления в раннем послеоперационном периоде у больных с вторичным распространенным перитонитом: наблюдательное исследование. Кубанский научный медицинский вестник. 2023;30(3):44-55. https://doi.org/10.25207/1608-6228-2023-30-3-44-55
For citation:
Popandopulo K.I., Isakhanian K.A., Bazlov S.B., Ushkvarok P.S., Babenko A.A. Effect of Different Methods of Abdominal Decompression on the Dynamics of Intra-Abdominal Pressure in the Early Postoperative Period in Patients with Secondary Diffuse Peritonitis: Observational Study. Kuban Scientific Medical Bulletin. 2023;30(3):44-55. (In Russ.) https://doi.org/10.25207/1608-6228-2023-30-3-44-55
ВВЕДЕНИЕ
Одним из специфических осложнений интраабдоминальных инфекций является повышение внутрибрюшного давления с развитием внутрибрюшной гипертензии (ВБГ) и синдрома абдоминальной компрессии (САК), или «abdominal compartment syndrome» [1–5]. По данным многочисленных исследований, ВБГ развивается у 60% больных с вторичным распространенным перитонитом как следствие отека брюшины, забрюшинной клетчатки, скопления большого количества патологического экссудата в брюшной полости, паралитической кишечной непроходимости и повышения внутрипросветного давления [2][6–9]. Повышение внутрибрюшного давления оказывает комплексное влияние на все жизненно важные системы жизнеобеспечения организма и его витальные функции [4][10]. Летальность при развитии САК высока и достигает 50–75% [2][11]. В настоящее время в Российской Федерации в качестве стандарта при оказании хирургической помощи больным с ВРП применяется назоинтестинальная интубация (НИИ) с использованием стандартных зондов Miller-Abbott1 отечественных и зарубежных производителей [2][12], эффективность которой составляет 80–90% [12–15].
Основными эффектами НИИ являются удаление токсического содержимого из просвета тонкой кишки, снижение внутрибрюшного и внутрикишечного давления, улучшение микроциркуляции в органах брюшной полости, профилактика САК, что создает условия для закрытия брюшной полости без натяжения передней брюшной стенки [16]. Однако проведенные исследования и метаанализы данных зарубежной литературы по сравнению эффективности НИИ с обычным назогастральным зондом существенных различий не выявили [17]. Кроме того, критическое отношение к НИИ связано с трудностью выполнения, травматичностью манипуляции, а также частыми осложнениями [15][18]. Декомпрессивная вакуум-ассистированная лапаростомия в настоящее время применяется в основном при лечении самых тяжелых форм вторичного распространенного перитонита (ВРП) [19][20]. Имеются данные, что декомпрессивная лапаростомия позволяет удерживать ВБД на уровне 15–17 мм рт. ст. [21][22]. Однако, несмотря на результаты исследований, описывающих положительный опыт применения декомпрессивной лапаростомии в сочетании с технологией Negative Wound Pressure Therapy (NWPT), результаты по данным различных авторов крайне неоднородны, что затрудняет объективную оценку эффективности этих методов [23].
Таким образом, несмотря на значительный прогресс хирургических технологий, результаты лечения ВРП не могут в полной мере удовлетворить хирургов. Это связано с недостаточно изученными патофизиологическими механизмами развития осложнений в виде ВБГ и САК, сепсиса и полиорганной недостаточности. Спорными остаются вопросы о выборе способа и сроков декомпрессии брюшной полости, а объективная оценка эффективности методов сложна и связана с анализом противоречивых данных.
Цель исследования — изучить динамику показателей внутрибрюшного давления в раннем послеоперационном периоде при применении различных способов декомпрессии брюшной полости у больных с вторичным распространенным перитонитом.
МЕТОДЫ
Дизайн исследования
Работа выполнена по дизайну наблюдательного клинического исследования. В исследование включены 74 больных с диагнозом «вторичный перитонит» различного генеза. Исследование носило проспективный характер.
Условия проведения исследования
Исследование проводилось на базе трех экстренных хирургических отделений государственного бюджетного учреждения здравоохранения «Краевая клиническая больница скорой медицинской помощи» Министерства здравоохранения Краснодарского края (ГБУЗ «ККБСМП» МЗ КК) и заключалось в изучении динамики показателей внутрибрюшного давления при применении различных способов декомпрессии брюшной полости у пациентов с вторичным распространенным перитонитом, находившихся на лечении в клинике в 2021–2022 гг. Выборка носила сплошной характер.
Критерии соответствия
Критерии включения
В исследование включались пациенты от 18 до 74 лет с наличием вторичного распространенного перитонита.
Критерии невключения
В исследование не включались пациенты старше 74 лет и больные, отказавшиеся от участия в исследовании. Кроме того, причиной отказа от включения в исследование являлось отсутствие в архивной истории болезни показателей внутрибрюшного давления в послеоперационном периоде.
Критерии исключения
Больные с доказанной специфической (tbc) этиологией перитонита, пациенты с сочетанной травмой, мезентериальным тромбозом, отказ от дальнейшего участия в исследовании, смерть пациента во время проведения исследования.
Описание критериев соответствия (диагностические критерии)
Отбор больных для участия в исследовании включал установление диагноза на основании клинической картины, результатов лабораторных и инструментальных исследований при поступлении в стационар, которые проводились в соответствии с Национальными рекомендациями и приятыми клиническими протоколами, а также на интраоперационных данных.
Подбор участников в группы
Подбор участников в группы проводился по выбранному способу декомпрессии брюшной полости в периоперационном периоде. В первую группу вошли 39 (52,7%) больных, у которых декомпрессия осуществлялась в виде продленной назогастральной интубации в сочетании с консервативными мероприятиями (медикаментозная терапия). Во вторую группу вошли 15 (20,3%) пациентов, которым во время оперативного вмешательства проводилась НИИ. Третья группа была представлена 10 (13,5%) случаями с применением технологии «open abdomen» и вакуумной терапией (vacuum assisted closure — VAC) с назогастральной интубацией. Еще 10 (13,5%) пациентов составили 4-ю группу, в которой применялось сочетание методов в виде продленной НИИ и вакуум-ассистированной лапаростомии.
Целевые показатели исследования
Основной показатель исследования
Основными показателями исследования явились абсолютные цифры внутрибрюшного давления, которые определялись у пациентов при поступлении в клинику и в течение первых 5 суток послеоперационного периода
Дополнительные показатели исследования
Дополнительными показателями исследования являлись степень тяжести перитонита и степень выраженности полиорганной дисфункции.
Методы измерения целевых показателей
Динамика абсолютных показателей ВБД определялась опосредованно по изменению давления в полости мочевого пузыря через мочевой катетер с помощью аппарата Uno Meter Abdo Pressure® Kit (ЗАО «Уномедикал», Россия) до операции и в течение 5 суток послеоперационного периода. Для объективной оценки динамики показателей ВБД определяли следующие параметры:
1. ΔВБД — средний абсолютный прирост, который характеризует размер увеличения (или уменьшения) уровня ряда за определенный промежуток времени и равен разности двух сравниваемых уровней (формула 1):
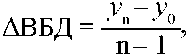 (1)
(1)
где y0, y1, y2, …, yt, yn — уровни временного ряда, n; n — количество уровней временного ряда; y0 — уровень временного ряда, принятый за базу сравнения, t — 1, 2, … n;
2. Т — средний темп роста (убывания) в % (формула 2).
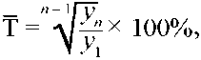 (2)
(2)
если темп роста равен 100%, то значение показателя не изменилось, если более 100%, то показатель увеличился, если менее 100% — показатель снизился;
3. К — средний темп прироста в % (формула 3):
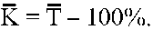 (3)
(3)
Степень тяжести перитонита оценивалась с помощью прогностической шкалы WSES cIAIs Score (World Society of Emergency Surgery complication Intra Abdominal Infections Score. WISS study, 2015) и Мангеймского индекса перитонита (МИП), а общая степень тяжести пациента и выраженность полиорганной дисфункции — с использованием шкал APACHE II (Acute Physiology And Chronic Health Evaluation II) и SOFA (Sequential Organ Failure Assessment). При этом учитывались результаты лабораторных клинических и биохимических исследований, проводимых в рамках стандартных протоколов лечения. Легкий перитонит характеризовался показателями МИП < 21, WSES cIAIs Score ≤ 3 баллов, при перитоните средней степени тяжести показатели МИП составляли от 21 до 29, а WSES cIAIs Score — от 4 до 7 баллов. Тяжелым перитонит считался при МИП > 29, а WSES cIAIs Score > 7.
Переменные (предикторы, конфаундеры, модификаторы эффекта)
Факторами, которые могли исказить результаты исследования, являются сопутствующие заболевания, сопровождающиеся повышением уровня внутрибрюшного давления, такие как выраженное ожирение, хронические обструктивные заболевания легких, органические поражения центральной нервной системы и некоторые другие. В ситуации, когда необходима экстренная помощь, эти болезни могли быть не распознаны или их наличию не придавалось должного значения. Кроме того, при сплошной выборке при формировании групп наблюдения отсутствовала рандомизация с учетом причины развития перитонита. Это могло повлиять на исходные величины внутрибрюшного давления, которое определялись при поступлении больного в клинику. Эти обстоятельства побудили к анализу именно динамики показателей внутрибрюшного давления внутри групп наблюдения.
Статистические процедуры
Принципы расчета размера выборки
Размер выборки предварительно не рассчитывался.
Статистические методы
Результаты для абсолютных значений представлены в виде среднего арифметического значения и ошибки выборочного среднего (M ± 𝑚). Для сравнения абсолютных показателей в группах использовали U-test Манна — Уитни. Для сравнения показателей в разные периоды наблюдения в пределах одной группы проводили на расчет непараметрического Т-критерия Вилкоксона. Различия считались достоверными при р ˂ 0,05. Проведение расчетов осуществлялись с помощью программы Stat Plus версии 7 (Analyst Soft Inc., США).
РЕЗУЛЬТАТЫ
Формирование выборки исследования
Формирование выборки проводилось в зависимости от выбранного способа декомпрессии брюшной полости у больных с ВРП. Выбор способа декомпрессии осуществлялся на основе субъективной интраоперационной оценки степени тяжести перитонита и выраженности ВБГ. В связи с тем что при некоторых видах острой хирургической патологии (в частности, при остром панкреатите и острой кишечной непроходимости) прямая коррелятивная зависимость между степенью тяжести перитонита и выраженностью внутрибрюшной гипертензии отсутствует, распределение больных в группах наблюдения можно считать случайным (рис. 1).

Рис. 1. Блок-схема дизайна проведенного исследования.
Примечание: блок-схема выполнена авторами (согласно рекомендациям STROBE).
Fig. 1. Schematic diagram of the research design.
Note: performed by the authors (according to STROBE recommendations).
Характеристики выборки (групп) исследования
Среди причин развития ВРП перфорации язвы желудка или двенадцатиперстной кишки были представлены 23 случаями. Острая кишечная непроходимость и острый панкреатит послужили причиной перитонита у 20 и 14 пациентов соответственно. Перфорация толстой кишки или ее дивертикула диагностированы в 7 случаях, тонкой кишки — в 4 наблюдениях. У 3 больных зарегистрирован острый аппендицит и у 3 — травма органов брюшной полости (рис. 2).
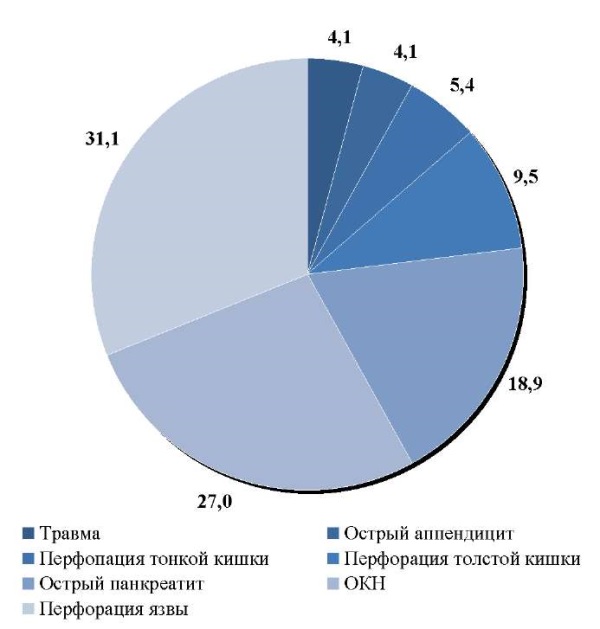
Рис. 2. Причины развития вторичного распространенного перитонита.
Примечание: рисунок выполнен авторами. Сокращение: ОКН — острая кишечная непроходимость.
Fig. 2. Causes of secondary diffuse peritonitis.
Note: performed by the authors. Abbreviations: ОКН — acute intestinal obstruction.
Распределение больных в группах наблюдения в зависимости от причины перитонита представлено в таблице 1.
Таблица 1. Распределение больных в группах наблюдения в зависимости от природы перитонита
Table 1. Distribution of patients in observation groups by nature of peritonitis
Причина ВРП | Группы наблюдения | Всего, абс. (%) | |||
1 (n = 39), абс. (%) | 2 (n = 15), абс. (%) | 3 (n = 10), абс. (%) | 4 (n = 10), абс. (%) | ||
Острый панкреатит (n = 14) | 9 (23,1%) | 3 (20%) | 1 (10%) | 1 (10%) | 14 (18,7%) |
ОКН (n = 20) | 11 (28,2%) | 3 (20%) | 3 (30%) | 3 (30%) | 20 (26,7%) |
Перфоративная язва (n = 23) | 15 (38,5%) | 4 (26,7%) | 2 (20%) | 2 (20%) | 23 (30,7%) |
Перфорация тонкой кишки (n = 4) | 1 (2,6%) | 1 (6,7%) | 1 (10%) | 1 (10%) | 4 (5,4%) |
Перфорация толстой кишки (n = 7) | 2 (5,1%) | 1 (6,7%) | 2 (20%) | 2 (20%) | 7 (9,5%) |
Травма живота (n = 3) | - | 1 (6,7%) | 1 (10%) | 1 (10%) | 3 (4,1%) |
Острый аппендицит (n = 3) | 1 (2,6%) | 2 (13,3%) | - | - | 3 (4,1%) |
ИТОГО | 39 (100%) | 15 (100%) | 10 (100%) | 10 (100%) | 74 (100%) |
Примечание: таблица составлена авторами. Сокращения: ВРП — вторично распространенный перитонит; ОКН — острая кишечная непроходимость.
Note: compiled by the authors. Abbreviations: ВРП — secondary diffuse peritonitis; ОКН — acute intestinal obstruction.
Основные результаты исследования
Показатели степени тяжести перитонита, интегральных шкал APACHEII и SOFA, отражающих степень тяжести общего состояния и выраженность полиорганной дисфункции, и уровень внутрибрюшного давления при поступлении больного в стационар представлены в таблице 2.
Таблица 2. Средние показатели степени тяжести перитонита, интегральных шкал и внутрибрюшного давления при поступлении в стационар в зависимости от вида хирургической патологии
Table 2. Mean values of peritonitis severity, integral scales and intra-abdominal pressure, upon admission to hospital, depending on type of surgical pathology
Причина ВРП | МИП | APACHE II | SOFA | ВБД |
Острый панкреатит (n = 14) | 15,8 ± 2,2 | 14,6 ± 1,7 | 5,7 ± 0,6 | 25,2 ± 2,6 |
ОКН (n = 20) | 13,2 ± 1,9 | 12,3 ± 1,3 | 3,3 ± 0,7 | 27,3 ± 2,5 |
Перфоративная язва (n = 23) | 9,8 ± 0,8 | 5,5 ± 0,6 | 0,7 ± 0,1 | 12,5 ± 2,2 |
Перфорация тонкой кишки (n = 4) | 17,6 ± 2,5 | 8,4 ± 0,9 | 0,8 ± 0,2 | 14,3 ± 1,7 |
Перфорация толстой кишки (n = 7) | 27,5 ± 2,1 | 11,8 ± 0,7 | 2,4 ± 0,6 | 25,8 ± 2,8 |
Травма живота (n = 3) | 25,4 ± 1,7 | 9,7 ± 1,2 | 2,6 ± 0,4 | 24,4 ± 1,6 |
Острый аппендицит (n = 3) | 18,7 ± 1,8 | 8,7 ± 1,3 | 1,9 ± 0,5 | 23,6 ± 2,2 |
Примечание: таблица составлена авторами. Сокращения: ВРП — вторично распространенный перитонит; ОКН — острая кишечная непроходимость; МИП — Мангеймский индекс перитонита; APACHE II — Acute Physiology And Chronic Health Evaluation II; SOFA — Sequential Organ Failure Assessment); ВБД — внутрибрюшное давление.
Note: compiled by the authors. Abbreviations: ВРП — secondary diffuse peritonitis; ОКН — acute intestinal obstruction; МИП — Mannheim Peritonitis Index; APACHE II — Acute Physiology And Chronic Health Evaluation II; SOFA –Sequential Organ Failure Assessment; ВБД — intra-abdominal pressure.
При анализе полученных данных в ряде случаев обращают на себя внимание несоответствия между показателями степени тяжести перитонита и внутрибрюшного давления. Обнаруженные непоследовательности побудили к расчету коэффициентов корреляции между указанными показателями у больных с определенной патологией, послужившей причиной развития распространенного перитонита.
Вычислялись коэффициент корреляции r-Пирсона R1 для значений шкалы МИП и показателей интегральных шкал, отражающих общую тяжесть состояния и степень выраженности эндогенной интоксикации (APACHE II и SOFA), коэффициент корреляции R2 для значений шкалы МИП и показателей внутрибрюшного давления и коэффициент корреляции R3 для показателей внутрибрюшного давления и значений интегральных шкал, отражающих общую тяжесть состояния и степень выраженности эндогенной интоксикации (APACHE II, SOFA). При анализе полученных данных (табл. 3) были определены две нозологические формы (острый панкреатит и острая кишечная непроходимость), при которых выявлены низкие коррелятивные связи между значениями МИП и показателями интегральных шкал, отражающих общую тяжесть состояния и степень выраженности эндогенной интоксикации (APACHE II и SOFA), а также между значениями МИП и показателями ВБД (R1 и R2).
Таблица 3. Значения коэффициентов корреляции между показателями
Table 3. Between-value correlation coefficients
Причина перитонита | Коэффициенты корреляции | ||
R1 | R2 | R3 | |
Острый панкреатит (n = 14) | 0,26 ± 0,06 | 0,17 ± 0,03 | 0,78 ± 0,07 |
ОКН (n = 20) | 0,19 ± 0,04 | 0,27 ± 0,07 | 0,92 ± 0,03 |
Перфоративная язва (n = 23) | 0,66 ± 0,04 | 0,61 ± 0,12 | 0,72 ± 0,08 |
Перфорация тонкой кишки (n = 4) | 0,86 ± 0,07 | 0,81 ± 0,10 | 0,88 ± 0,01 |
Перфорация толстой кишки (n = 7) | 0,75 ± 0,14 | 0,76 ± 0,08 | 0,80 ± 0,04 |
Травма живота (n = 3) | 0,77 ± 0.09 | 0,82 ± 0,05 | 0,79 ± 0,05 |
Острый аппендицит (n = 3) | 0,91 ± 0,03 | 0,96 ± 0,02 | 0,97 ± 0,01 |
Средние показатели | 0,62 ± 0,07 | 0,63 ± 0,06 | 0,82 ± 0,04 |
Примечание: таблица составлена авторами. Сокращение: ОКН — острая кишечная непроходимость.
Note: compiled by the authors. Abbreviations: ОКН — acute intestinal obstruction.
Полученные результаты свидетельствуют о том, что степень выраженности внутрибрюшной гипертензии определяется не только тяжестью ВРП, но и нозологической формой первичного заболевания, вызвавшей развитие перитонита.
В условиях, когда при определенных видах острой хирургической патологии, в частности при остром панкреатите или острой кишечной непроходимости, коррелятивные связи между степенью тяжести перитонита и выраженностью ВБГ отсутствуют, моментные ряды динамики показателей ВБД теряют признаки адаптивности.
В связи с этим анализировали динамику средних показателей ВБД в группах наблюдения с расчетом указанных выше параметров и определением тенденции к росту или снижению. Распределение больных в группах наблюдения по степени тяжести перитонита и средние показатели ВБД представлены в таблице 4.
Таблица 4. Распределение больных в группах наблюдения по степени тяжести перитонита и средние показатели внутрибрюшного давления в группах
Table 4. Distribution of patients in observation groups by peritonitis severity and mean values of intra-abdominal pressure in groups
Группы больных | Показатели | |||
WSES cIAIs Score | МИП | ВБД (мм рт. ст.) | ВБД среднее (мм рт. ст.) | |
1 (n = 39) | ≤3 (n = 22) | 11,2 ± 2,2 | 24,2 ± 6,9 | 25,3 ± 3,2 |
4–6 (n = 16) | 17,6 ± 3,1 | 25,6 ± 2,2 | ||
≥7 (n = 1) | 30,0 ± 3,3 | 28,0 | ||
2 (n = 15) | ≤3 (n = 5) | 11,5 ± 4,8 | 18,2 ± 4,2 | 23,1 ± 3,3 |
4–6 (n = 6) | 13,5 ± 2,7 | 22,7 ± 3,6 | ||
≥7 (n = 4) | 29,7 ± 3,5 | 27,5 ± 2,1 | ||
3 (n = 10) | ≤3 (n = 0) | - | - | 26,2 ± 3,8 |
4–6 (n = 2) | 16,5 ± 1,5 | 22,5 ± 1,5 | ||
≥7 (n = 8) | 30,6 ± 2,3 | 29,1 ± 3,5 | ||
4 (n = 10) | ≤3 (n = 0) | - | - | 29,1 ± 1,6 |
4–6 (n = 1) | 24 | 24,0 | ||
≥7 (n = 9) | 30,6 ± 2,3 | 29,7 ± 3,5 | ||
Примечание: таблица составлена авторами. Сокращения: WSES cIAIs Score — World Society of Emergency Surgery complication Intra Abdominal Infections Score; МИП — Мангеймcкий индекс перитонита; ВБД — внутрибрюшное давление; ВБД среднее — внутрибрюшное давление среднее.
Note: compiled by the authors. Abbreviations: WSES cIAIs Score — World Society of Emergency Surgery Complication Intra Abdominal Infections Score; МИП — Mannheim Peritonitis Index; ВБД — intra-abdominal pressure; ВБД среднее — mean intra-abdominal pressure.
Статистически достоверных различий в группах между средними показателями ВБД, определяемыми до процедуры декомпрессии, не выявлено. Это связано с тем, что группы формировались по виду выбранного способа декомпрессии брюшной полости, зачастую (особенно при ретроспективном анализе) этот выбор осуществлялся только на основании субъективной оценки хирурга, без учета особенностей патогенеза первичного заболевания, послужившего причиной развития перитонита. Динамика показателей ВБД в зависимости от способа декомпрессии в наблюдаемых группах представлена в таблице 5.
Таблица 5. Динамика показателей ВБД в группах наблюдения
Table 5. Dynamics of intra-abdominal pressure values in observation groups
Сутки после операции | Показатели | Группы наблюдения | |||
1 (n = 39) | 2 (n = 15) | 3 (n = 10) | 4 (n = 10) | ||
При поступлении | ВБДср | 25,3 ± 3,2 | 23,1 ± 3,3 | 26,2 ± 3,8 | 29,1 ± 1,6 |
1 | ВБД | 16,7 ± 1,4 | 15,6 ± 2,6 | 17,7 ± 2,5 | 16,4 ± 1,9 |
ΔВБД * | -9,6 | -7,5 | -8,7 | -12,7 | |
Тср (%) | 66,1 | 67,5 | 67,6 | 58,1 | |
Кср (%) | -33,9 | -32,5 | -32,4 | -41,9 | |
Т | 0,5 | 0 | 0 | 0 | |
p | <0,01 | <0,01 | <0,01 | <0,01 | |
2 | ВБД | 21,7 ± 2,1 | 17,4 ± 3,2 | 17,0 ± 1,7 | 16,0 ± 0,6 |
ΔВБД | +5,0 | +1,8 | -0,7 | -0,4 | |
Тср (%) | 129,9 | 111,5 | 96 | 97,6 | |
Кср (%) | 29,9 | 11,5 | -4 | -2,4 | |
Т | 0,5 | 72,5 | 49 | 94 | |
p | <0,01 | >0,05 | >0,05 | >0,05 | |
3 | ВБД | 23,4 ± 0,4 | 18,1 ± 1,5 | 15,2 ± 2,1 | 13,2 ± 1,3 |
ΔВБД | +1,7 | +0,7 | -1,8 | -2,8 | |
Тср (%) | 107,8 | 104 | 89,4 | 82,5 | |
Кср (%) | 7,8 | 4 | -10,6 | -17,5 | |
Т | 11,5 | 43,5 | 38 | 10 | |
p | <0,05 | >0,05 | 0,05 | >0,05 | |
4 | ВБД | 17,2 ± 2,2 | 14,8 ± 3,5 | 11,3 ± 1,4 | 12,7 ± 0,9 |
ΔВБД | -6,2 | -3,3 | -3,9 | -0,5 | |
Тср (%) | 73,5 | 81,8 | 74,3 | 96,2 | |
Кср (%) | -26,5 | -18,2 | -25,7 | -3,8 | |
Т | 0,5 | 2,0 | 2,5 | 42 | |
p | <0,01 | <0,05 | <0,01 | 0,05 | |
5 | ВБД | 14,9 ± 0,7 | 8,2 ± 1,1 | 9,0 ± 1,2 | 8,4 ± 1,1 |
ΔВБД | -2,3 | -6,6 | -2,3 | -4,3 | |
Тср (%) | 86,6 | 55,4 | 79,6 | 66,1 | |
Кср (%) | -13,4 | -44,6 | -20,4 | -33,9 | |
Т | 14,5 | 0 | 36,5 | 0,5 | |
p | <0,05 | <0,01 | <0,05 | <0,01 | |
Примечания: таблица составлена авторами; * — показатели динамики и достоверности различий уровня ВБД всегда рассчитывали по сравнению с предыдущим днем наблюдения. Сокращения: ВБД — внутрибрюшное давление; ΔВБД — средний абсолютный прирост внутрибрюшного давления; Тср — средний темп роста (убывания); Кср — средний темп прироста; Т — критерий Вилкоксона.
Notes: compiled by the authors; * — values of dynamics and significance of differences in the level of intra-abdominal pressure are calculated in comparison with the previous day of observation. Abbreviations: ВБД — intra-abdominal pressure; ΔВБД — mean absolute increase in intra-abdominal pressure; Тср — mean rate of increase (decrease); Кср — mean rate of increase; T — Wilcoxon test.
Полученные данные свидетельствуют о том, что само оперативное вмешательство у больных в ВРП оказывает декомпрессивное действие в виде снижения уровня внутрибрюшного давления на 30% и более. Однако на 2–3-и сутки послеоперационного периода у больных с назогастральным зондом отмечен рост ВБД до уровня дооперационных показателей. Это, вероятно, связано с остаточными явлениями перитонита и закономерной реакцией на операционную травму в виде пареза кишечника. Только с 4 суток послеоперационного периода отмечено некоторое снижение уровня ВБГ, что совпадало с клиническими показателями восстановления моторной функции тонкого кишечника, но и к 5-м суткам после операции показатели давления соответствовали 2-й степени тяжести ВБГ.
Осложнения при применении назогастральной интубации в виде дислокации зонда отмечены у 4 (10,3%) больных.
Во 2-й группе пациентов продленная НИИ обеспечивала стойкое снижение ВБД непосредственно после операции.
На 2–3-и сутки послеоперационного периода в этой группе больных так же, как и в первой, отмечено нарастание уровня ВБГ, однако увеличение показателей ВБД было незначительным. В целом в первые 3 суток после операции внутрибрюшное давление не превышало 18 мм рт. ст. При проведении продленной НИИ осложнения выявлены в 2 (13,3%) из 15 случаев. У 1 (6,7%) пациента отмечена дислокация назоинтестинального зонда, что потребовало его удаления, еще у 1 (6,7%) больного развилось носовое кровотечение, потребовавшее проведения передней тампонады носа. В 1 (6,7%) случае в раннем послеоперационном периоде диагностирована двусторонняя пневмония, однако доказать ее связь с проведением НИИ было затруднительно.
Самая лучшая динамика отмечена в 3-й и 4-й группах наблюдения. У больных с применением технологии «open abdomen» и вакуумной терапией (vacuum assisted closure — VAC) на всем протяжении послеоперационного периода отмечена стойкая тенденция к снижению показателей ВБД. При этом даже на 2–3-и сутки послеоперационного периода показатели ВБД не превышали 15–17 мм рт. ст. При применении сочетанных технологий в 4-й группе пациентов аналогичные показатели не превышали 12–16 мм рт. ст., что обусловлено снижением внутрипросветного давления и одновременной эвакуацией патологического экссудата из брюшной полости и уменьшением отека брюшины и забрюшинной клетчатки.
Дополнительные результаты исследования
Выявленные несоответствия между показателями степени тяжести перитонита и внутрибрюшного давления в случаях, когда причиной перитонита становилась острая кишечная непроходимость или острый панкреатит, диктуют необходимость дифференцированного подхода к выбору способа декомпрессии брюшной полости у пациентов с указанной патологией. При этом определяющим фактором должна служить не столько тяжесть перитонита, который, как правило, носит серозный или серозно-фибринозный характер, а выраженность внутрибрюшной гипертензии как предиктора развития полиорганной дисфункции.
ОБСУЖДЕНИЕ
Резюме основного результата исследования
В подавляющем большинстве случаев развитие ВРБ сопровождается ВБГ разной степени выраженности, которая зависит не только от степени тяжести перитонита, но и от особенностей патогенеза основного заболевания, являющегося причиной перитонита. Нами выявлены различия в динамике ВБД при использовании разных способов декомпрессии брюшной полости. Лучшие результаты получены при применении НИИ и вакуум-ассистированной лапаростомии, а также при сочетании технологий. Для выбора оптимального способа декомпрессии брюшной полости у больных с ВРП необходим персонифицированный подход с учетом патофизиологии основного заболевания, степени тяжести перитонита и других факторов.
Ограничения исследования
В ряде случаев отсутствие корреляции между степенью тяжести ВРП и выраженностью ВБГ может служить препятствием для получения достоверных данных о рисках развития САК у разных категорий больных. Полученные результаты и их значение следует обсуждать в самом широком контексте при выборе направлений будущих исследований.
Интерпретация результатов исследования
Одним из важнейших компонентов комплексного лечения ВРП является борьба с ВБГ, а выбор способа декомпрессии брюшной полости — важный вопрос хирургической тактики. Мониторинг показателей ВБД играет большую роль в прогнозировании возможности развития САК и общих результатов хирургического лечения больных с ВРП. На сегодняшний день предложено множество способов хирургической декомпрессии брюшной полости, из которых наибольшее распространение получили назогастральная интубация, НИИ и технология «open abdomen» в сочетании с вакуумной терапией.
Нами проведено изучение динамики показателей ВБД у 74 пациентов с ВРП при применении всех 4 видов декомпрессии брюшной полости. Установлено, что лучшие результаты получены в группе пациентов с применением технологии «open abdomen» в сочетании с вакуумной терапией (NPWT — negative pressure wound therapy). Уже в первые сутки послеоперационного периода удалось снизить средний уровень ВБГ на 30%. В дальнейшем отмечался небольшой, но устойчивый темп убывания показателей ВБД. Полученные нами данные совпадают с результатами других исследований, которые подтвердили эффективность использования технологии НИИ и NPWT, а также их сочетания при лечении больных с ВРП в виде уменьшения выраженности внутрибрюшной гипертензии, снижения числа септических осложнений и уровня летальности и сокращения сроков госпитализации больных [24–30]. P. Sibaja et al., 2017 [21] в обзоре 48 случаев лечения абдоминального сепсиса указывает на сохранение приемлемых показателей внутрибрюшного давления на протяжении всего послеоперационного периода. Это позволяет снизить риски развития полиорганной недостаточности у больных с ВРП. В систематическом обзоре F. Saeg et al. (2021) [22], также приводятся данные о положительном эффекте сочетания вакуум-терапии с постоянной ирригацией сложных ран, в том числе и открытых ран живота. О. В. Карасева и соавт. (2020) [25], обобщив опыт лечения 12 детей с ВРП, считают, что при открытом ведении живота вакуум-терапия является предпочтительной методикой, позволяющей при сохранении герметичности брюшной полости обеспечить оптимальные условия для ее санации и своевременной хирургической коррекции отсроченных осложнений. В 2021 году D. Tartaglia et al. [30], проанализировав результаты хирургического лечения 1474 больных с абдоминальным сепсисом, из которых у 113 (7,4%) применялась технология «open abdomen», пришли к выводу, что данный метод является наиболее безопасным и надежным при лечении наиболее тяжелых пациентов. Основными препятствиями для улучшения прогноза, по мнению авторов, являются тяжелые сопутствующие заболевания и развивающаяся полиорганная недостаточность. Похожие данные приводят И. М. Батыршин и соавт. (2020) [24] на основании изучения результатов лечения 43 больных с ВРП. И. Б. Уваров и соавт. (2022) [27], проведя проспективное сравнительное нерандомизированное клиническое исследование с включением 141 пациента, считают, что вакуум-ассистированная лапаростомия в сочетании с программированными этапными санациями брюшной полости обеспечивает более эффективное купирование местных и системных проявлений абдоминального сепсиса, снижение летальности и числа осложнений, а также сроки госпитализации. В то же время если эффективность НИИ доказана давно и на большом количестве клинического материала, то влияние технологии «open abdomen» и NPWT на динамику показателей внутрибрюшного давления изучена недостаточно, что определяет необходимость проведения дальнейших исследований в этом направлении.
Указанные технологии применяются в основном у самой сложной категории больных с ВРП, в частности у пациентов с показателями WSES cIAIs Score более 7 баллов, при наличии тяжелого сепсиса и выраженной полиорганной дисфункции, а также при явных показаниях к проведению этапных санаций брюшной полости. У больных с серозными, серозно-фибринозными и даже некоторыми гнойными формами ВРП, как правило, достаточно однократной адекватной санации брюшной полости. Кроме того, при применении вакуум-ассистированной лапаростомии отмечается достаточно высокий риск развития ишемии кишечника в зоне воздействия отрицательного давления, кишечных свищей, кровотечений, а также спаечной кишечной непроходимости и образования плохо дренируемых жидкостных скоплений и остаточных абсцессов брюшной полости2 [21][22][31][32]. При длительном существовании лапаростомы существует риск латерализации краев лапаротомной раны, что значительно затрудняет закрытие дефекта передней брюшной стенки. Для профилактики этого осложнения при благоприятном течении гнойно-септического процесса в брюшной полости мы старались провести закрытие лапаростомы в среднем на 5–6-е сутки послеоперационного периода.
Применение НИИ в качестве декомпрессионной процедуры также показало высокую эффективность. Уже через сутки после ее проведения отмечено выраженное снижение уровня ВБГ более чем на 30%, в дальнейшем на протяжении всего раннего послеоперационного периода определялись приемлемые показатели ВБД.
Одной из причин критического отношения к методу НИИ ряда зарубежных исследователей является техническая трудность установки назоинтестинального зонда и достаточно высокий процент осложнений [33]. Самыми серьезными осложнениями считается развитие пневмонии, ринитов и полисинуситов и дислокация зонда, которая в 100% случаев требует его удаления. Многие считают, что длительная НИИ может способствовать транслокации бактериальной флоры в проксимальные отделы кишечной трубки, а постоянный дискомфорт в области стояния толстого зонда значительно ухудшает качество жизни пациента после операции. Для предотвращения указанных осложнений мы использовали разработанный нами ранее зонд для НИИ диаметром 6,5 мм с двумя оливами на конце. Мы считаем, что применение НИИ оправдано при лечении больных с легкими и среднетяжелыми формами перитонитов, при наличии выраженной ВБГ, например при спаечной тонкокишечной непроходимости, осложненной разлитым серозно-фибринозным перитонитом. Помимо адекватной декомпрессии назоинтестинальный зонд может выполнять и функцию «внутреннего каркаса», который препятствует развитию нового спаечного процесса, хотя убедительных данных о противоспаечном эффекте НИИ в настоящее время нет [34].
Назогастральная интубация также оказывает определенный декомпрессивный эффект, но, как показывают наши данные, он является недостаточным. Преимуществами назогастральной интубации являются простота выполнения, возможность повторной его установки при дислокации и низкий уровень дискомфорта пациентов. При применении назогастральной интубации у больных с ВРП требуется тщательный мониторинг уровня ВБГ для раннего выявления рисков развития САК и своевременного выполнения дополнительных декомпрессивных мероприятий.
Полученные данные о динамике ВБД в раннем послеоперационном периоде позволяют применить персонифицированный подход к применению разных способов декомпрессии. При легких формах распространенного перитонита (cIAIsScore ≤ 3) и I стадии ВБГ по рекомендациям WSACS возможно применение назогастральной интубации при условии постоянного мониторинга уровня ВБД. При легких и среднетяжелых формах перитонита (3 < cIAIsScore ≤ 6) и II– III стадии ВБГ больному показана продленная НИИ. В случаях тяжелых перитонитов (cIAIsScore ≥ 7), требующих повторных санаций брюшной полости, III стадии ВБГ или наличии признаков САК необходимо использовать технологию «open abdomen» в виде вакуум-ассистированной лапаростомии или сочетание вакуум-ассистированной лапаростомии с НИИ.
ЗАКЛЮЧЕНИЕ
Выбор способа хирургической декомпрессии является важным элементом тактики лечения больных с ВРП. Полученные данные о динамике ВБД при различных способах декомпрессии брюшной полости позволяют считать метод НИИ и технологию вакуум-ассистированной лапаростомии оптимальными способами декомпрессии при лечении больных с тяжелыми и среднетяжелыми ВРП, осложненными выраженной энтеральной недостаточностью и внутрибрюшной гипертезией. Назогастральная интубация не обеспечивает достаточного эффекта декомпрессии брюшной полости, и ее применение возможно только при условии постоянного мониторинга уровня ВБД для своевременной диагностики и профилактики развития синдрома абдоминальной компрессии и полиорганной недостаточности.
1. Абдоминальная хирургическая инфекция: Российские национальные рекомендации. Под ред. Гельфанда Б. Р., Кириенко А. И., Хачатрян Н. Н. 2-е изд., перераб. и доп. М.: ООО «Медицинское информационное агентство». 2018. 168 с.: ил.
2. Горский В. А., Воленко А. В., Кривихин Д. В., Череватенко А. М., Армашов В. П. Технические особенности назоинтестинальной декомпрессии при перитоните. Практическая медицина. 2017; 6 (107): 27–31.
Список литературы
1. Lewis M., Benjamin E.R., Demetriades D. Intra-abdominal hypertension and abdominal compartment syndrome. Curr. Probl. Surg. 2021;58(11):100971. DOI: 10.1016/j.cpsurg.2021.100971
2. Тимербулатов В.М., Тимербулатов Ш.В., Фаязов Р .Р., Тимербулатов М.В., Гайнуллина Э.Н., Смыр Р .А. Диагностика и выбор метода лечения интраабдоминальной гипертензии абдоминального компартмент-синдрома. Вестник РАМН. 2019; 74(3): 210–215. DOI: 10.15690/vramn1080
3. Montalvo-Jave E.E., Espejel-Deloiza M., Chernitzky-Camaño J., Peña-Pérez C.A., Rivero-Sigarroa E., Ortega-León L.H. Abdominal compartment syndrome: Current concepts and management. Rev. Gastroenterol. Mex. (Engl Ed). 2020;85(4):443–451. English, Spanish. DOI: 10.1016/j.rgmx.2020.03.003
4. Smit M., van Meurs M., Zijlstra J.G. Intra-abdominal hypertension and abdominal compartment syndrome in critically ill patients: A narrative review of past, present, and future steps. Scand. J. Surg. 2022;111(1):14574969211030128. DOI: 10.1177/14574969211030128
5. Leon M., Chavez L., Surani S. Abdominal compartment syndrome among surgical patients. World. J. Gastrointest. Surg. 2021; 13(4): 330– 339. DOI: 10.4240/wjgs.v13.i4.330
6. Pritesh Kumar N., Bains L., Lal P., Mishra A., Yasir Beg M., Maranna H. Role of intra-abdominal pressure in the outcomes of perforation peritonitis: A prospective observational study. Turk. J. Surg. 2021; 37(3): 253–259. DOI: 10.47717/turkjsurg.2021.4945
7. Pereira B.M. Abdominal compartment syndrome and intra-abdominal hypertension. Curr. Opin. Crit. Care. 2019; 25(6): 688–696. DOI: 10.1097/MCC.0000000000000665
8. Kirkpatrick AW, Coccolini F, McDonald B, Roberts DJ. Definition, Pathophysiology, and Pathobiology of Intra-Abdominal Hypertension and the Abdominal Compartment Syndrome. In: Coccolini F., Malbrain M.L.N.G., Kirkpatrick A.W., Gamberini E., editors. Compartment Syndrome. Hot Topics in Acute Care Surgery and Trauma. 2020; 51–61. DOI: 10.1007/978-3-030-55378-4_6
9. Modares M., Tabari M. Phlegmonous gastritis complicated by abdominal compartment syndrome: a case report. BMC Surg. 2021; 21(1): 5. DOI: 10.1186/s12893-020-00999-y
10. Самарцев В.А., Гаврилов В.А., Пушкарев Б.С. Синдром интраабдоминальной гипертензии: современное состояние проблемы. Хирургическая практика. 2020; 2: 35–42. DOI: 10.38181/2223-2427-2020-2-35-42
11. Song M., Zhao P., Hu W. Application Effect of Intra-Abdominal Pressure Monitoring System in Early Enteral Nutrition Nursing of ICU Patients. Contrast Media. Mol. Imaging. 2022;2022:3545278. DOI: 10.1155/2022/3545278
12. Алиев С.А., Алиев Э.С. Назоинтестинальная интубациия в хирургии острой кишечной непроходимости и перитонита: прошлое, настоящее и будущее. Хирургия. Журнал им. Н.И. Пирогова. 2021; 10: 92–99. DOI: 10.17116/hirurgia202110192
13. Kayano H., Nomura E., Ueda Y., Kuramoto T., Machida T., Uda S., Mukai M., Yamamoto S., Makuuchi H. Evaluation of laparoscopic surgery for small bowel obstruction and factors related to outcomes. Wideochir Inne Tech Maloinwazyjne. 2020;15(2):268–275. DOI: 10.5114/wiitm.2020.93243
14. Tan Y., Chen H., Mao W., Yuan Q., Niu J. Short-Term Clinical Outcomes after Using Novel Deeper Intubation Technique (DIT) of Ileus Tube for Acute Bowel Obstruction Patients. Gastroenterol. Res. Pract. 2020; 2020: 1625154. DOI: 10.1155/2020/1625154
15. Zhu L., Zheng Y.X., Chen K.B. Clinical characteristics of nasointestinal ileus tube-induced intussusception: three case reports and a literature review. J. Int. Med. Res. 2020; 48(4): 300060519878356. DOI: 10.1177/0300060519878356
16. Курбонов К.М., Назирбоев К.Р., Даминова Н.М. Интубация тонкой кишки как компонент лечения острой странгуляционной тонкокишечной непроходимости. Вестник Авиценны. 2018; 20(4): 436–441. DOI: 10.25005/2074-0581-2018-20-4-436-441
17. Dong X.W., Huang S.L., Jiang Z.H., Song Y.F., Zhang X.S. Nasointestinal tubes versus nasogastric tubes in the management of small-bowel obstruction: A meta-analysis. Medicine (Baltimore). 2018; 97(36): e12175. DOI: 10.1097/MD.0000000000012175
18. Zhang G., Wang K., Yang G., Han C., Bi W. Clinical analysis of common complications induced by long nasointestinal tubes: A retrospective cohort study. Translational Surgery. 2018; 3(2): 28. DOI: 10.4103/ts.ts_22_17
19. Демко А.Е., Шляпников С.А., Синенченко Г.И., Кулагин В.И., Батыршин И.М., Луфт В.М., Пичугина Г.А., Склизков Д.С., Остроумова Ю.С., Осипов А.В. Успешное лечение пациента с высокими свищами желудочно-кишечного тракта на фоне третичного перитонита и тяжелого абдоминального сепсиса. Вестник хирургии имени И. И. Грекова. 2019; 178(2): 52–55. DOI: 10.24884/0042-4625-2019-178-2-52-55
20. Pappalardo V., Rausei S., Ardita V., Boni L., Dionigi G. Should Negative Pressure Therapy Replace Any Other Temporary Abdominal Closure Device in Open-Abdomen Management of Secondary Peritonitis? Surg. Technol. Int. 2021; 38: 127–138. DOI: 10.52198/21.STI.38.GS1386
21. Sibaja P., Sanchez A., Villegas G., Apestegui A., Mora E. Management of the open abdomen using negative pressure wound therapy with instillation in severe abdominal sepsis: A review of 48 cases in Hospital Mexico, Costa Rica. Int. J. Surg. Case. Rep. 2017; 30: 26–30. DOI: 10.1016/j.ijscr.2016.11.024
22. Saeg F., Schoenbrunner A.R., Janis J.E. Evidence-Based Wound Irrigation: Separating Fact from Fiction. Plast. Reconstr. Surg. 2021; 148(4): 601e–614e. DOI: 10.1097/PRS.0000000000008331
23. Muresan M., Muresan S., Brinzaniuc K., Voidazan S., Sala D., Jimborean O., Hussam A.H., Bara T. Jr., Popescu G., Borz C., Neagoe R. How much does decompressive laparotomy reduce the mortality rate in primary abdominal compartment syndrome? A single-center prospective study on 66 patients. Medicine (Baltimore). 2017; 96(5): e6006. DOI: 10.1097/MD.0000000000006006
24. Батыршин И.М., Шляпников С.А., Демко А.Е., Остроумова Ю.С., Склизков Д.С., Фомин Д.В., Тишков А.В., Страх Л.В. Прогнозирование и дифференцированный подход в лечении больных с вторичным перитонитом и абдоминальным сепсисом. Хирургия. Журнал им. Н.И. Пирогова. 2020; 5: 27–33. DOI: 10.17116/hirurgia202005127
25. Карасева О.В., Тимофеева А.В., Горелик А.Л., Голиков Д.Е. Вакуум-терапия в неотложной абдоминальной хирургии у детей. Российский вестник детской хирургии, анестезиологии и реаниматологии. 2021; 11(3S): 62. DOI: 10.17816/psaic1106
26. Сигуа Б.В., Земляной В.П., Петров С.В., Игнатенко В.А., Котков П.А. Хирургические аспекты лечения пациентов с распространенным перитонитом. Журнал им. Н.В. Склифосовского «Неотложная медицинская помощь». 2021; 10(1): 58–65. DOI: 10.23934/2223-9022-2021-10-1-58-65
27. Уваров И.Б., Сичинава Д.Д., Мануйлов А.М. Вакуум-ассистированная лапаростомия с этапными санациями в лечении вторичного распространенного послеоперационного перитонита: проспективное сравнительное нерандомизированное клиническое исследование. Кубанский научный медицинский вестник. 2022; 29(1): 62–76. DOI: 10.25207/1608-6228-2022-29-1-62-76
28. Godínez-Vidal A.R., Alcántara-Gordillo R., Aguirre-Rojano V.I., López-Romero S.C., González-Calatayud M., González-Pérez L.G., Pulido-Cejudo A., Gracida-Mancilla N.I. Evaluation of C-reactive protein, procalcitonin and the PCR/PCT index as indicators of mortality in abdominal sepsis. Cir. Cir. 2020; 88(2): 150–153. DOI: 10.24875/CIRU.19000993
29. Neri A., Fusario D., Marano L., Savelli V., Bartalini Cinughi de Pazzi A., Cassetti D., Roviello F., Marrelli D. Clinical evaluation of the Mannheim Prognostic Index in post-operative peritonitis: a prospective cohort study. Updates. Surg. 2020; 72(4): 1159–1166. DOI: 10.1007/s13304-020-00831-5
30. Tartaglia D., Marin J.N., Nicoli A.M., De Palma A., Picchi M., Musetti S., Cremonini C., Salvadori S., Coccolini F., Chiarugi M. Predictive factors of mortality in open abdomen for abdominal sepsis: a retrospective cohort study on 113 patients. Updates. Surg. 2021; 73(5): 1975–1982. DOI: 10.1007/s13304-021-01012-8
31. Coccolini F., Montori G., Ceresoli M., Catena F., Moore E.E., Ivatury R., Biffl W., Peitzman A., Coimbra R., Rizoli S., Kluger Y., Abu-Zidan F.M., Sartelli M., De Moya M., Velmahos G., Fraga G.P., Pereira B.M., Leppaniemi A., Boermeester M.A., Kirkpatrick A.W., Maier R., Bala M., Sakakushev B., Khokha V., Malbrain M., Agnoletti V., Martin-Loeches I., Sugrue M., Di Saverio S., Griffiths E., Soreide K., Mazuski J.E., May A.K., Montravers P., Melotti R.M., Pisano M., Salvetti F., Marchesi G., Valetti T.M., Scalea T., Chiara O., Kashuk J.L., Ansaloni L. The role of open abdomen in non-trauma patient: WSES Consensus Paper. World J. Emerg. Surg. 2017; 12: 39. DOI: 10.1186/s13017017-0146-1
32. Coccolini F., Gubbiotti F., Ceresoli M., Tartaglia D., Fugazzola P., Ansaloni L., Sartelli M., Kluger Y., Kirkpatrick A., Amico F., Catena F., Chiarugi M.; IROA study group. Open Abdomen and Fluid Instillation in the Septic Abdomen: Results from the IROA Study. WorldJ. Surg. 2020; 44(12): 4032–4040. DOI: 10.1007/s00268-020-05728-3
33. Шаповальянц С.Г., Ларичев С.Е., Шабрин А.В., Желещиков А.Л., Чесарев А.А. Назоинтестинальная интубация в лечении острой спаечной тонкокишечной непроходимости. Хирургия. Журнал им. Н.И. Пирогова. 2022;(12–2):81–89. DOI: 10.17116/hirurgia202212281
34. Ten Broek R.P.G., Krielen P., Di Saverio S., Coccolini F., Biffl W.L., Ansaloni L., Velmahos G.C., Sartelli M., Fraga G.P., Kelly M.D., Moore F.A., Peitzman A.B., Leppaniemi A., Moore E.E., Jeekel J., Kluger Y., Sugrue M., Balogh Z.J., Bendinelli C., Civil I., Coimbra R., De Moya M., Ferrada P., Inaba K., Ivatury R., Latifi R., Kashuk J.L., Kirkpatrick A.W., Maier R., Rizoli S., Sakakushev B., Scalea T., Søreide K., Weber D., Wani I., Abu-Zidan F.M., De’Angelis N., Piscioneri F., Galante J.M., Catena F., van Goor H. Bologna guidelines for diagnosis and management of adhesive small bowel obstruction (ASBO): 2017 update of the evidence-based guidelines from the world society of emergency surgery ASBO working group. World J. Emerg. Surg. 2018; 13: 24.
Об авторах
К. И. ПопандопулоРоссия
Попандопуло Константин Иванович — доктор медицинских наук, доцент; заведующий кафедрой факультетской и госпитальной хирургии.
Ул. им. Митрофана Седина, д. 4, Краснодар, 350063
К. А. Исаханян
Россия
Исаханян Карен Армикович — ассистент кафедры факультетской и госпитальной хирургии.
Ул. им. Митрофана Седина, д. 4, Краснодар, 350063
С. Б. Базлов
Россия
Базлов Сергей Борисович — кандидат медицинских наук; доцент кафедры факультетской и госпитальной хирургии.
Ул. им. Митрофана Седина, д. 4, Краснодар, 350063
П. С. Ушкварок
Россия
Ушкварок Полина Сергеевна — студентка 6-го курса лечебного факультета.
Ул. им. Митрофана Седина, д. 4, Краснодар, 350063
А. А. Бабенко
Россия
Бабенко Анастасия Александровна — студентка 6-го курса лечебного факультета.
Ул. им. Митрофана Седина, д. 4, Краснодар, 350063
Рецензия
Для цитирования:
Попандопуло К.И., Исаханян К.А., Базлов С.Б., Ушкварок П.С., Бабенко А.А. Влияние разных способов декомпрессии брюшной полости на динамику внутрибрюшного давления в раннем послеоперационном периоде у больных с вторичным распространенным перитонитом: наблюдательное исследование. Кубанский научный медицинский вестник. 2023;30(3):44-55. https://doi.org/10.25207/1608-6228-2023-30-3-44-55
For citation:
Popandopulo K.I., Isakhanian K.A., Bazlov S.B., Ushkvarok P.S., Babenko A.A. Effect of Different Methods of Abdominal Decompression on the Dynamics of Intra-Abdominal Pressure in the Early Postoperative Period in Patients with Secondary Diffuse Peritonitis: Observational Study. Kuban Scientific Medical Bulletin. 2023;30(3):44-55. (In Russ.) https://doi.org/10.25207/1608-6228-2023-30-3-44-55








































