Перейти к:
Интегративный анализ предикторов неблагоприятного течения болезни Паркинсона по данным экспертиз качества медицинской помощи: ретроспективное когортное исследование
https://doi.org/10.25207/1608-6228-2023-30-1-69-77
Аннотация
Введение. Болезнь Паркинсона — нейродегенеративное заболевание, приводящее к тяжелой инвалидизации, особенно на поздних стадиях. Медицинская помощь должна быть выполнена согласно современным клиническим рекомендациям и стандартам. Оценка качества оказания медицинской помощи в Российской Федерации проводится на основании изучения медицинской документации экспертами страховых компаний на соответствие ее российским стандартам и другим регламентирующим документам.
Цель исследования — изучить предикторы неблагоприятного течения болезни Паркинсона по результатам плановых экспертиз качества медицинской помощи.
Методы. Проведено ретроспективное когортное исследование 7264 экспертиз качества медицинской помощи 1754 пациентов с болезнью Паркинсона за период с 2011 по 2018 год на территории Российской Федерации. Были изучены два признака: наличие/отсутствие прогрессирования заболевания и определение/усугубление группы инвалидности или сохранение прежней степени социальной и профессиональной активности. Полученные данные были использованы для построения диагностических таблиц прогностических факторов течения болезни Паркинсона по А. Вальду. Статистическая обработка данных проводилась с использованием пакета прикладных статистических программ Statistica 13 (StatSoft, США).
Результаты. Разработаны диагностические таблицы для определения вероятных факторов, влияющих на прогрессирование болезни Паркинсона и соответственно ухудшение степени социальной и/или профессиональной активности с оценкой диагностических коэффициентов, при достижении которых риск ухудшения состояния пациентов с болезнью Паркинсона составит более 95%.
Заключение. Наибольшее прогрессирование болезни Паркинсона (p < 0,05) был отмечено в тех случаях, где были выявлены дефекты сбора жалоб, анамнеза и клинической оценки состояния пациентов, неадекватное назначение или вообще отсутствие назначения препаратов леводопы при наличии показаний, а также дефекты коррекции фоновых заболеваний. Вероятность появления или усугубления социальной дезадаптации пациентов с болезнью Паркинсона (p < 0,05) была отмечена чаще в тех случаях, когда обнаружены дефекты сбора жалоб и анамнеза, неврологического осмотра и клинической оценки состояния пациентов, а также неадекватного назначения или вообще отсутствие назначения препаратов леводопы при наличии показаний.
Ключевые слова
Для цитирования:
Штаймец С.В., Жукова Н.Г., Катина М.М., Жукова И.А., Агашева А.Е., Новотный Д.А. Интегративный анализ предикторов неблагоприятного течения болезни Паркинсона по данным экспертиз качества медицинской помощи: ретроспективное когортное исследование. Кубанский научный медицинский вестник. 2023;30(1):69-77. https://doi.org/10.25207/1608-6228-2023-30-1-69-77
For citation:
Shtaimets S.V., Zhukova N.G., Katina M.M., Zhukova I.A., Agasheva A.Е., Novotnyy D.A. Integrative Analysis of Predictors for Unfavorable Course of Parkinson Disease According to Medical Care Assessment: Cohort Retrospective Study. Kuban Scientific Medical Bulletin. 2023;30(1):69-77. (In Russ.) https://doi.org/10.25207/1608-6228-2023-30-1-69-77
ВВЕДЕНИЕ
Болезнь Паркинсона (БП) — нейродегенеративное заболевание, причина возникновения которого до настоявшего времени изучается, и, несмотря на все разнообразие вариантов современного фармакологического и хирургического лечения, приводящее к тяжелой инвалидизации, особенно на поздних стадиях [1–3].
С учетом увеличения количества пожилых людей в общей человеческой популяции ожидается рост пациентов с БП. Ведущими симптомами при БП являются двигательные нарушения, приводящие пациентов к возрастающей зависимости от окружающих. Лечение БП в первую очередь направлено на уменьшение моторных нарушений.
Трудоспособность пациентов с БП является еще одной важной проблемой. Так, отмечен более ранний выход на пенсию пациентов с БП — примерно на 4–7 лет раньше, чем в популяции в целом [4][5]. Зарегистрировано, что БП приводит к потере работы в среднем менее чем через 10 лет после начала заболевания [5]. Досрочный выход на пенсию пациентов с БП влечет за собой существенные экономические последствия и является серьезной проблемой. Отечественные данные [6] при анализе инвалидизации пациентов с БП показали позднее установление группы инвалидности, что чаще было связано с их отказом проходить медико-социальную экспертизу из-за страха потерять работу. Все вышесказанное определяет необходимость максимально качественного использования всех современных методов лечения БП, что официально документировано в российских стандартах1 и клинических рекомендациях по ведению пациентов с БП2 [7]. Оценка качества оказания медицинской помощи в РФ проводится на основании изучения медицинской документации экспертами страховых компаний на соответствие ее российским стандартам и другим регламентирующим документам. Экспертиза качества медицинской помощи — это объективный метод, позволяющий оценить качество лечебно-диагностической помощи посредством выявления несоответствий нормативно-правовым актам и сложившейся клинической практике [8].
Цель исследования — изучить предикторы неблагоприятного течения болезни Паркинсона по результатам плановых экспертиз качества медицинской помощи.
МЕТОДЫ
Дизайн исследования
Проведено ретроспективное когортное исследование 7264 экспертиз качества медицинской помощи 1754 пациентов с болезнью Паркинсона на территории Российской Федерации (РФ).
Условия проведения исследования
В работе использованы данные, полученные по результатам экспертизы качества медицинской помощи и медико-экономического контроля страховой медицинской организации «АльфаСтрахование-ОМС» за период с 2011 по 2018 год.
Все экспертизы проведены в соответствии со статьей 40 ФЗ № 326 от 29.11.2010 (ред. от 28.01.2020)3 и Порядком организации и проведения контроля объема, сроков, качества и условий оказания медицинской помощи по обязательному медицинскому страхованию Федерального фонда обязательного медицинского страхования.
Анализ полученных данных проведен на базе федерального государственного бюджетного образовательного учреждения высшего образования «Сибирский государственный медицинский университет» Министерства здравоохранения Российской Федерации.
Критерии соответствия
Критерии включения
Наличие верифицированного диагноза БП; не менее четырех обращений за медицинской помощью в период 60 месяцев (5 лет); не менее двух экспертиз качества медицинской помощи (первая — в первый год наблюдения и повторные — в последующие 5 лет).
Критерии невключения
Инсульт и его последствия; объемный процесс и метастатические поражения центральной нервной системы (ЦНС); психические заболевания; эссенциальный тремор; эпилепсия.
Критерии исключения
Возникновение инсульта в период наблюдения; смертельный исход; диагностика объемного процесса и/или метастатического поражения ЦНС.
Описание критериев соответствия (диагностические критерии)
Критерии устанавливались из вторичных источников — данных медицинских документов
Подбор участников в группы
Выборка формировалась произвольным способом на основании базы данных экспертиз качества медицинской помощи в соответствии с заданными критериями.
Целевые показатели исследования
Основной показатель исследования
Основной конечной точкой исследования является определение статистически значимых прогностических факторов, выявляющихся при неблагоприятном течении (прогрессировании) и неблагоприятной социальной и профессиональной адаптации у пациентов с БП по данным экспертиз медицинской помощи.
Дополнительные показатели исследования
Оценка дополнительных показателей в данном исследовании не предусмотрена в связи с ограниченным количеством данных экспертиз качества медицинской помощи.
Методы измерения целевых показателей
Каждый из прогностических факторов (наличие/отсутствие прогрессирования заболевания и определение/усугубление группы инвалидности) рассматривали с двумя возможными вариантами: «Да» — наличие соответствующего фактора и «Нет» — отсутствие соответствующего фактора.
В соответствии с методом А. Вальда [9] проводили вычисление диагностических коэффициентов каждого из признаков по формуле (1):
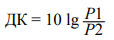 (1),
(1),
где: ДК — диагностический коэффициент; Р1 — относительная частота фактора в первом верифицируемом состоянии (неблагоприятное течение БП — соответственно, прогрессирующее течение и нарушение социальной адаптации), выраженная в долях от единицы; Р2 — относительная частота фактора во втором верифицируемом состоянии (благоприятное течение заболевания), выраженная в долях от единицы.
Информативность (J) каждого из диагностических коэффициентов соответствующих прогностических факторов, представленных в таблицах 1 и 2, рассчитывали по формуле Кульбака (2) [9]:
J = ДК ×1/2 (Р1–Р2), (2)
где: J — информативность диагностического коэффициента; ДК — диагностический коэффициент; Р1 — относительная частота признака в первом верифицируемом состоянии (неблагоприятное течение БП — соответственно, прогрессирующее течение и нарушение социальной адаптации), выраженная в долях от единицы; Р2 — относительная частота признака во втором верифицируемом состоянии (благоприятное течение заболевания), выраженная в долях от единицы.
Для определения прогноза течения заболевания в каждом конкретном случае рассчитывается алгебраическая сумма диагностического коэффициента (ДК). В соответствии с методом А. Вальда для p < 0,05 значение суммы ДК будет «+13» и «-13».
При достижении порога со знаком «+13» выносится решение о высоком риске (вероятность более 95%) прогрессирования заболевания и нарушения социальной адаптации, а при достижении порога со знаком «-13» — о низком риске прогрессирования БП (вероятность менее 5%).
Малоинформативные (J < 0,4), а также дублирующие признаки были исключены из рассмотрения.
Переменные (предикторы, конфаундеры, модификаторы эффекта)
Для корректировки результатов исследования учитывались факторы: оказывающие влияние на прогрессирование заболевания (переход на худшую стадию); оказывающие влияние на выявление социальной и профессиональной дезадаптации (определение или усугубление группы инвалидности); неблагоприятно влияющие на характер течения заболевания, для оптимизации лечебно-диагностического процесса в каждом конкретном случае.
Статистические процедуры
Принципы расчета размера выборки
Исследование выполнено сплошным методом по результатам экспертиз, поэтому объем выборки не рассчитывался.
Статистические методы
Статистическая обработка данных проводилась с использованием пакета прикладных статистических программ Statistica 13 (StatSoft, США). Для оценки значимости различий в частотах встречаемости признаков использовался t-критерий Стьюдента. Критический уровень значимости p < 0,05.
РЕЗУЛЬТАТЫ
Формирование выборки исследования
Был проведен анализ 7264 экспертиз качества медицинской помощи 1754 пациентов с БП. Принципы формирования выборки исследования, а также блок-схема дизайна исследования представлены на рисунке.
В конечной точке исследования (через 60 месяцев наблюдения) зарегистрировано 1480 человек. Исследование было разделено на два блока.
Блок I. В зависимости от наличия/отсутствия прогрессирования были сформированы 2 группы пациентов. I группа: пациенты с прогрессирующим течением БП (изменение стадии на более плохую за период наблюдения) — 577 человек; II группа: пациенты, у которых не зафиксировано прогрессирования заболевания (клинически сохранили прежнюю стадию за наблюдаемый период, что может быть объяснено достаточной медикаментозной компенсацией, и нахождение части из них в так называемом «медовом периоде») — 903 человека.
Блок II. Эта же выборка из 1480 человек была разделена по другому признаку, а именно, по степени социальной и профессиональной дезадаптации. Были сформированы 2 подгруппы. А: пациенты с изменением адаптации (утратили прежний уровень приспособления на худший) — 223 человека; В: пациенты без изменения адаптации (сохранили прежнюю степень социальной и профессиональной активности) — 1257 человек.
Характеристики выборки (групп) исследования
Из 1480 пациентов с БП 687 (46,4%) мужчин и 793 (53,6%) женщины. Анализ данных осуществлялся на основе критериев соответствия исследуемой выборки без учета пола и возраста.
Основные результаты исследования
Нами ранее были определены основные несоответствия оказания медицинской помощи [10]. По данным экспертизы качества медицинской помощи достоверно значимо чаще (p < 0,05, t-критерий Стьюдента) в I группе пациентов, с прогрессирующим течением БП, по сравнению со II группой, без прогрессирования заболевания, отмечались следующие недостатки качества оказания медицинской помощи (соответственно, для I и II групп): недостаток сбора жалоб и неадекватная клиническая оценка состояния пациента — 38,0 и 18,8%; дефекты сбора анамнеза — 34,0 и 24,1%; неадекватное назначение препаратов леводопы (малые дозы леводопасодержащих препаратов при выраженной брадикинезии и при отсутствии указаний на побочные эффекты или превышение максимально рекомендованной дозы более 800 мг в сутки без отсутствия данных о подозрении на атипичный паркинсонизм и/или двукратный прием противопаркинсонических препаратов короткого действия) — 18,0 и 8,5%; отсутствие назначения препарата леводопы при наличии показаний (III стадия БП по Хен и Яру, возраст пациентов старше 70 лет, выраженный двигательный дефект у пациентов как молодого, так и среднего возраста, затрудняющий передвижения или лишающий трудоспособности) — 9,7 и 5,6%; неадекватная коррекция фоновых заболеваний (сахарный диабет, гипертоническая болезнь) — 15,0 и 3,0%; монотерапия препаратами леводопы у лиц с моторными флюктуациями и дискинезиями — 14,9 и 5,5%.
Таким образом, на основании проведенной экспертизы качества медицинской помощи 1480 пациентов с БП в зависимости от наличия/отсутствия у них прогрессирования в течение 60 месяцев достоверно чаще были выявлены основные несоответствия оказания медицинской помощи в случаях с переходом на худшую стадию.
На основании экспертизы качества медицинской помощи в подгруппе А (пациенты с изменением адаптации) по сравнению с подгруппой В (пациенты без изменения адаптации) достоверно чаще (p < 0,05, t-критерий Стьюдента) выявлялись следующие несоответствия качества оказания медицинской помощи (соответственно, для подгрупп А и В): недостаток сбора жалоб и неадекватная клиническая оценка состояния пациента — 52,3 и 21,0%; дефекты сбора анамнеза — 58,4 и 22,1%; неадекватная оценка неврологического осмотра (отсутствие данных о постуральной неустойчивости и степени ее выраженности у пациентов с III и IV стадией БП, отсутствие оценки степени выраженности брадикинезии и тремора, наличия анализа когнитивных нарушений) — 18,9 и 12,5%; неадекватное назначение препаратов леводопы (некорректная дозировка или кратность приема) — 37,8 и 7,4%; отсутствие назначения препаратов леводопы на поздних стадиях БП — 21,0 и 4,6%.
Таким образом, анализ экспертиз качества медицинской помощи 1480 пациентов с БП в зависимости от их социальной и профессиональной адаптации в течение 60 месяцев продемонстрировал основные несоответствия оказания медицинской помощи в группе лиц с определением или усугублением группы инвалидности при данном заболевании.
Все анализируемые прогностические факторы течения БП с определением вероятности их неблагоприятного влияния на прогрессирование болезни представлены в таблице 1.
Из полученной таблицы видно, что наибольшую информативность (J) при прогрессировании заболевания имеют следующие факторы: недостаточно адекватный сбор жалоб у пациентов, а также неадекватные оценки клинического состояния пациента (J = 57,6) и коррекции коморбидных состояний (J = 42).
При одновременном наличии всех вышеуказанных в таблице неблагоприятных факторов у одного пациента (при суммировании всех диагностических коэффициентов со знаком «+» сумма составит «+21,5», что значительно превышает заданные данным исследованием параметры — «+13»), вероятность прогрессирования БП будет составлять более 95%.
Все анализируемые прогностические факторы течения БП с определением вероятности их неблагоприятного влияния на социальную и профессиональную адаптацию (определение или усугубление группы инвалидности в течение 60 месяцев) представлены в таблице 2.
По результатам проведенного анализа выявлено (табл. 2), что в отношении прогнозирования нарушения социальной и профессиональной адаптации пациентов с БП наибольшую информативность имеет фактор неадекватного назначения препаратов леводопы (J = 108,0). В случае наличия хотя бы нескольких факторов с достижением алгебраической суммы диагностических коэффициентов порога «+13» и выше вероятность ухудшения социальной и профессиональной адаптации пациента составит более 95%.
Дополнительные результаты исследования
В ходе проведения исследования не получены.
Таблица 1. Прогностические факторы, выявляющиеся при неблагоприятном течении (прогрессировании) болезни Паркинсона
Table 1. Prognostic factors for the unfavorable course (progression) of Parkinson's disease
Фактор | Вариант | ДК | J |
Недостаток сбора жалоб и неадекватная клиническая оценка состояния пациента | Да | +3,0 | 57,6 |
Нет | -1,2 | 11,6 | |
Дефекты сбора анамнеза | Да | +1,5 | 7,4 |
Нет | -0,6 | 3,0 | |
Неадекватное назначение препаратов леводопы | Да | +3,3 | 15,7 |
Нет | -0,5 | 2,4 | |
Нет назначения препарата леводопы при наличии показаний | Да | +2,4 | 4,9 |
Нет | -0,2 | 0,4 | |
Неадекватные коррекции фоновых заболеваний (сахарный диабет, гипертоническая болезнь) | Да | +7,0 | 42 |
Нет | -0,6 | 3,6 | |
Монотерапия препаратами леводопы у лиц с моторными флюктуациями и дискинезиями | Да | +4,3 | 20,2 |
Нет | -0,5 | 2,4 |
Примечание: таблица составлена авторами; ДК — диагностический коэффициент; J — информативность диагностического коэффициента.
Note: compiled by the authors; ДК — diagnostic factor; J — informativity of the diagnostic factor.
Таблица 2. Прогностические факторы неблагоприятной социальной и профессиональной адаптации пациентов с болезнью Паркинсона в течение 60 месяцев
Table 2. Prognostic factors for unfavorable social and professional adaptation of patients with Parkinson's disease in 60 months
Фактор | Вариант | ДК | J |
Недостаток сбора жалоб и неадекватная клиническая оценка состояния пациента | Да | +4,0 | 64,4 |
Нет | -2,1 | 33 | |
Дефекты сбора анамнеза | Да | +4,2 | 76,2 |
Нет | -2,7 | 49,0 | |
Неадекватная оценка неврологического осмотра | Да | +1,8 | 5,8 |
Нет | -0,3 | 10,9 | |
Неадекватное назначение препаратов леводопы | Да | +7,1 | 108,0 |
Нет | -1,7 | 25,8 | |
Нет назначения препарата леводопы при наличии показаний | Да | +6,6 | 54,1 |
Нет | -0,8 | 6,6 |
Примечание: таблица составлена авторами; ДК — диагностический коэффициент; J — информативность диагностического коэффициента.
Note: compiled by the authors; ДК — diagnostic factor; J — informativity of the diagnostic factor.
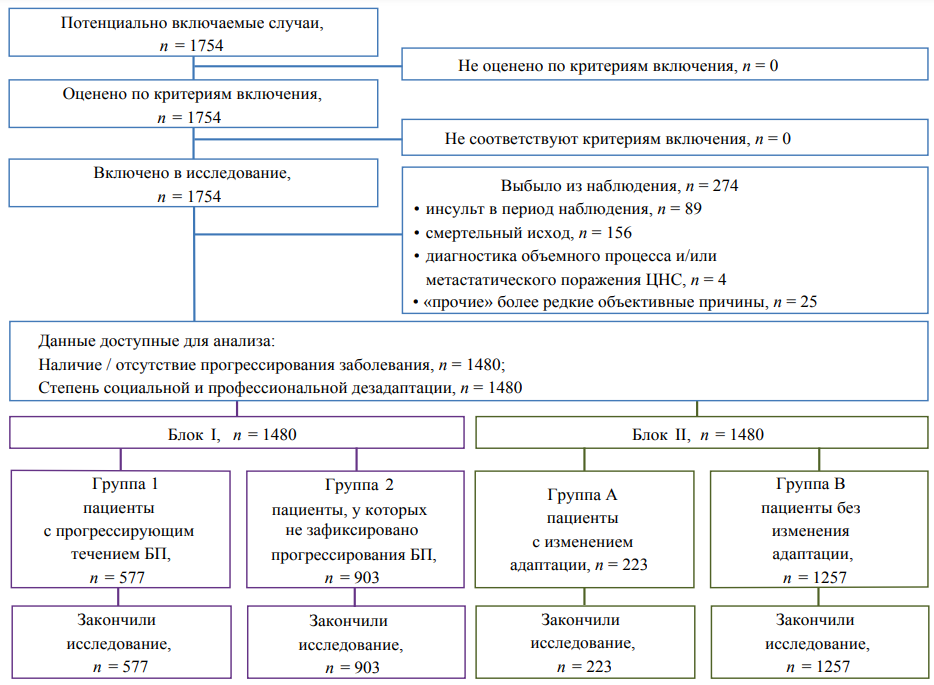
Рис. Блок-схема дизайна проведенного исследования.
Примечание: блок-схема согласно рекомендациям STROBE заполнена авторами; ЦНС — центральная нервная система; БП — болезнь Паркинсона.
Fig. Schematic diagram of the research design
Note: a flow-chart diagram completed by the authors according to the STROBE recommendations; ЦНС — central nervous system; БП — Parkinson's disease.
ОБСУЖДЕНИЕ
Резюме основного результата исследования
Проведенное исследование по данным экспертиз качества медицинской помощи позволяет практическому врачу в короткий срок с использованием приведенных таблиц прогностических факторов неблагоприятного течения БП обратить внимание на пациентов с высокими рисками прогрессирования или социальной и профессиональной дезадаптации, заблаговременно скорректировать факторы, влияющие на дальнейший прогноз заболевания.
Ограничения исследования
Данное исследование проведено исключительно на ретроспективном анализе экспертиз качества медицинской помощи пациентов с БП и не включает полной картины заболевания, основывается на субъективном мнении экспертов.
Интерпретация результатов исследования
Эталонной шкалой, определяющей прогрессирование БП, остается шкала Хен и Яра [11][12]. В нашем исследовании в качестве прогрессирующего течения принимались изменения стадий по Хен и Яру на более плохую за период наблюдения. В качестве прогностических факторов, выявляемых при прогрессировании БП и/или социальной и профессиональной дезадаптации, нами были определены следующие: дефекты сбора жалоб и анамнеза, неадекватная оценка клинического состояния пациентов, в частности, не уделялось внимание оценке нарушения памяти, настроения, отсутствовали данные стажа заболевания, данные о сопутствующих заболеваниях, о противопоказаниях к назначению препаратов, содержащих леводопу, при ее неназначении в III и IV стадиях (например, закрытоугольная глаукома), отсутствовали данные о состоянии сердечно-сосудистой системы и степени компенсации сахарного диабета, а также информация о приеме препаратов для коррекции сопутствующих заболеваний. Схожие результаты отражены в работах различных авторов [13–18].
Нами также обнаружено влияние несвоевременного назначения препаратов, содержащих леводопу, и неадекватного ее дозирования и кратности приема (однократное или двукратное назначение) на ухудшение стадии заболевания и инвалидизацию. Полученные данные согласуются с данными, указывающими на важность адекватного назначения препаратов леводопы, отмечена роль своевременного назначения препаратов, содержащих леводопу, на увеличение продолжительности жизни при БП, но только в случае, если леводопатерапия начата до того, как пациент достигнет стадии инвалидности (назначение леводопы до стадии III по Хен и Яру)4 [19][20]. Также рядом авторов [21–23] указывалось на роль правильного назначения препаратов, содержащих леводопу, в профилактике ухудшения двигательных функций при БП. J. Koschel et al. (2022) [18] отмечают роль осложнения медикаментозной противопаркинсонической терапии на ухудшение качество жизни пациентов с БП.
Немаловажным является фактор замены противопаркинсонического препарата на препарат другого производителя в рамках риска прогрессирования БП [24]. Однако ряд исследователей указывает на роль не только правильного назначения препаратов, но и на необходимость комплаентности в приеме противопаркинсонических средств [13][19][21][25–27]. В свою очередь, C.A. Sumida et al. (2021) [13] обращают внимание на роль когнитивных нарушений при БП в нарушении комплаентности пациентов. Эти данные также согласуются с результатами исследования S. Mantri et al. (2019) [14], указывающими на роль деменции в нарушении режима дозирования лекарств, и K. Swarztrauber et al (2006) [17] о роли депрессии в комплаентности с пациентом. Ряд авторов [12][15] указывают на риск полипрагмазии в назначении противопаркинсонических препаратов. В то же время отмечают необходимость своевременного назначения дополнительных препаратов к леводопе при развитии двигательных осложнений [28], что нашло подтверждение и в нашем исследовании. Нами установлено, что монотерапия препаратами леводопы у лиц с моторными флюктуациями и дискинезиями является одним из факторов риска прогрессирования БП.
При анализе литературы нами не было найдено источников, указывающих на ранжирование факторов, оказывающих влияние на прогрессирование и течение БП, в свете дефектов оказания медицинской помощи. В нашем исследовании наибольший «вклад» в вероятность прогрессирования БП вносит недостаточно адекватный сбор жалоб, неадекватная оценка клинического состояния пациента, коррекция коморбидных состояний. В то же время K.C. Zheng et al. (2012) [21] указывали в ретроспективном исследовании когорты пациентов с БП на роль в подостром ухудшении двигательных функций таких факторов, как: инфекционный, наличие тревоги, ошибки лечения (ошибки назначения, режим дозирования, необоснованная замена препаратов, нарушение комплаентности). E.M. Cheng et al. (2004) [29] разработали модель, включающую 29 показателей (дофаминергическая терапия, оценка функционального состоянии, оценка и лечения депрессии, организация медицинской помощи, лечение фоновых состояний), оценивающих степень инвалидизации пациентов с БП.
В литературе нами не было обнаружено разработанных систем, позволяющих провести комплексный анализ факторов риска прогрессирования БП и/или социальной и профессиональной дезадаптации у пациентов с БП, для прогнозирования течения болезни у каждого конкретного индивидуума. В нашем исследовании такая система была разработана в виде советующих диагностических таблиц, где каждый критически важный фактор оценивается с советующим количеством баллов (ДК). Прогноз вероятности прогрессирования болезни и/иди социальной и профессиональной дезадаптации выносится на основании алгебраической суммы коэффициентов.
ЗАКЛЮЧЕНИЕ
Наибольшее влияние на прогрессирование БП (p < 0,05) оказывают недостатки сбора жалоб и анамнеза, неадекватные оценки клинического состояния пациентов, некорректные назначения или отсутствие назначения препаратов леводопы при наличии этих показаний, недостаточная коррекция фоновых заболеваний (сахарный диабет, гипертоническая болезнь), монотерапия препаратами леводопы у лиц с моторными флюктуациями и дискинезиями. Вероятность появления или усугубления социальной и профессиональной дезадаптации пациентов с БП (p < 0,05) зависит от недостатков сбора жалоб и анамнеза, неадекватной оценки неврологического осмотра и клинического состояния пациентов, недостаточного назначения или отсутствия назначения препаратов леводопы при наличии показаний.
По данным полученных диагностических таблиц наибольшую прогностическую ценность в отношении прогрессирования заболевания имеют дефекты сбора жалоб, клинической оценки состояния пациента и дефекты коррекции фоновых заболеваний. В отношении прогнозирования нарушения социальной адаптации у пациентов с БП наибольшую диагностическую информативность имеет фактор неадекватного назначения препаратов леводопы.
С учетом высокой значимости дефектов оказания медицинской помощи в отношении катамнеза у пациентов с БП существует необходимость регулярного наблюдения врачами, специализирующимися на ведении данной группы пациентов.
1 Приказ Минздрава России от 28.12.2012 № 1574н «Об утверждении стандарта первичной медико-санитарной помощи при болезни Паркинсона» (зарегистрировано в Минюсте России 20.02.2013 № 27236). М., 2012.
2 Национальное общество по изучению болезни Паркинсона и расстройств движений. Союз реабилитологов России. Реабилитация при болезни Паркинсона и синдроме паркинсонизма при других заболеваниях. Клинические рекомендации. 2018. Available: https://rehabrus.ru/Docs/2018/06/Rec_po_reab_parkinson_Smolenceva.pdf
3 Федеральный закон от 29 ноября 2010 г. № 326-ФЗ «Об обязательном медицинском страховании в Российской Федерации» (с изменениями и дополнениями). М., 2010.
4 Rajput A.H., Uitti R.J., Rajput A.H., Offord K.P. Timely levodopa (LD) administration prolongs survival in Parkinson’s disease. Parkinsonism Relat. Disord. 1997; 3(3): 159 –165. DOI: 10.1016/s1353-8020(97)00030-8
Список литературы
1. Simon D.K., Tanner C.M., Brundin P. Parkinson Disease Epidemiology, Pathology, Genetics, and Pathophysiology. Clin. Geriatr. Med. 2020; 36(1): 1–12. DOI: 10.1016/j.cger.2019.08.002
2. Tysnes O.B., Storstein A. Epidemiology of Parkinson’s disease. J. Neural. Transm. (Vienna). 2017; 124(8): 901–905. DOI: 10.1007/s00702-0171686-y
3. Reichmann H. Modern treatment in Parkinson’s disease, a personal approach. J. Neural. Transm. (Vienna). 2016; 123(1): 73–80. DOI: 10.1007/ s00702-015-1441-1
4. Koerts J., König M., Tucha L,. Tucha O. Working capacity of patients with Parkinson’s disease — A systematic review. Parkinsonism. Relat. Disord. 2016; 27: 9–24. DOI: 10.1016/j.parkreldis.2016.03.017
5. Murphy R., Tubridy N., Kevelighan H., O’Riordan S. Parkinson’s disease: how is employment affected? Ir. J. Med. Sci. 2013; 182(3): 415– 419. DOI: 10.1007/s11845-013-0902-5
6. Шиндряева Н.Н. Анализ инвалидности при болезни Паркинсона. Аспирантский вестник Поволжья. 2011; 11(5–6): 103–106. DOI: 10.17816/2072-2354.2011.0.5-6.103-106
7. Левин О.С., Боголепова А.Н. Когнитивная реабилитация пациентов с нейродегенеративными заболеваниями. Журнал неврологии и психиатрии им. С.С. Корсакова. 2020; 120(5): 110–115. DOI: 10.17116/jnevro2020120051110
8. Тимофеева А.А., Белозерцева И.И. Вопросы медико-социальной экспертизы при болезни Паркинсона. Журнал неврологии и психиатрии им. С.С. Корсакова. 2016; 116(9): 93–97. DOI: 10.17116/jnevro20161169193-97
9. Zou Y., Tang F., Ng C.M. A Modifi ed Hybrid Wald’s Approximation Method for Effi cient Covariate Selection in Population Pharmacokinetic Analysis. AAPS J. 2021; 23(2): 37. DOI: 10.1208/s12248-021-00572-2
10. Штаймец C.В., Жукова Н.Г., Жукова И.А., Агашева А.Е., Новотный Д.А. Влияние качества оказания медицинской помощи на течение болезни Паркинсона. Практическая медицина. 2020; 18(5): 124–130. DOI: 10.32000/2072-1757-2020-5-124-130
11. Shulman L.M., Armstrong M., Ellis T., Gruber-Baldini A., Horak F., Nieuwboer A., Parashos S., Post B., Rogers M., Siderowf A., Goetz C.G., Schrag A., Stebbins G.T., Martinez-Martin P. Disability Rating Scales in Parkinson’s Disease: Critique and Recommendations. Mov. Disord. 2016; 31(10): 1455–1465. DOI: 10.1002/mds.26649
12. Candel-Parra E., Córcoles-Jiménez M.P., Delicado-Useros V., RuizGrao M.C., Hernández-Martínez A., Molina-Alarcón M. Predictive Model of Quality of Life in Patients with Parkinson’s Disease. Int. J. Environ. Res. Public. Health. 2022; 19(2): 672. DOI: 10.3390/ijerph19020672
13. Sumida C.A., Lopez F.V., Van Etten E.J., Whiteley N., Moore R.C., Litvan I., Lessig S., Gilbert P.E., Schmitter-Edgecombe M., Filoteo J.V., Schiehser D.M. Medication Management Performance in Parkinson’s Disease: Examination of Process Errors. Arch. Clin. Neuropsychol. 2021; 36(7): 1307–1315. DOI: 10.1093/arclin/acab004
14. Mantri S., Fullard M., Gray S.L., Weintraub D., Hubbard R.A., Hennessy S., Willis A.W. Patterns of Dementia Treatment and Frank Prescribing Errors in Older Adults With Parkinson Disease. JAMA Neurol. 2019; 76(1): 41–49. DOI: 10.1001/jamaneurol.2018.2820
15. Müller-Rebstein S., Trenkwalder C., Oertel W.H., Culmsee C., Eckermann G., Höglinger G.U. Pharmakotherapie des Morbus Parkinson: Aspekte der Arzneimitteltherapiesicherheit [Pharmacotherapy of Parkinson’s disease: Aspects of drug safety]. Nervenarzt. 2017; 88(8): 888– 894. German. DOI: 10.1007/s00115-017-0345-8
16. Abugroun A., Taha A., Abdel-Rahman M., Patel P., Ali I., Klein L.W. Cardiovascular Risk Among Patients ≥65 Years of Age with Parkinson’s Disease (From the National Inpatient Sample). Am. J. Cardiol. 2020; 136: 56–61. DOI: 10.1016/j.amjcard.2020.09.021
17. Swarztrauber K., Graf E., Cheng E. The quality of care delivered to Parkinson’s disease patients in the U.S. Pacific Northwest Veterans Health System. BMC Neurol. 2006; 6: 26. DOI: 10.1186/14712377-6-26
18. Koschel J., Ray Chaudhuri K., Tönges L., Thiel M., Raeder V., Jost W.H. Implications of dopaminergic medication withdrawal in Parkinson’s disease. J. Neural. Transm (Vienna). 2022; 129(9): 1169–1178. DOI: 10.1007/s00702-021-02389-x
19. LeWitt P.A. Levodopa therapy for Parkinson’s disease: Pharmacokinetics and pharmacodynamics. Mov. Disord. 2015; 30(1): 64–72. DOI: 10.1002/mds.26082
20. Tambasco N., Romoli M., Calabresi P. Levodopa in Parkinson’s Disease: Current Status and Future Developments. Curr. Neuropharmacol. 2018; 16(8): 1239–1252. DOI: 10.2174/1570159X15666170510143821
21. Zheng K.S., Dorfman B.J., Christos P.J., Khadem N.R., Henchcliffe C., Piboolnurak P., Nirenberg M.J. Clinical characteristics of exacerbations in Parkinson disease. Neurologist. 2012; 18(3): 120–124. DOI: 10.1097/NRL.0b013e318251e6f2
22. Lertxundi U., Isla A., Solinís M.Á., Echaburu S.D., Hernandez R., Peral-Aguirregoitia J., Medrano J., García-Moncó J.C. Medication errors in Parkinson’s disease inpatients in the Basque Country. Parkinsonism. Relat. Disord. 2017; 36: 57–62. DOI: 10.1016/j.parkreldis.2016.12.028
23. Bakker M., Johnson M.E., Corre L., Mill DN, Li X, Woodman RJ, Johnson JL. Identifying rates and risk factors for medication errors during hospitalization in the Australian Parkinson’s disease population: A 3-year, multi-center study. PLoS One. 2022; 17(5): e0267969. DOI: 10.1371/journal.pone.0267969
24. Müller T. Pharmacokinetics and pharmacodynamics of levodopa/carbidopa cotherapies for Parkinson’s disease. Expert. Opin. Drug. Metab. Toxicol. 2020; 16(5): 403–414. DOI: 10.1080/17425255.2020.1750596
25. Martinez-Ramirez D., Giugni J.C., Little C.S., Chapman J.P., Ahmed B., Monari E., Wagle Shukla A., Hess C.W., Okun M.S. Missing dosages and neuroleptic usage may prolong length of stay in hospitalized Parkinson’s disease patients. PLoS One. 2015; 10(4): e0124356. DOI: 10.1371/journal.pone.0124356
26. Mill D., Bakker M., Corre L., Page A., Johnson J. A comparison between Parkinson’s medication errors identifi ed through retrospective case note review versus via an incident reporting system during hospital admission. Int. J. Pharm. Pract. 2020; 28(6): 663–666. DOI: 10.1111/ijpp.12668
27. Richard G., Redmond A., Penugonda M., Bradley D. Parkinson’s Disease Medication Prescribing and Administration During Unplanned Hospital Admissions. Mov. Disord. Clin. Pract. 2022; 9(3): 334–339. DOI: 10.1002/mdc3.13408
28. Dragašević-Mišković N., Petrović I., Stanković I., Kostić V.S. Chemical management of levodopa-induced dyskinesia in Parkinson’s disease patients. Expert. Opin. Pharmacother. 2019; 20(2): 219–230. DOI: 10.1080/14656566.2018.1543407
29. Cheng E.M., Siderowf A., Swarztrauber K., Eisa M., Lee M., Vickrey B.G. Development of quality of care indicators for Parkinson’s disease. Mov. Disord. 2004; 19(2): 136–150. DOI: 10.1002/mds.10664
Об авторах
С. В. ШтаймецРоссия
Штаймец Станислав Викторович — заведующий дневным стационаром.
Тел.:+7 (904) 321-59-76; ул. Малиновского, д. 6 корп. 1, кв. 96, г. Омск, 644090
Н. Г. Жукова
Россия
Жукова Наталья Григорьевна — доктор медицинских наук, профессор; профессор кафедры неврологии и нейрохирургии.
Московский тракт, д. 2, Томск,634050
М. М. Катина
Россия
Катина Мария Михайловна — кандидат медицинских наук; врач-невролог.
Ул. Вильямса, д. 26а, Омск, 644060
И. А. Жукова
Россия
Жукова Ирина Александровна — кандидат медицинских наук; эксперт центра клинических исследований.
Московский тракт, д. 2, Томск,634050
А. Е. Агашева
Россия
Агашева Анна Евгеньевна — заведующая поликлиническим отделением № 1.
Ул. Карташова, д.38, Томск, 634041
Д. А. Новотный
Россия
Новотный Денис Александрович — врач-невролог областного центра экстрапирамидных заболеваний с кабинетом ботулинотерапии.
Ул. Серебренниковская, д. 42, Новосибирск, 630099
Рецензия
Для цитирования:
Штаймец С.В., Жукова Н.Г., Катина М.М., Жукова И.А., Агашева А.Е., Новотный Д.А. Интегративный анализ предикторов неблагоприятного течения болезни Паркинсона по данным экспертиз качества медицинской помощи: ретроспективное когортное исследование. Кубанский научный медицинский вестник. 2023;30(1):69-77. https://doi.org/10.25207/1608-6228-2023-30-1-69-77
For citation:
Shtaimets S.V., Zhukova N.G., Katina M.M., Zhukova I.A., Agasheva A.Е., Novotnyy D.A. Integrative Analysis of Predictors for Unfavorable Course of Parkinson Disease According to Medical Care Assessment: Cohort Retrospective Study. Kuban Scientific Medical Bulletin. 2023;30(1):69-77. (In Russ.) https://doi.org/10.25207/1608-6228-2023-30-1-69-77








































