Перейти к:
Редкие осложнения острого панкреатита: клинические случаи
https://doi.org/10.25207/1608-6228-2024-31-5-100-111
Аннотация
Введение. Острый панкреатит — часто встречающееся заболевание, которое может сопровождаться развитием местных осложнений, требующих хирургической санации. В клинической практике встречаются редкие осложнения панкреатита, что является одной из причин их несвоевременной диагностики и лечения. Панкреато-плевральный свищ и высокая тонкокишечная непроходимость встречаются в менее 1 % случаев у пациентов с острым панкреатитом. В связи с этим возможные варианты купирования данных осложнений представляют определенный интерес. Описание клинических случаев. В приведенных клинических примерах описаны такие осложнения, как панкреато-плевральный свищ и развившаяся тонкокишечная непроходимость на фоне парапанкреатического инфильтрата брюшной полости. Пациент К., 44 года, госпитализирован бригадой скорой медицинской помощи в федеральное государственное бюджетное учреждение здравоохранения «Краевая клиническая больница скорой медицинской помощи» Министерства здравоохранения Краснодарского края с предварительным диагнозом «Двусторонний гидроторакс. Дыхательная недостаточность II степени», произведена плевральная пункция. После дообследования сформулирован клинический диагноз: «Острый некротический панкреатит с исходом в кисту хвоста поджелудочной железы. Реактивный двусторонний плеврит». В послеоперационном периоде отмечалось неоднократное рецидивирование гидроторакса справа, был диагностирован панкреато-плевральный свищ (амилазная активность в буром отделяемом из правой плевральной полости 41216 МЕ/л (в норме не определяется)). Выполнено дренирование плевральной полости справа, псевдокисты хвоста поджелудочной железы. Панкреато-плевральный свищ облитерировался. Пациент В., 50 лет, госпитализирован в порядке перевода в хирургическое отделение федерального государственного бюджетного учреждения здравоохранения «Краевая клиническая больница № 2» Министерства здравоохранения Краснодарского края, поставлен диагноз: «Панкреонекроз, распространенный гнойно-некротический парапанкреатит». Проводилось пункционно-дренирующее лечение. Послеоперационный период был осложнен острой тонкокишечной непроходимостью. Выполнено оперативное лечение: обходной гастроэнтероанастомоз с межкишечным соустьем по Брауну. Наступило выздоровление. Заключение. Панкреато-плевральный свищ — редкое осложнение острого панкреатита, проявляющееся формированием гидроторакса. Диагностика основана на определении амилазной активности в выпоте. Дренирование плевральной полости и псевдокисты поджелудочной железы может привести к облитерации свища. Развитие кишечной непроходимости может возникать как осложнение панкреатита и при неэффективности консервативной терапии требует проведения открытого хирургического лечения.
Ключевые слова
Для цитирования:
Ремизов С.И., Андреев А.В., Габриэль С.А., Бочкарева И.В., Перебейнос А.Н., Засядько О.В. Редкие осложнения острого панкреатита: клинические случаи. Кубанский научный медицинский вестник. 2024;31(5):100-111. https://doi.org/10.25207/1608-6228-2024-31-5-100-111
For citation:
Remizov S.I., Andreev A.V., Gabriel S.A., Bochkareva I.V., Perebeynos A.N., Zasyadko O.V. Rare complications of acute pancreatitis: Clinical cases. Kuban Scientific Medical Bulletin. 2024;31(5):100-111. (In Russ.) https://doi.org/10.25207/1608-6228-2024-31-5-100-111
ВВЕДЕНИЕ
Острый панкреатит — часто встречающееся заболевание [1], которое протекает почти в половине случаев в тяжелой (25 %) и крайне тяжелой (20 %) форме и сопровождается развитием местных осложнений, требующих хирургической санации [2]. Наиболее распространенные местные осложнения, нуждающиеся в оперативном лечении — это локальный и распространенный парапанкреатит в стадии инфицирования, острые перипанкреатические жидкостные скопления, которые вызывают сдавление желудка и двенадцатиперстной кишки, а также компрессию внепеченочных желчных протоков с развитием механической желтухи [3]. В клинической практике встречаются и менее распространенные осложнения панкреатита, что является одной из причин их несвоевременной диагностики и лечения. В данной работе представлены два редких осложнения острого панкреатита: образование панкреато-плеврального свища и развитие острой тонкокишечной непроходимости.
По данным литературы панкреато-плевральный свищ встречается менее чем в 1 % случаев [4–6]. Отсутствие специфических симптомов данного осложнения является основной проблемой его своевременной диагностики [7]. Диагностические ошибки связаны с тем, что панкреато-плевральные свищи проявляются рецидивирующим гидротораксом, что обычно интерпретируется как осложнение соматической патологии и приводит к длительному лечению пациентов в непрофильном терапевтическом или пульмонологическом отделении [5][8–11].
Основными симптомами, характерными для данного осложнения, являются высокая амилазная активность в жидкости из плевральной полости и характер выпота, который описывается в исследованиях как бурый или геморрагический [4–6][11].
В связи с тем что панкреато-плевральный свищ является редко встречающимся осложнением панкреатита, отсутствуют и стандартизированные подходы к его хирургическому лечению. Разными авторами предлагаются методики, которые предполагают консервативные способы лечения (декомпрессию желудка через назогастральный зонд, парентеральное питание и применение препаратов, подавляющих панкреатическую и желудочную секрецию [12], повторные плевральные пункции на фоне антисекреторной терапии октреатидом [6]), а также радикальные резекционные хирургические вмешательства, заключающиеся в иссечении свища с пораженным отделом поджелудочной железы [5]. В настоящее время все чаще стали применяться щадящие минимально инвазивные вмешательства, такие как стентирование главного панкреатического протока, основной целью которых является восстановление естественного пассажа панкреатического сока в двенадцатиперстную кишку [4].
Еще одним редким осложнением острого панкреатита является возникновение механической тонкокишечной непроходимости. Сложность своевременной диагностики при этом состоит в том, что обычно кишечная непроходимость развивается у пациентов с данной патологией при наличии ферментативного перитонита, имеет динамический характер и купируется при удалении патологического экссудата из брюшной полости и проведении консервативной терапии [13][14]. В литературе описаны случаи механической кишечной непроходимости, генез которых различается в зависимости от локализации патологического процесса в поджелудочной железе. Наиболее частой причиной является сдавление двенадцатиперстной кишки вследствие отека головки поджелудочной железы, а также скопления большого количества экссудата в сальниковой сумке [15][16]; описаны также случаи толстокишечной непроходимости из-за компрессии поперечно-ободочной кишки и ее селезеночного изгиба воспалительным инфильтратом, локализующимся в области тела и/или хвоста поджелудочной железы) [13][17]. В представленном втором клиническом наблюдении описано лечение пациента с гнойно-некротическим парапанкреатитом с помощью пункционно-дренирующей технологии, при котором течение основного заболевания было осложнено развитием высокой тонкокишечной непроходимости.
КЛИНИЧЕСКИЙ ПРИМЕР № 1
Информация о пациенте
Пациент К., 44 лет, 18.10.2022 доставлен бригадой «скорой медицинской помощи» в приемный покой государственного бюджетного учреждения здравоохранения «Краевая клиническая больница скорой медицинской помощи» Министерства здравоохранения Краснодарского края (ГБУЗ «ККБСМП» МЗ КК) с жалобами на одышку, усиливающуюся при физической нагрузке, кашель, слабость, недомогание.
Анамнез заболевания. Считает себя больным с 09.07.2022, когда после употребления алкоголя и погрешности в питании появились боли в правом подреберье, тошнота, повторная рвота. За медицинской помощью не обращался, лечился самостоятельно. 11.07.2022 появилось желтушное окрашивание склер и кожных покровов, что послужило поводом для обращения в ГБУЗ «ККБСМП» МЗ КК. Был установлен диагноз: «желчнокаменная болезнь, холедохолитиаз, механическая желтуха», была выполнена ретроградная холангиопанкреатография (РХПГ) с литоэкстракцией от 12.07.2022. Послеоперационный период осложнился острым панкреатитом средней степени тяжести, который был купирован с помощью консервативной терапии (октреотид в дозировке 0,1 мг/мл подкожно 3 раза в день 5 дней; омепразол 40 мг — 2 раза в день внутривенно 5 дней; кетопрофен 50 мг/мл — 2 мл 3 дня; инфузионная терапия изотоническими растворами в объеме 2,5–3 л внутривенно 5 дней). 20.07.2022 выписан в удовлетворительном состоянии на амбулаторное лечение.
С 09.08.2022 пациент отмечал ухудшение состояния, которое выражалось в появлении одышки, усиливающейся при физической нагрузке. Самостоятельно 15.08.2022 обратился в стационар по месту жительства (государственное бюджетное учреждение здравоохранения «Северская центральная районная больница» Министерства здравоохранения Краснодарского края (ГБУЗ «Северская ЦРБ» МЗ КК)) с жалобами на одышку, усиливающуюся при физической нагрузке, кашель, слабость, недомогание, был госпитализирован, выполнена разгрузочная плевральная пункция с двух сторон. Эвакуировано справа 1500 мл, слева 800 мл жидкости, на контрольной рентгенограмме в плевральных полостях минимальный уровень жидкости; результаты общих клинических анализов крови и мочи — без патологии. После динамического наблюдения пациент 16.08.2022 выписан на амбулаторное лечение с диагнозом «Двусторонний гидроторакс». 16.09.2022 повторное обращение в ГБУЗ «Северская ЦРБ» МЗ КК с теми же жалобами; при выполнении плевральной пункции было эвакуировано справа 2000 мл, слева 600 мл жидкости; после динамического наблюдения в стационаре пациент выписан 17.09.2022 под наблюдение хирурга и терапевта в поликлинику по месту жительства, на амбулаторное лечение.
18.10.2022 бригадой «скорой медицинской помощи» пациент был доставлен в ГБУЗ «ККБСМП» МЗ КК и госпитализирован с диагнозом «Двусторонний гидроторакс».
Анамнез жизни. Уроженец Краснодарского края. На момент госпитализации работает разнорабочим вахтовым способом. Женат, имеет 1 ребенка. Социально-бытовые условия проживания удовлетворительные. Травмы в течение жизни отрицает. Хирургические операции: ушивание прободной язвы желудка в 1994 г. Соматическими заболеваниями не страдает, на учете у врачей не состоит.
Наследственный анамнез: со слов пациента не отягощен.
Аллергологический анамнез: со слов пациента на препараты пенициллинового ряда (амоксиклав).
Физикальная диагностика
На момент поступления состояние средней тяжести. В сознании, продуктивному контакту доступен. Пульс 74 уд./мин, ЧДД 24 в мин, АД 130/80 мм рт. ст. Аускультативно дыхание жесткое равномерно проводится в верхних долях, в нижних не определяется; перкуторно — притупление ниже 4–5-го ребра с обеих сторон, голосовое дрожание там же не определяется. Хрипы не выслушиваются.
Предварительный диагноз
На основании жалоб, анамнеза, объективных данных был выставлен диагноз: «Двусторонний гидроторакс, дыхательная недостаточность (ДН) II ст.».
Временная шкала
Этапы развития болезни у пациента К. представлены на рисунке 1.
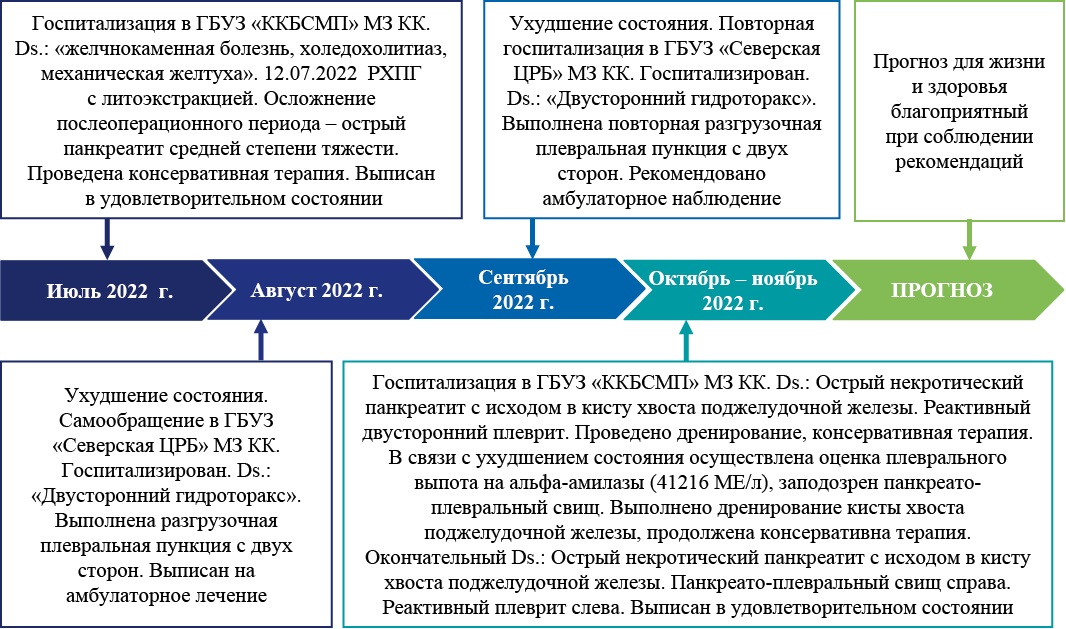
Рис. 1. Хронология развития болезни у пациента К.: ключевые события и прогноз.
Примечание: блок-схема временной шкалы выполнена авторами (согласно рекомендациям SCARE). Сокращения: ГБУЗ «ККБСМП» МЗ КК — государственное бюджетное учреждение здравоохранения «Краевая клиническая больница скорой медицинской помощи» Министерства здравоохранения Краснодарского края; РХПГ — ретроградная холангиопанкреатография; ГБУЗ «Северская ЦРБ» МЗ КК — государственное бюджетное учреждение здравоохранения «Северская центральная районная больница» Министерства здравоохранения Краснодарского края; Ds — диагноз.
Fig. 1. Patient K.: course of disease, key events and prognosis
Note: the schematic diagram was performed by the authors (according to SCARE recommendations). Abbreviations: ГБУЗ «ККБСМП» МЗ КК — Regional Clinical Hospital of Emergency Medical Care, Krasnodar Krai; РХПГ — retrograde cholangiopancreatography; ГБУЗ «Северская ЦРБ» МЗ КК — Severskaya Central District Hospital, Krasnodar Krai; Ds — diagnosis
Диагностические процедуры
(проведены в ГБУЗ «ККБСМП» МЗ КК)
Лабораторные исследования (от 18.10.2022, нормативные значения указаны в скобках)
Общий анализ крови (забор в условиях приемного отделения; приведены показатели, отклоняющиеся от нормы): лейкоциты — 22,6×10⁹/л ((4,0–10,0)×10⁹/л); нейтрофилы — 79,2 % (47–72 %); лимфоциты — 15 % (19–37 %).
Биохимический анализ крови (от 18.10.2022, забор в условиях приемного отделения; приведены показатели, отклоняющиеся от нормы): креатинин — 313 ммоль/л (62–106 мкмоль/л), мочевина — 24,4 ммоль/л (3,2–7,3 ммоль/л), альфа-амилаза — 1091 МЕ/л (28–100 МЕ/л), С-реактивный белок — 23 мг/л (0–5 мг/л); СА 19,9–8,3 Ед/мл (0–34 Ед/мл).
Анализ мочи: без патологии.
Инструментальные исследования
Рентгенография органов грудной клетки (от 18.10.2022): в плевральных полостях свободная жидкость справа 72 мм, слева 64 мм. Заключение: Двухсторонний гидроторакс.
Компьютерная томография (КТ) органов грудной и брюшной полости (от 18.10.2022): в правой плевральной полости жидкость толщиной слоя до 75 мм, слева 61 мм. Поджелудочная железа размерами: головка до 35 мм, тело до 27 мм, хвост до 25 мм, края размытые, нечеткие, структура отечная. В области хвоста визуализируется формирующаяся киста размерами 124×84×72 мм. Парапанкреатическая клетчатка инфильтрирована с прослойками жидкости до 5–7 мм. Заключение: Двусторонний гидроторакс. КТ-признаки острого панкреатита с инфильтрацией парапанкреатической клетчатки, формирующаяся киста хвоста поджелудочной железы.
Консультации смежных специалистов
Врач-терапевт (от 18.10.2022): острой терапевтической патологии не выявлено.
Врач-фтизиатр (от 19.10.2022): диаскин-тест — 11 мм, учитывая результаты КТ, данных за специфическое поражение легких не выявлено.
Клинический диагноз
Основной диагноз: Острый некротический панкреатит с исходом в кисту хвоста поджелудочной железы.
Осложнение основного диагноза: Реактивный двусторонний плеврит.
Дифференциальная диагностика
Согласно данным периодической литературы в большинстве случаев при панкреато-плевральных свищах характер выпота в плевральной полости бурый или геморрагический. Подобный макроскопический вид жидкости встречается и при других заболеваниях, например злокачественном поражении легких и плевры, а также специфических поражении (туберкулез). В связи с этим дифференциальная диагностика проводилась с туберкулезом легких, аденокарциномой легких, мезотелиомой [12][18][19].
Медицинские вмешательства
Консервативная терапия
Пациенту назначена консервативная терапия, направленная на подавление секреторной активности поджелудочной железы (октреотид в дозировке 0,1 мг/мл подкожно 3 раза в день 10 дней); блокаторы протонной помпы (омепразол 40 мг 2 раза в день внутривенно 10 дней); анальгетики (кетопрофен 50 мг/мл — 2 мл 3 дня); антибактериальная терапия (цефтриаксон 1 г 2 раза в день внутривенно 10 дней); инфузионная терапия изотоническими растворами в объеме 2,5–3 л внутривенно 10 дней.
Оперативные вмешательства
При поступлении пациента в стационар 18.10.2022 в экстренном порядке после обработки операционного поля под местной анестезией Sol. Novocaini 0,25 % 6 мл в 7-м межреберье в положении сидя на стуле c помощью набора для плевральной пункции Pleurofix была выполнена пункция с двух сторон, справа эвакуировано 2100 мл бурого отделяемого, слева — 1600 мл соломенно-желтого отделяемого. Полученная жидкость направлена на цитологическое и бактериологическое исследование. Результат исследования плеврального выпота справа (нормальные значения указаны в скобках): рост бактериальной флоры не выявлен, цвет бурый, микроскопия: эритроциты и лейкоциты в большом количестве (лимфоциты — 3 % (до 23 %), нейтрофилы — 3 % (до 10 %), эозинофилы — 58 % (до 1 %), гистиоциты — 36 % (до 5 %), атипичных клеток не обнаружено (в норме не обнаружено). Отделяемое из левой плевральной полости: рост бактериальной флоры не выявлен, цвет соломенно-желтый, микроскопия: эритроциты и лейкоциты в небольшом количестве (лимфоциты — 2 %, нейтрофилы — 4 %, эозинофилы — 61 %, гистиоциты — 33 %, атипичных клеток не обнаружено).
Динамика и исходы
После проведения разгрузочной плевральной пункции при поступлении у пациента наблюдалась положительная динамика, купировались симптомы дыхательной недостаточности. Учитывая наличие острого панкреатита по данным компьютерной томографии, повышение альфа-амилазы в биохимическом анализе крови (1091 МЕ/л), появление гидроторакса было расценено как реактивный плеврит. На фоне проводимой консервативной терапии наблюдалась положительная динамика лабораторных показателей крови (анализ от 20.10.2022): альфа-амилаза крови снизилась до 456 МЕ/л, лейкоциты — до 15,6×10⁹/л, С-реактивный белок — до 12 мг/л. Однако, несмотря на улучшение лабораторных показателей, наблюдалось нарастание дыхательной недостаточности. На контрольной рентгенограмме органов грудной клетки (от 20.10.2022): в плевральных полостях свободная жидкость — справа 68 мм, слева 25 мм.
Учитывая нетипичное течение патологического процесса, стремительное рецидивирование гидроторакса справа, был заподозрен панкреато-плевральный свищ, открывающийся в правую плевральную полость, который не визуализировался по данным компьютерной томографии. 20.10.2022 в положении сидя на стуле проведена повторная плевральная пункция по вышеописанной методике. Было эвакуировано 1900 мл бурого отделяемого справа, 300 мл соломенно-желтого слева. Полученный выпот из плевральных полостей был направлен на определение амилазной активности. В соломенно-желтом отделяемом из левой плевральной полости активность альфа-амилазы не определялась, в буром отделяемом из правой плевральной полости она составила 41216 МЕ/л (в норме не определяется). В связи с этим был диагностирован панкреато-плевральный свищ, открывающийся в правую плевральную полость, и было решено произвести ее дренирование.
23.10.2022 в условиях операционной под местной анестезией произведено дренирование левой плевральной полости по Бюлау. После обработки операционного поля под местной анестезией Sol. Novocaini 0,25 % — 6,0 мл в положении пациента лежа на спине в 7-м межреберье слева c помощью троакара осуществлен доступ в плевральную полость, введен дренаж диаметром 26 Fr, подшит к коже, наложена асептическая повязка. Одномоментно эвакуировано 2100 мл геморрагического отделяемого, слева выпот отсутствовал.
24–25.10.2022 дебет отделяемого по дренажу составлял от 1400 до 1900 мл в сутки. Пациент был обсужден на внутрибольничной конференции, решено произвести дополнительно дренирование псевдокисты для декомпрессии протоков поджелудочной железы.
26.10.2022 выполнено дренирование кисты хвоста поджелудочной железы под ультразвуковым (УЗ)-контролем. После обработки операционного поля под местной анестезией Sol. Novocaini 0,25 % — 6 мл в положении пациента лежа на спине в левом подреберье иглой для первичного доступа произведена пункция кисты хвоста поджелудочной железы, получен бурый выпот (отправлен на бактериологическое исследование и определение амилазной активности), через просвет иглы введен проводник, по которому в полость кисты установлен дренаж Сook 10 Fr (рис. 2).
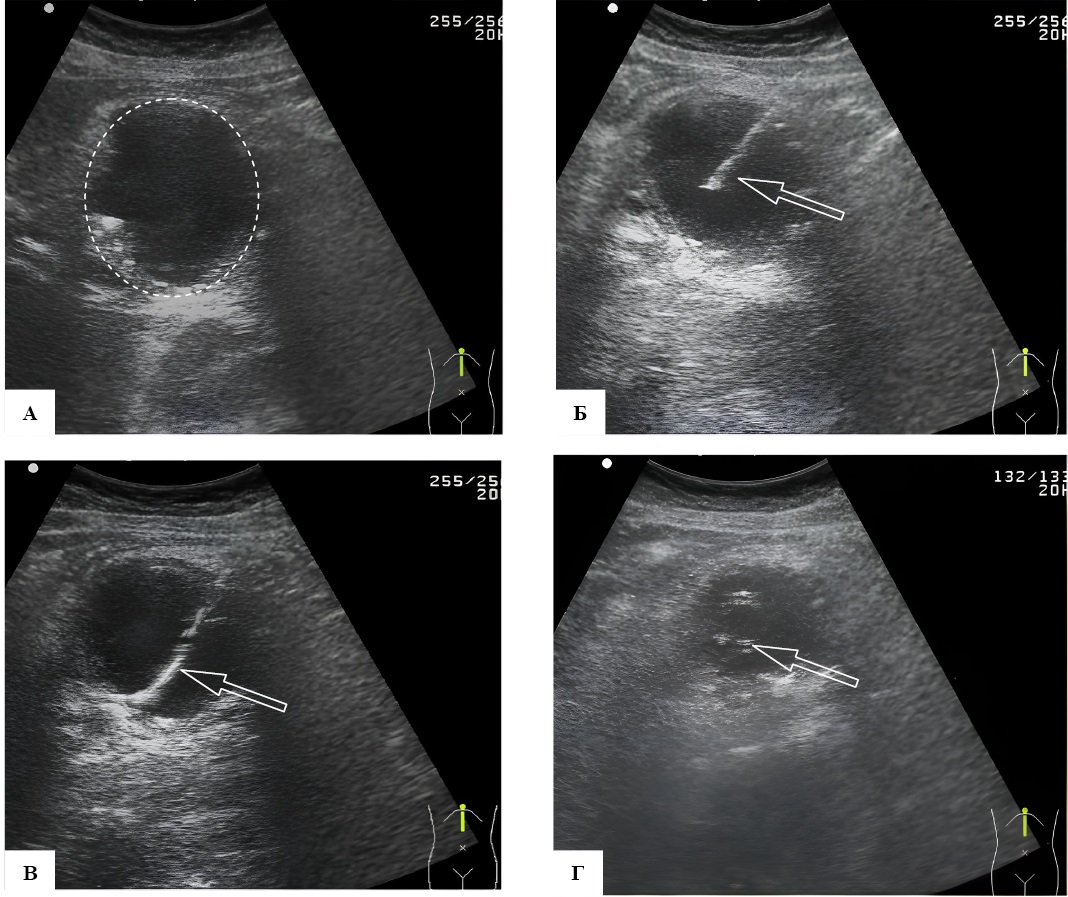
Рис. 2. Дренирование кисты хвоста поджелудочной железы под ультразвуковым (УЗ)-контролем пациента К. Эхограмма: А — киста поджелудочной железы (выделено фигурой); Б — стрелкой указана игла в полости кисты; В — стрелкой указан проводник в полости кисты; Г — стрелкой указан дренаж в полости кисты
Примечание: фотографии выполнены авторами.
Fig. 2. US-guided drainage of the pancreatic tail cyst, ultrasonic echogram of the patient K. A — pancreatic cyst (figure); Б — needle in the cyst cavity (arrow); В — conductor in the cyst cavity (arrow); Г — drain in the cyst cavity (arrow)
Note: the photos were taken by the authors
Характер отделяемого из кисты был идентичен выпоту из плевральной полости: бурого цвета, амилазная активность его составила 18 943 МЕ/л.
27.10.2022 наблюдалось постепенное уменьшение отделяемого по дренажу из плевральной полости и псевдокисты хвоста поджелудочной железы.
8.11.2022 отделяемого по дренажам нет.
11.11.2022 выполнена контрольная КТ органов грудной клетки и брюшной полости: свободной жидкости в плевральной полости и в проекции кисты не выявлено (рис. 3), после чего дренажи удалены.
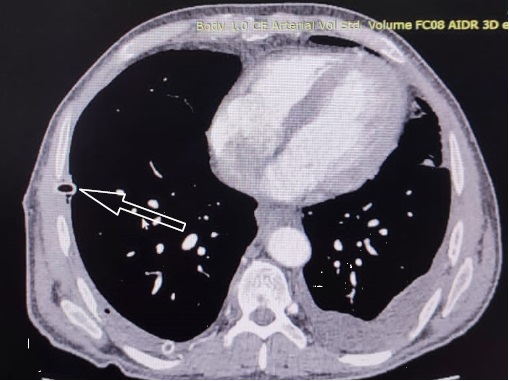
Рис. 3. Компьютерная томография грудной клетки пациента К., аксиальный срез. Стрелкой указан плевральный дренаж
Примечание: фотография выполнена авторами.
Fig. 3. Patient K.: computed tomography of the chest, axial view. Pleural drain is indicated by an arrow
Note: the photo was taken by the authors
Заключительный клинический диагноз: Основной: Острый некротический панкреатит с исходом в кисту хвоста поджелудочной железы. Осложнение: Панкреато-плевральный свищ справа. Реактивный плеврит слева.
12.11.2022 пациент выписан в удовлетворительном состоянии на амбулаторное лечение.
На контрольной рентгенографии органов грудной клетки от 15.12.2022 в плевральных полостях свободной жидкости нет, на УЗИ органов брюшной полости (от 17.12.2022) в проекции хвоста поджелудочной железы киста не визуализируется.
Прогноз
Прогноз течения заболевания для жизни благоприятный при соблюдении диеты и исключении алкоголя.
КЛИНИЧЕСКИЙ ПРИМЕР № 2
Информация о пациенте
Пациент В., 50 лет, был переведен из государственного бюджетного учреждения здравоохранения «Лабинская центральная районная больница» Министерства здравоохранения Краснодарского края (ГБУЗ «Лабинская ЦРБ» МЗ КК) 15.02.2018 в ГБУЗ «ККБ № 2» МЗ КК с диагнозом: «Панкреонекроз в стадии гнойных осложнений».
Анамнез заболевания. Считает себя больным с 29.01.2018, когда после употребления алкоголя и погрешности в питании (жирная, жареная пища) появились боли в эпигастрии, левом подреберье, тошнота, повторная рвота. 30.01.2018 госпитализирован в ГБУЗ «Лабинская ЦРБ» МЗ КК с диагнозом «Острый панкреатит». Получал консервативную терапию, направленную на подавление секреции поджелудочной железы (октреотид 0,1 мг/мл подкожно 3 раза в день 10 дней), инфузионную терапию (кристаллоиды в объеме 2,5 л 10 дней), блокаторы протонной помпы (омепразол 40 мг 1 раз в день 10 дней) и анальгетики (кетопрофен 10 мг 3 дня один раз в день, парацетомол по 500 мг до 10 дней, один раз в день). За время нахождения в стационаре наблюдалась незначительная положительная динамика. 13.02.2018 у пациента повысилась температура до фебрильных значений. По данным УЗИ органов брюшной полости от 14.02.2018: признаки панкреонекроза с жидкостным скоплением в сальниковой сумке, левом забрюшинном пространстве. 15.02.2018 было принято решение о переводе пациента в ГБУЗ «ККБ № 2» МЗ КК для проведения специализированного хирургического лечения.
Анамнез жизни. Уроженец Краснодарского края. На момент госпитализации не работает. Женат, имеет 2 детей. Социально-бытовые условия проживания удовлетворительные. Травмы и операции в течение жизни отрицает. Соматическими заболеваниями не страдает, на учете у врачей не состоит.
Наследственный анамнез: со слов пациента не отягощен.
Аллергологический анамнез: со слов пациента не отягощен.
Физикальная диагностика
Состояние средней тяжести, тяжесть состояния обусловлена основной патологией, синдромом системного воспалительного ответа, интоксикационным синдромом. Пульс 104 уд./мин, ЧДД 18 в мин, АД 140/80 мм. рт. ст. Живот умеренно вздут, равномерно участвует в акте дыхания, напряжен в верхних отделах, там же болезненный, перитонеальные симптомы отсутствуют, кишечные шумы выслушиваются.
Предварительный диагноз
На основании жалоб, анамнеза, клинической картины был выставлен диагноз: «Панкреонекроз в стадии гнойных осложнений».
Временная шкала
Хронология течения заболевания пациента В. представлена на рисунке 4.
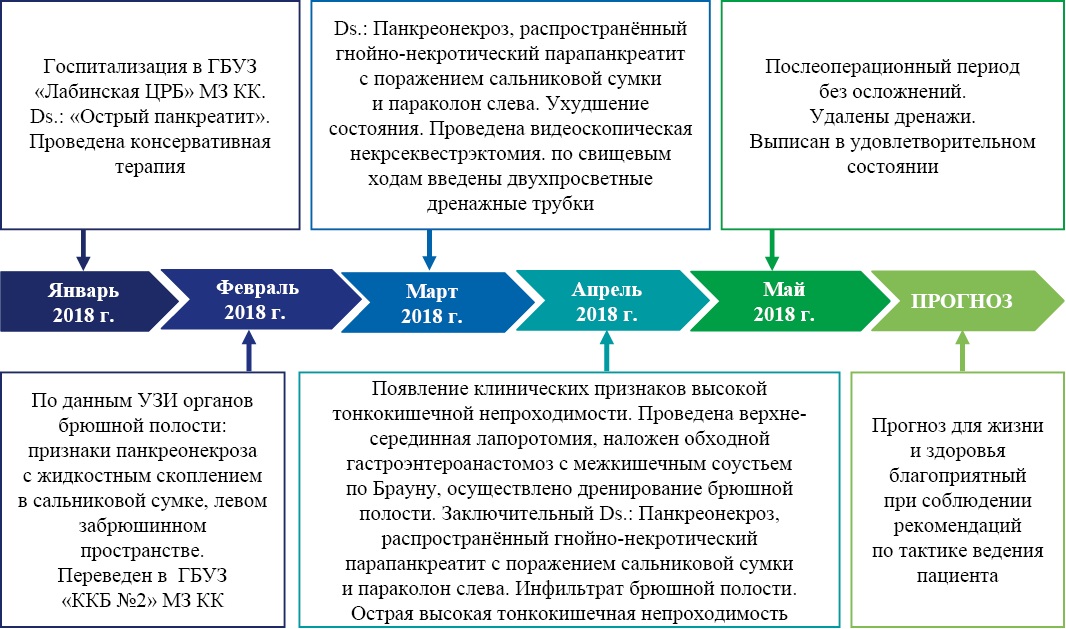
Рис. 4. Хронология развития болезни у пациента В.: ключевые события и прогноз
Примечание: блок-схема временной шкалы выполнена авторами (согласно рекомендациям SCARE). Сокращения: ГБУЗ «Лабинская ЦРБ» МЗ КК — государственное бюджетное учреждение здравоохранения «Лабинская центральная районная больница» Министерства здравоохранения Краснодарского края; ГБУЗ «ККБ № 2» МЗ КК — государственное бюджетное учреждение здравоохранения «Краевая клиническая больница № 2» Министерства здравоохранения Краснодарского края; Ds — диагноз.
Fig. 4. Patient V: course of disease, key events and prognosis
Note: the schematic diagram was performed by the authors (according to SCARE recommendations). Abbreviations: ГБУЗ «Лабинская ЦРБ» МЗ КК — Labinskaya Central District Hospital, Krasnodar Krai; ГБУЗ «ККБ № 2» МЗ КК — Regional Clinical Hospital No. 2, Krasnodar Krai; Ds — diagnosis.
Диагностические процедуры
(проведены в ГБУЗ «ККБ № 2» МЗ КК, от 15.02.2018)
Лабораторные исследования (нормативные значения указаны в скобках)
Общий анализ крови (забор в условиях приемного отделения; приведены показатели, отклоняющиеся от нормы): лейкоциты 23×10⁹/л ((4,0–10,0)×10⁹/л).
Биохимический анализ крови (забор в условиях приемного отделения; приведены показатели, отклоняющиеся от нормы): С-реактивный белок 324 мг/л (0–5 мг/л), фибриноген 5,2 г/л (2,4–5 г/л), альфа-амилаза 760 Ед/л (28–100 Ед/л), СА 19.9–6,4 Ед/мл (0–34 Ед/мл).
Инструментальные исследования
КТ органов грудной и брюшной полости на фоне внутривенного и перорального введения контраста: органы грудной клетки без патологии. Поджелудочная железа размерами: головка до 32 мм, тело до 29 мм, хвост до 36 мм, края размытые, структура отечная. В области хвоста визуализируется участки, не накапливающие контрастное вещество (некрозы), размерами 15×10 мм. В сальниковой сумке неоднородное жидкостное скопление с пузырьками газа размерами 114×84×54 мм. Парапанкреатическая клетчатка инфильтрирована. В левом забрюшинном пространстве визуализируется жидкостное скопление размерами 112×34 мм. Заключение: КТ признаки острого панкреатита с жидкостным скоплением в сальниковой сумке и забрюшинном пространстве слева.
Консультации смежных специалистов
Врач-терапевт: острой терапевтической патологии не выявлено.
Клинический диагноз
Основной: Панкреонекроз, распространенный гнойно-некротический парапанкреатит с поражением сальниковой сумки и параколон слева.
Дифференциальная диагностика
Основной диагноз не вызывал сомнений, дифференциальная диагностика не проводилась.
Медицинские вмешательства
Консервативная терапия
Пациенту проводилась консервативная терапия, направленная на подавление секреторной активности поджелудочной железы, которая заключалась в введении октреотида 0,1 мг/мл подкожно 3 раза в день 10 дней, блокаторов протонной помпы (омепразол 40 мг 2 раза в день внутривенно 10 дней); купирование болевого синдрома: кетопрофен 50 мг/мл — 2 мл по потребности 3 дня; антибактериальная терапия: меронем 1 г 3 раза в день внутривенно 10 дней; инфузионная терапия изотоническими растворами в объеме 2,5–3 л внутривенно 10 дней, а также эфферентные методы детоксикации.
Оперативные вмешательства
При поступлении пациента в стационар 15.02.2018 в экстренном порядке в условиях рентген-операционной под внутривенным наркозом (пропофол, фентанил с учетом массы тела) в положении лежа на спине под УЗ-контролем было выполнено дренирование сальниковой сумки двухпросветными дренажами 32 Fr и забрюшинного пространства слева двумя трубками такого же диаметра. По дренажам выделилось до 300 мл гнойного отделяемого с неприятным запахом.
Динамика и исходы
После проведения первичного дренирования сальниковой сумки и забрюшинного пространства слева 16.02.2018 наблюдалась положительная динамика. Температура тела снизилась до субфебрильных значений, пациент отмечал улучшение самочувствия. 18.02.2018 проведено КТ исследование органов брюшной полости. Заключение: расположение дренажей адекватное, недренируемых жидкостных скоплений не выявлено (рис. 5).
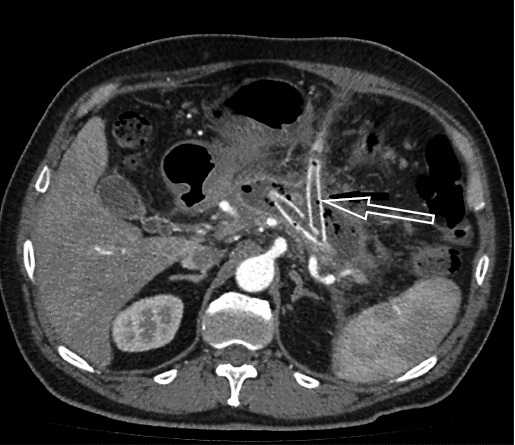
Рис. 5. Компьютерная томография брюшной полости пациента В., аксиальный срез. Стрелкой указаны дренажи в сальниковой сумке
Примечание: фотография выполнена авторами.
Fig. 5. Patient V: CT-scan of the abdominal cavity, axial view. Drains in the lesser peritoneal sac are indicated by an arrow
Note: the photo was taken by the authors
По результатам лабораторных исследований от 19.02.2018 отмечалось снижение маркеров острого воспаления (лейкоциты 14,3×10⁹/л, С-реактивный белок 168 мг/л, фибриноген 4,6 г/д), а также альфа-амилазы — 240 МЕ/л. Учитывая улучшение клинико-лабораторных показателей, пациенту продолжили консервативную терапию с плановыми программированными заменами дренажей один раз в неделю под рентген-контролем. Между этапными заменами осуществляли промывание дренажей 4 раза в сутки до чистых промывных вод растворами антисептиков, в ходе которых удалялась некротическая ткань и гнойное отделяемое.
23.02.2018, 02.03.2018, 09.03.2018 в условиях операционной под рентген-контролем под внутривенным наркозом в положении пациента лежа на спине после предварительного контрастирования по проводнику произведены плановые замены дренажей (32 Fr) с целью профилактики их обтурации некротической тканью.
13–15.03.2018 отмечалось нарастание маркеров острого воспаления (лейкоциты 17,1×10⁹/л, С-реактивный белок 246 мг/л, фибриноген 5,8 г/д), повышение температуры до 38,1–38,4 °C. Учитывая отрицательную клинико-лабораторную динамику, решено было произвести активное удаление некротической ткани по разработанной в клинике методике1 [20].
16.03.2018 произведена видеоскопическая некрсеквестрэктомия. В условиях рентген-операционной под контролем C-дуги «Siemens Arcadis Avantic» (Германия). После трехкратной обработки операционного поля раствором антисептиков были удалены дренажи. В сформированные свищевые ходы вводился гибкий гастроскоп Olympus (Россия), электроаспиратор и инструмент для лапароскопических операций (зажим или диссектор) фирмы «KarlStorz» (Германия). Производили удаление свободно лежащей некротической ткани из сальниковой сумки и параколического пространства в пределах здоровых тканей под визульным контролем. Далее по свищевым ходам вводили двухпросветные дренажные трубки 32 Fr, которые фиксировались к коже швами, к дренажам подключали мочеприемники, на рану накладывали асептическую повязку (рис. 6).
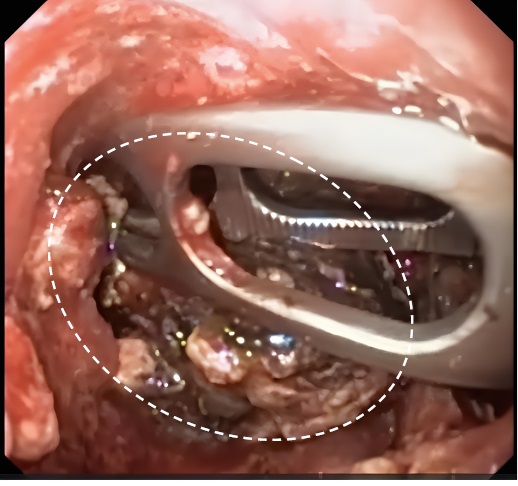
Рис. 6. Эндофото пациента В. Удаление некротической ткани (выделено фигурой) через фистулы
Примечание: фотография выполнена авторами.
Fig. 6. Patient V.: endoscopic image. Through-fistula removal of necrotic tissue (figure)
Note: the photo was taken by the authors
После вмешательства наблюдалась отчетливая положительная клинико-лабораторная динамика (лейкоциты 12,3×10⁹/л, С-реактивный белок 146 мг/л, фибриноген 4,3 г/д).
30.03.2018 в условиях операционной под рентген-контролем под внутривенным наркозом в положении пациента лежа на спине плановая замена дренажей.
01.04.2018 у пациента появилась клиническая картина высокой тонкокишечной непроходимости. По назогастральному зонду за день выделилось до 2–2,5 л застойного отделяемого, живот мягкий, безболезненный, перитонеальная симптоматика отрицательная. На рентгенографии органов брюшной полости от 01.04.2018 кишечных арок и чаш Клойбера не выявлено. Пациенту назначена терапия: голод, поляризующая смесь в объеме 1,5 л, метоклопрамид по 2 мл 3 раза в день, очистительные клизмы; в динамике — без выраженного эффекта.
02.04.2018 выполнена фиброгастродуоденоскопия (ФГДС) с целью исключения сдавления нисходящей ветви двенадцатиперстной кишки. Заключение: в двенадцатиперстной кишке и желудке определяется жидкое содержимое, двенадцатиперстная кишка проходима, умеренно расширена, признаков сдавления извне не выявлено. Проведена оценка пассажа водорастворимого контраста по пищеварительному тракту. Заключение: блок на уровне проксимального отдела тощей кишки.
03.04.2018 произведена КТ органов брюшной полости. Заключение: положительная динамика течения панкреонекроза, свободной жидкости в забрюшинном пространстве не выявлено. Адекватное стояние дренажей. В проекции хвоста поджелудочной железы определяется инфильтрат 84×52×43 мм. Расширение двенадцатиперстной кишки и начальных отделов тощей кишки до 40–45 мм.
Отсутствие положительной динамики в течении кишечной непроходимости от консервативной терапии послужило показанием для оперативного лечения.
04.04.2018 выполнена диагностическая видеолапароскопия. Под эндотрахеальным наркозом установлены манипуляторы в стандартных точках. При интраоперационном исследовании в левом подреберье определяется инфильтрат размерами 90×60×70 мм, плотный при инструментальной пальпации, неподвижный, состоящий из большого сальника и петли тощей кишки. Места стояния дренажей без особенностей, другой патологии органов брюшной полости не выявлено. Попытка выделения из инфильтрата петель кишечника безуспешна, решено выполнить конверсию. Произведена верхне-срединная лапаротомия, в проекции хвоста поджелудочной железы определяется инфильтрат каменистой плотности, повторная попытка его разделения безуспешна. В инфильтрат вовлечена петля тощей кишки на расстоянии 30–40 см от связки Трейтца, сложенная в виде двустволки, далее кишка спавшаяся. Учитывая безуспешные попытки выделения кишки из инфильтрата, решено наложить обходной гастроэнтероанастомоз с межкишечным соустьем по Брауну. Дренирование брюшной полости, послойный шов раны. Послеоперационный период протекал без осложнений.
18.04.2018, 25.04.2018 в условиях операционной под внутривенным наркозом в положении пациента лежа на спине плановая замена дренажей (32 Fr) под рентген-контролем.
02.05.2018, 09.05.2018 в условиях операционной под внутривенным наркозом в положении пациента лежа на спине плановая замена дренажей (26 Fr) под рентген-контролем.
16.05.2018 в условиях операционной под внутривенным наркозом в положении пациента лежа на спине плановая замена дренажей (18 Fr) под рентген-контролем.
23.05.2018 в условиях операционной под рентген-контролем под внутривенным наркозом в положении пациента лежа на спине в дренажи введен контраст: полость облитерирована, дренажи удалены.
Последующее наблюдение за пациентом протекало без особенностей. 30.05.2018 пациент выписан в удовлетворительном состоянии на амбулаторное лечение.
Заключительный клинический диагноз:
Основной: Панкреонекроз, распространенный гнойно-некротический парапанкреатит с поражением сальниковой сумки и параколон слева.
Осложнение основного диагноза: Инфильтрат брюшной полости. Острая высокая тонкокишечная непроходимость.
Прогноз
Прогноз течения заболевания для жизни благоприятный при соблюдении профилактических мероприятий.
ОБСУЖДЕНИЕ
Описанные выше осложнения панкреонекроза встречаются в клинической практике крайне редко, что затрудняет их своевременную диагностику и проведение соответствующего хирургического лечения. Так, поздняя верификация панкреато-плеврального свища в клиническом примере № 1 была обусловлена совокупностью причин: во-первых, реактивный плеврит нередко возникает у пациентов с острым панкреатитом, во-вторых, для панкреатического свища нетипично сообщение с правой плевральной полостью (обычно свищ открывается в левую плевральную полость, что определяется топографией поджелудочной железы) [8–11][21]. Наиболее информативным показателем для диагностики данного осложнения явилось определение амилазной активности в выпоте, так как по данным КТ свищ визуализирован не был.
В настоящее время все больше авторов рекомендуют применение минимально инвазивных методик лечения данного осложнения, а именно стентирование главного панкреатического протока [10][22][23], однако проведение такого высокотехнологичного вмешательства доступно не во всех лечебных учреждениях. В представленном нами клиническом примере свищ облитерировался после дренирования плевральной полости и кисты хвоста поджелудочной железы.
Интерес описанного выше клинического случая № 2, на наш взгляд, заключается в развитии у пациента высокой тонкокишечной непроходимости на фоне пункционно-дренирующего хирургического лечения острого панкреатита. Возникновение данного осложнения в периодической литературе освещено плохо в связи с его редкой встречаемостью. Так, Т. Sunkara et al. описали развитие высокой непроходимости при остром панкреатите с локализацией процесса в хвосте поджелудочной железы вследствие сдавления тонкой кишки воспалительным инфильтратом [13]. Купировать данное осложнение и избежать хирургического вмешательства удалось с помощью консервативного лечения. В представленном нами клиническом примере после исключения сдавления двенадцатиперстной кишки и отсутствия эффекта от консервативной терапии была выполнена операция, заключающаяся в формировании обходных анастомозов. Описанный способ хирургического лечения при развитии подобного осложнения может быть рекомендован в подобных клинических ситуациях.
ЗАКЛЮЧЕНИЕ
Панкреато-плевральный свищ — редкое осложнение острого панкреатита, которое может возникать в процессе его течения и, как правило, проявляется рецидивирующим гидротораксом. Представленное клиническое наблюдение представляет важность как для специалистов терапевтического профиля, так как пациенты могут получать длительное консервативное лечение по поводу экссудативного плеврита, так и хирургов для своевременной диагностики данной патологии на основании анамнеза заболевания, характера выпота и определения амилазной активности в нем. Предлагаемое в настоящее время стентирование вирсунгова протока не всегда возможно выполнить во всех лечебных учреждениях, поэтому представленный вариант хирургического лечения может являться его альтернативой. При развитии гнойно-некротического панкреатита с локализацией основного процесса в хвосте поджелудочной железы с развитием парапанкреатического инфильтрата в него могут вовлекаться петли тонкого кишечника, что может вызвать возникновение высокой кишечной непроходимости, что при неэффективности консервативной терапии требует проведения хирургического лечения для восстановления пассажа кишечного содержимого.
1. Патент РФ на изобретение № 2741465/26.01.2021, Бюл. № 3. Андреев А. В., Дурлештер В. М., Ремизов С. И., Габриэль С. А., Кузнецов Ю. С. Способ чресфистульной видеоскопической некрсеквестрэктомии при гнойно-некротическом парапанкреатите.
Список литературы
1. Valverde-López F, Martínez-Cara JG, Redondo-Cerezo E. Acute pancreatitis. Med Clin (Barc). 2022;158(11):556–563. English, Spanish. https://doi.org/10.1016/j.medcli.2021.12.012
2. Heckler M, Hackert T, Hu K, Halloran CM, Büchler MW, Neoptolemos JP. Severe acute pancreatitis: surgical indications and treatment. Langenbecks Arch Surg. 2021;406(3):521–535. https://doi.org/10.1007/s00423-020-01944-6
3. Umapathy C, Gajendran M, Mann R, Boregowda U, Theethira T, Elhanafi S, Perisetti A, Goyal H, Saligram S. Pancreatic fluid collections: Clinical manifestations, diagnostic evaluation and management. Dis Mon. 2020;66(11):100986. https://doi.org/10.1016/j.disamonth.2020.100986
4. Wronski M, Slodkowski M, Cebulski W, Moronczyk D, Krasnodebski IW. Optimizing management of pancreaticopleural fistulas. World J Gastroenterol. 2011;17(42):4696–4703. https://doi.org/10.3748/wjg.v17.i42.4696
5. Chmielecki J, Kościński T, Banasiewicz T. Pancreaticopleural Fistula as a Rare Cause of Both-Sided Pleural Effusion. Case Rep Surg. 2021;2021:6615612. https://doi.org/10.1155/2021/6615612
6. Романов М.Д., Давыдкин В.И., Киреева Е.М., Пигачев А.В. Особенности диагностики и лечения панкреато-плеврального свища. Новости Хирургии. 2021;29(1):121–127. https://doi.org/10.18484/2305-0047.2021.1.121
7. King JC, Reber HA, Shiraga S, Hines OJ. Pancreatic-pleural fistula is best managed by early operative intervention. Surgery. 2010;147(1):154–159. https://doi.org/10.1016/j.surg.2009.03.024
8. Khadka M, Bhusal S, Pantha B, Gautam R, Gautam K, Chaudhary A. Pancreaticopleural fistula causing pleural effusion: a case report and review of the literature. J Med Case Rep. 2024;18(1):131. https://doi.org/10.1186/s13256-024-04457-8
9. Picchi SG, Lassandro G, Comune R, Pezzullo F, Fiorini V, Lassandro F, Tonerini M, Masala S, Tamburro F, Scaglione M, Tamburrini S. Case Series of MRI and CT Assessment of Acquired Hepato-Biliary and Pancreatic Transdiaphragmatic Fistulae. Tomography. 2023;9(4):1356–1368. https://doi.org/10.3390/tomography9040108
10. Sasturkar SV, Gupta S, Thapar S, Shasthry SM. Endoscopic management of pleural effusion caused by a pancreatic pleural fistula. J Postgrad Med. 2020;66(4):206–208. https://doi.org/10.4103/jpgm.JPGM_720_20
11. Ayoub M, Ochoa J, Cibich D, Gupta M. Pancreaticopleural Fistula: A Rare Complication of Alcoholic Pancreatitis. Cureus. 2021;13(10):e18729. https://doi.org/10.7759/cureus.18729
12. Aswani Y, Hira P. Pancreaticopleural fistula: a review. JOP. 2015;16(1):90–94. https://doi.org/10.6092/1590-8577/2915
13. Sunkara T, Etienne D, Caughey ME, Gaduputi V. Small Bowel Obstruction Secondary to Acute Pancreatitis. Gastroenterology Res. 2017;10(1):42–44. https://doi.org/10.14740/gr758w
14. Li J, Zhao Y, Wen Q, Xue Q, Lv J, Li N. [Electroacupuncture for severe acute pancreatitis accompanied with paralytic ileus:a randomized controlled trial]. Zhongguo Zhen Jiu. 2016;36(11):1126–1130. Chinese. https://doi.org/10.13703/j.0255-2930.2016.11.002
15. Banter LR, Maatman TK, McGuire SP, Ceppa EP, House MG, Nakeeb A, Nguyen TK, Schmidt CM, Zyromski NJ. Duodenal complications in necrotizing pancreatitis: Challenges of an overlooked complication. Am J Surg. 2021;221(3):589–593. https://doi.org/10.1016/j.amjsurg.2020.11.022
16. Tyberg A, Karia K, Gabr M, Desai A, Doshi R, Gaidhane M, Sharaiha RZ, Kahaleh M. Management of pancreatic fluid collections: A comprehensive review of the literature. World J Gastroenterol. 2016;22(7):2256–2270. https://doi.org/10.3748/wjg.v22.i7.2256
17. Pyun DK, Kim KJ, Ye BD, Byeon JS, Myung SJ, Yang SK, Kim JH, Yoon SN. [Two cases of colonic obstruction after acute pancreatitis]. Korean J Gastroenterol. 2009;54(3):180–185. Korean. https://doi.org/10.4166/kjg.2009.54.3.180
18. Sonoda S, Taniguchi M, Sato T, Yamasaki M, Enjoji M, Mae S, Irie T, Ina H, Sumi Y, Inase N, Kobayashi T. Bilateral pleural fluid caused by a pancreaticopleural fistula requiring surgical treatment. Intern Med. 2012;51(18):2655–2661. https://doi.org/10.2169/internalmedicine.51.7859
19. Chawla G, Niwas R, Chauhan NK, Dutt N, Yadav T, Jain P. Pancreatic pleural effusion masquerading as right sided tubercular pleural effusion. Monaldi Arch Chest Dis. 2019;89(3). https://doi.org/10.4081/monaldi.2019.1125
20. Ремизов С.И., Андреев А.В., Дурлештер В.М., Габриэль С.А., Ахиджак Ф.К. Результаты применения чресфистульной видеоскопической некрсеквестрэктомии при гнойно-некротическом парапанкреатите. Анналы хирургической гепатологии. 2022;27(2):73–81. https://doi.org/10.16931/10.16931/1995-5464.2022-2-73-81
21. Chan EE, Shelat VG. Pancreaticopleural Fistula Causing Massive Right Hydrothorax and Respiratory Failure. Case Rep Surg. 2016;2016:8294056. https://doi.org/10.1155/2016/8294056
22. Chebli JM, Gaburri PD, de Souza AF, Ornellas AT, Martins Junior EV, Chebli LA, Felga GE, Pinto JR. Internal pancreatic fistulas: proposal of a management algorithm based on a case series analysis. J Clin Gastroenterol. 2004;38(9):795–800. https://doi.org/10.1097/01.mcg.0000139051.74801.43
23. Yang J, Lu L, Jin HB, Yang JF, Zhang XF. Endoscopic management of pancreaticopleural fistula in a pediatric patient: A case report and literature review. Medicine (Baltimore). 2020;99(23):e20657. https://doi.org/10.1097/MD.0000000000020657
Об авторах
С. И. РемизовРоссия
Ремизов Станислав Игоревич — кандидат медицинских наук, ассистент кафедры хирургии № 3 ФГБОУ ВО «КубГМУ» МЗ РФ; врач-хирург отделения рентгенологических и ультразвуковых методов диагностики и лечения № 1 ГБУЗ «ККБ № 2» МЗ Краснодарского края.
ул. им. Митрофана Седина, д. 4, Краснодар, 350063; ул. Красных Партизан, д. 6/2, г. Краснодар, 350012
А. В. Андреев
Россия
Андреев Андрей Викторович — доктор медицинских наук, профессор кафедры хирургии № 2 ФГБОУ ВО «КубГМУ» МЗ РФ; заведующий отделением рентгенологических и ультразвуковых методов диагностики и лечения № 1 ГБУЗ «ККБ № 2» МЗ Краснодарского края.
ул. им. Митрофана Седина, д. 4, Краснодар, 350063; ул. Красных Партизан, д. 6/2, г. Краснодар, 350012
С. А. Габриэль
Россия
Габриэль Сергей Александрович — доктор медицинских наук, доцент, профессор кафедры хирургии № 3 ФГБОУ ВО «КубГМУ» МЗ РФ; главный врач ГБУЗ «ККБ № 2» МЗ Краснодарского края.
ул. им. Митрофана Седина, д. 4, Краснодар, 350063; ул. Красных Партизан, д. 6/2, г. Краснодар, 350012
И. В. Бочкарева
Россия
Бочкарева Ирина Владимировна — заведующая отделением хирургии № 3.
ул. им. 40-летия Победы, д. 14, Краснодар, 350042
А. Н. Перебейнос
Россия
Перебейнос Алексей Николаевич — врач-хирург отделения хирургии № 3.
ул. им. 40-летия Победы, д. 14, Краснодар, 350042
О. В. Засядько
Россия
Засядько Ольга Вячеславовна — врач-хирург.
ул. Комсомольская, д. 165, Гулькевичи, 352190
Дополнительные файлы
Рецензия
Для цитирования:
Ремизов С.И., Андреев А.В., Габриэль С.А., Бочкарева И.В., Перебейнос А.Н., Засядько О.В. Редкие осложнения острого панкреатита: клинические случаи. Кубанский научный медицинский вестник. 2024;31(5):100-111. https://doi.org/10.25207/1608-6228-2024-31-5-100-111
For citation:
Remizov S.I., Andreev A.V., Gabriel S.A., Bochkareva I.V., Perebeynos A.N., Zasyadko O.V. Rare complications of acute pancreatitis: Clinical cases. Kuban Scientific Medical Bulletin. 2024;31(5):100-111. (In Russ.) https://doi.org/10.25207/1608-6228-2024-31-5-100-111








































