Перейти к:
Причинно-следственные связи преждевременного излития околоплодных вод во время беременности: обсервационное когортное исследование
https://doi.org/10.25207/1608-6228-2025-32-2-15-28
Аннотация
Введение. Одним из осложнений беременности является преждевременный разрыв плодных оболочек, который сопутствует преждевременным родам, что приводит к повышению неонатальной и материнской заболеваемости и смертности и делает актуальным проведение исследований по изучению влияния длительности безводного периода при преждевременном разрыве плодных оболочек на состояние матери и ребенка.
Цель исследования — определить факторы риска преждевременного разрыва плодных оболочек для прогнозирования осложнений при планировании последующих беременностей (возможно при помощи искусственного интеллекта).
Методы. Проведено наблюдательное когортное исследование медицинской документации у 82 беременных женщин в возрасте от 18 до 43 лет при сроке беременности 25–36 недель с диагнозом «преждевременный разрыв плодных оболочек» (истории болезни беременных, истории родов, медицинские карты новорожденных). Исследование проведено на базе перинатального центра государственного бюджетного учреждения здравоохранения «Детская краевая клиническая больница» Министерства здравоохранения Краснодарского края. Анализировалась медицинская документация беременных и новорожденных, родоразрешенных в период с 2022 по 2023 год. Проанализировано 1675 историй родов, из которых отобрано 82 (4,9 %), соответствующие «диагнозу преждевременный разрыв плодных оболочек» (отхождение вод до полной 37 недели). Исследуемые в зависимости от длительности безводного периода были разделены на три группы: 1‑я группа (n = 35) — длительность безводного периода от 12 до 24 часов; 2‑я группа (n = 8) — длительность безводного периода от 24 до 48 часов и 3‑я группа (n = 39) — длительность безводного периода от 48 часов и более. Изучены антропометрические данные беременных и новорожденных, репродуктивный анамнез, течение настоящей беременности, ее исходы; данные лабораторного исследования, состояние новорожденных по медицинской документации. Статистический анализ проведен с использованием программы Statistica 13.3 (Tibco, США). Использован общепринятый уровень статистической значимости p = 0,05.
Результаты. Наиболее значимыми были различия групп с преждевременным разрывом плодных оболочек с такими факторами, как частота курения отца ребенка, срок родов, ультразвуковое исследование величины М‑эхо после родов. Такого рода информация позволяет прогнозировать течение последующих беременностей и способна выявить группу пациенток, которым необходима акушерская реабилитация.
Заключение. Основой для разработки программы для пациенток, имеющих в анамнезе преждевременный разрыв плодных оболочек и нуждающихся в акушерской реабилитации, явился проведенный анализ соматического, репродуктивного анамнеза, течения настоящей беременности и оценка здоровья новорожденных.
Для цитирования:
Атагой С.С., Пенжоян Г.А., Карахалис Л.Ю. Причинно-следственные связи преждевременного излития околоплодных вод во время беременности: обсервационное когортное исследование. Кубанский научный медицинский вестник. 2025;32(2):15-28. https://doi.org/10.25207/1608-6228-2025-32-2-15-28
For citation:
Atagoy S.S., Penzhoyan G.A., Karakhalis L.Yu. Cause and effect of preterm prelabor rupture of membranes during pregnancy: An observational cohort study. Kuban Scientific Medical Bulletin. 2025;32(2):15-28. https://doi.org/10.25207/1608-6228-2025-32-2-15-28
ВВЕДЕНИЕ
Преждевременный разрыв плодных оболочек (ПРПО) является важным осложнением беременности и часто сопровождает преждевременные роды, способствуя повышению неонатальной и материнской заболеваемости и смертности [1–4]. По данным литературы была изучена частота ПРПО до срока беременности 37 недель, которая составила 2–3 %, и до срока 34 недели — менее 1 %. Она, как мы видим, возрастает по мере увеличения срока беременности [5][6]. Акушерское сообщество считает, что выделить основную причину, которая приводит к преждевременному разрыву плодных оболочек, чрезвычайно сложно. Это в первую очередь связано с тем, что имеется целый ряд провоцирующих факторов. К таким факторам можно отнести перенесенные детские инфекции, особенно в возрасте формирования менструальной функции, возраст беременных, наличие абортов в анамнезе, воспалительный анамнез и другие факторы, описанные в литературе [1][3][6]. Однако исследований, посвященных изучению и последующему сравнению факторов риска преждевременного разрыва плодных оболочек при различной длительности безводного периода немного, и в основном они посвящены патологии течения самой беременности, инфекциям, которые сопровождают гестацию, многоводию и многоплодию [7].
Имеются отдельные работы, в которых описано, что нормальное течение беременности связано с функциональным состоянием дыхательной системы и что нарушения, выявленные в дыхательной системе, приводят у 36 % беременных к угрозе ее прерывания, вызывают воспалительные изменения в плодных оболочках, все это сопровождается маловодием у 8 % и многоводием у 18 %1 [8][9]. Однако рассматривать только механические причины преждевременного разрыва плодных оболочек при имеющемся многоводии или только инфекционный фактор, приводящий к воспалению плодных оболочек, что сопутствует преждевременному их разрыву, недостаточно объективно. При выяснении причин, которые привели к преждевременному разрыву плодных оболочек, необходимо учитывать влияние не только осложнений беременности, но и имеющуюся у пациенток экстрагенитальную патологию. На сегодняшний день есть исследования, направленные на изучение влияния анемии на преждевременный разрыв плодных оболочек, что требует доказательства. У беременных с заболеваниями дыхательной системы старше 30 лет описывают влияние этих нарушений на частоту преждевременных родов, которая составляет 6,7 % [10], а, как известно, преждевременные роды зачастую сопровождаются преждевременным разрывом плодных оболочек у 40 % 2 [8][9]. В связи с изложенным поиск факторов риска, приводящих у беременных к преждевременному разрыву плодных оболочек, является актуальной задачей, направленной на улучшение здровья как матерей, так и рожденных ими детей, что, несомненно, отразится и на демографических показателях.
Цель исследования — определить факторы риска преждевременного разрыва плодных оболочек для прогнозирования при помощи искусственного интеллекта осложнений при планировании последующих беременностей.
МЕТОДЫ
Дизайн исследования
Выполненная работа по своему дизайну соответствует когортному наблюдательному исследованию медицинской документации 82 беременных женщин в возрасте от 18 до 43 лет при сроке беременности 25–36 недель с диагнозом «преждевременное излитие околоплодных вод» (истории болезни беременных, истории родов, медицинские карты новорожденных).
Условия проведения исследования
Представленная работа проводилась на базе перинатального центра государственного бюджетного учреждения здравоохранения «Детская краевая клиническая больница» Министерства здравоохранения Краснодарского края (ГБУЗ «ДККБ» МЗ КК). Анализу подверглась медицинская документация беременных и новорожденных, родоразрешенных за период с 2022 по 2023 год.
Критерии соответствия
Критерии включения
Медицинская документация беременных женщин от 18 до 43 лет с одним плодом и преждевременным излитием околоплодных вод (более 12 часов) на сроке беременности от 25 до 36 недель (преждевременные роды).
Критерии невключения
Медицинская документация беременных до 18 лет и старше 45 лет; имеющих тяжелую экстрагенитальную патологию; многоплодные беременности; диагностированные врожденные пороки развития у плода; пациентки, у которых беременность наступила в результате использования вспомогательных репродуктивных технологий (ВРТ).
Критерии исключения
Медицинская документация беременных с отхождением околоплодных вод до 12 часов и пациентки, у которых в анализируемой документации отсутствовала необходимая для анализа информация.
Описание критериев соответствия (диагностические критерии)
Отбор историй беременных включал установление диагноза «преждевременное излитие околоплодных вод» (излитие вод до полных 37 недель)3, изучение антропометрических показателей, общего и репродуктивного анамнеза, течения настоящей беременности.
Подбор участников в группы
На основании критериев соответствия проводился подбор медицинской документации беременных в группы. Проведено исследование 1675 историй родов, из которых отобрано 82 (4,9 %), соответствующие ПРПО (отхождение вод до полной 37 недели). С целью определения влияния длительности безводного периода на беременную, а также для выявления характерных факторов риска все исследуемые в зависимости от длительности безводного периода были разделены на три группы: 1‑я группа (n = 35) — длительность безводного периода от 12 до 24 часов; 2‑я группа (n = 8) — длительность безводного периода от 24 до 48 часов и 3‑я группа (n = 39) — длительность безводного периода от 48 часов и более.
Целевые показатели исследования
Основные показатели исследования
Определены различия в величине индекса массы тела (ИМТ, кг/м²), менструальной функции (длительность менструации (количество дней); длительность менструального цикла (количество дней); количество теряемой крови в соответствии с опросником NICE (National Institute for Health and Care Excellence), обильные или необильные; болезненность — наличие болей, требующее приема обезболивающих лекарственных средств; регулярность менструального цикла, который в норме составляет 24–38 дней), течение предыдущих беременностей и родов (число всех беременностей, количество беременностей, закончившихся родами, в том числе преждевременными и путем проведения кесарева сечения, артифициальными абортами, самопроизвольными выкидышами и внематочной беременностью), лабораторных анализов (общий анализ крови, общий анализ мочи, С-реактивный белок), данных ультразвукового исследования (УЗИ), при проведении которого изучали величину М-эхо (мм) — комплексное понятие, которое включает функциональный слой эндометрия передней и задней стенок полости матки, содержимое полости в сформированных группах. Оценивали вес новорожденного в граммах, длину в см и оценку по шкале АПГАР на 1‑й и 5‑й минуте в баллах.
Дополнительные показатели исследования
Дополнительный показатель исследования явился маркерным основанием для проведения дальнейших исследований по созданию нейросетевых моделей.
Методы измерения целевых показателей
Из всех отобранных для исследования историй родов у пациенток изучали антропометрические данные (оценивали рост и вес беременных, рассчитывали ИМТ по формуле: вес в кг, деленный на рост в кв. метрах; оценивали репродуктивный анамнез (возраст наступления первой менструации — менархе, лет; длительность менструации, количество дней выделения крови; длительность менструального цикла, количество дней от первого дня предыдущей до первого дня последующей менструации; количество теряемой крови, считали обильными менструации в соответствие с опросником NICE (National Institute for Health and Care Excellence) [11], во время которых требовалась смена прокладок/тампонов чаще, чем через 3 часа, была зафиксирована ночная смена прокладок и при наличии сгустков более 2,5 см в диаметре; наличие или отсутствие болезненности, последнее считали при наличии использования обезболивающих лекарственных средств; регулярность, которую определяли по длительности менструального цикла от 24 до 38 дней), особенности течения настоящей беременности, ее исходы; данные проведенного лабораторного исследования (изучали по общему анализу крови в динамике уровень эритроцитов, ×10¹²/л; лейкоцитов, ×10⁹/л; гематокрит, %; уровень гемоглобина, г/л; нейтрофилов ×10⁹/л; уровень С-реактивного белка, мг/л; в общем анализе мочи в динамике учитывали удельный вес). Исследования проведены на аппаратах: анализатор автоматический гематологический «МЕК» 6400 (Nihon Seimitsu Sokki Co., Ltd., Япония); модульная платформа Roche Cobas 8000 (Roche, Швейцария). Ультразвуковое исследование проводили на аппарате ультразвуковом Flex Focus 1202 («Б-К Медикал АпС», Дания) и ProFocus 2202 («Б-К Медикал АпС», Дания). Оценивали по медицинской документации вес в граммах, длину в см, состояние новорожденных по шкале АПГАР на 1 и 5 минутах после рождения в баллах.
Переменные (предикторы, конфаундеры, модификаторы эффекта)
Факторы, которые бы могли исказить результаты, исходно были отнесены к критериям исключения и отсутствовали у исследуемых пациенток.
Статистические процедуры
Принципы расчета размера выборки
Размер выборки предварительно не рассматривался.
Статистические методы
Статистический анализ проведен с использованием программы Statistica 13.3 (Tibco, США). С целью обработки данных и достижения заявленной цели рассчитывали среднее арифметическое (М), стандартное отклонение (m), в последующем в записи использовали форму M ± m в случае соответствия фактического распределения нормальному закону числовых распределений, также рассчитывали медиану (Ме), нижнюю и верхнюю квантиль [ Q1, Q3] для порядковых числовых распределений или для количественных параметров, не удовлетворяющих нормальному закону распределения. Сравнение групп по количественным показателям, для которых нормальный закон не отклонен по критериям Колмагорова — Смирнова, проведено с использованием параметрического критерия Стьюдента. При несоответствии опытного распределения нормальному распределению исследование проведено с использованием непараметрического критерия Краскела — Уоллиса. Для сравнения групп по категориальным показателям применили многопольные таблицы сопряженности с критериями хи-квадрат Пирсона. Использован общепринятый уровень статистической значимости p = 0,054.
РЕЗУЛЬТАТЫ
Формирование выборки исследования
Первоначальному анализу подверглось 1675 историй родов, из числа которых было выбрано 82 (4,9 %) истории с ПРПО, которые и составили предмет изучения (рис. 1).
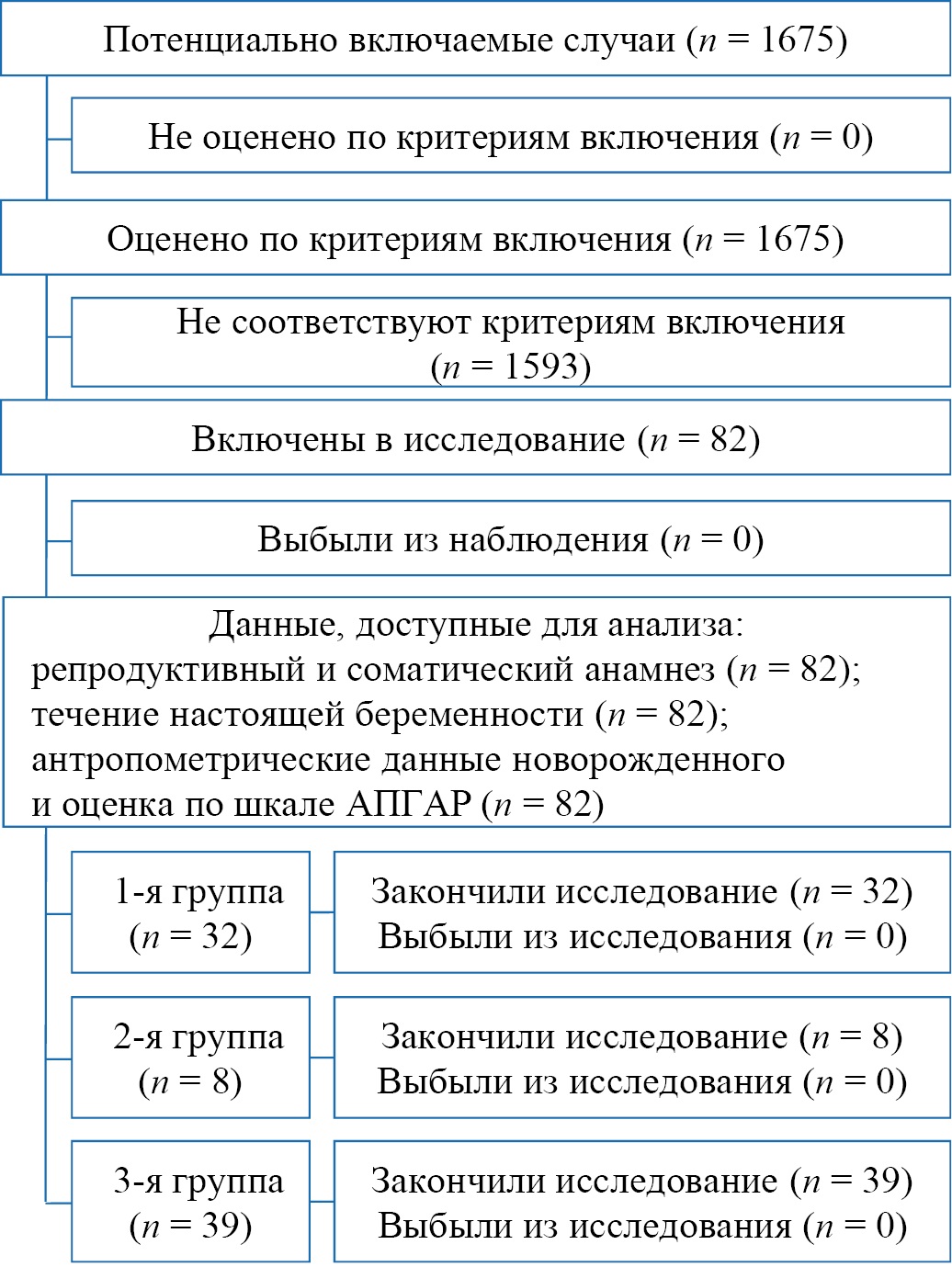
Рис. 1. Блок-схема дизайна исследования
Примечание: блок-схема выполнена авторами (согласно рекомендациям STROBE).
Fig. 1. Block diagram of the study design
Note: The block diagram was created by the authors (as per STROBE recommendations).
Характеристика выборки (групп) исследования
Критерием Стьюдента между возрастными показателями всех трех групп статистически значимых различий не выявлено (р > 0,05): средний возраст в 1‑й группе составил 28,86 ± 6,27 года; во 2‑й группе — 32,63 ± 4,50 года и в 3‑й группе — 31,67 ± 5,56 года. Не обнаружено значимых различий и в показателе ИМТ: в 1‑й группе он составил 26,38 ± 5,59 кг/м²; во 2‑й — 26,41 ± 5,08 кг/м²; в 3‑й группе — 25,98 ± 4,87 кг/м².
Основные результаты исследования
Анализ менструальной функции критериями Краскела — Уоллиса или Манна — Уитни показал, что репродуктивный анамнез обследованных беременных не имеет статистически значимых различий медиан ни в возрасте менархе, ни в длительности менструации и менструального цикла (МЦ), ни в длительности бесплодия (табл. 1). Не выявлено отличий между значениями количеств пациентов для сравниваемых групп и в числе беременностей и родов, а также в частоте преждевременных родов (ПР) и числе проведенных операций кесарева сечения (КС), числе внематочных беременностей, артифициальных и самопроизвольных абортов (табл. 1). При этом необходимо отметить, что обильные менструации были в 1‑й группе у 3 (8,57 %) пациенток, во 2‑й группе таких пациенток не было, а в 3‑й группе у 2-х (5,13 %). Практически у всех обследованных менструации были регулярными: в 1‑й группе у 32 (91,43 %), во 2‑й группе у 7 (87,5 %) и в 3‑й группе у 28 (71,79 %). Болезненные менструации отметили 3 (8,57 %) беременные в 1‑й группе, во 2‑й группе — не было беременных с болезненными менструациями и в 3‑й группе у 5 (12,82 %) пациенток менструации были болезненными.
Таблица 1. Характеристика репродуктивного анамнеза в группах исследования; Me [ Q1; Q3]
Table 1. Characteristics of reproductive history in the study groups; Me [ Q1; Q3]
Показатель | 1‑я группа (n = 35) | 2‑я группа (n = 8) | 3‑я группа (n = 39) | Уровень статистической значимости; р |
Менархе, лет | 13,0 [ 12,0; 14,0] | 13,0 [ 12,5; 14,0] | 13,0 [ 12,0; 14,0] | p ¹⁻² = 1,0 p ¹⁻³ = 1,0 p ²⁻³ = 1,0 |
Менструация, дни | 5,0 [ 5,0; 5,0] | 4,5 [ 4,0; 5,5] | 5,0 [ 5,0; 5,0] | p ¹⁻² = 1,0 p ¹⁻³ = 0,884 p ²⁻³ = 1,0 |
Менструальный цикл, дни | 28,0 [ 28,0; 28,0] | 28,0 [ 28,0; 28,0] | 28,0 [ 28,0; 30,0] | p ¹⁻² = 0,315 p ¹⁻³ = 1,0 p ²⁻³ = 0,455 |
Беременностей | 2,0 [ 1,0; 4,0] | 2,5 [ 2,0; 3,0] | 2,0 [ 1,0; 4,0] | p ¹⁻² = 1,0 p ¹⁻³ = 1,0 p ²⁻³ = 1,0 |
Из них: родов, абс. число | 1,0 [ 1,0; 3,0] | 2,0 [ 2,0; 2,5] | 2,0 [ 1,0; 3,0] | p ¹⁻² = 0,785 p ¹⁻³ = 0,521 p ²⁻³ = 1,0 |
Преждевременные роды, абс. число | 0,0 [ 0,0; 0,0] | 0,0 [ 0,0; 0,0] | 0,0 [ 0; 0] | p ¹⁻² = 1,0 p ¹⁻³ = 1,0 p ²⁻³ = 1,0 |
Кесарево сечение, абс. число | 0,0 [ 0,0; 0,0] | 0,0 [ 0,0; 0,5] | 0,0 [ 0,0; 1,0] | p ¹⁻² = 0,672 p ¹⁻³ = 1,0 p ²⁻³ = 1,0 |
Артифициальных абортов, абс. число | 0,0 [ 0,0; 0,0] | 0,0 [ 0,0; 0,5] | 0,0 [ 0,0; 0,0] | p ¹⁻² = 1,0 p ¹⁻³ = 1,0 p ²⁻³ = 1,0 |
Самопроизвольных абортов, абсолютное число | 0,0 [ 0,0; 1,0] | 0,0 [ 0,0; 0,5] | 0,0 [ 0,0; 1,0] | p ¹⁻² = 1,0 p ¹⁻³ = 1,0 p ²⁻³ = 1,0 |
Внематочная беременность; абсолютное число | 0,0 [ 0,0; 0,0] | 0,0 [ 0,0; 0,0] | 0,0 [ 0,0; 0,0] | p ¹⁻² = 1,0 p ¹⁻³ = 1,0 p ²⁻³ = 1,0 |
Примечания: таблица составлена авторами; р¹⁻² — уровень статистической значимости между значениями показателей для 1‑й и 2‑й групп; р¹⁻³ — уровень статистической значимости между значениями показателей для 1‑й и 3‑й групп; р²⁻³ — уровень статистической значимости между значениями показателей для 2‑й и 3‑й групп.
Notes: The table was compiled by the authors; p¹⁻² — level of statistical significance between the parameters of Groups 1 and 2; p¹⁻³ — level of statistical significance between the parameters of Groups 1 and 3; p²⁻³ — level of statistical significance between the parameters of Groups 2 and 3.
Анализируя данные, представленные в таблице 1, мы видим, что все показатели репродуктивного здоровья (характеристика менструального цикла, число беременностей и их исходов) не имеют при сравнении в группах статистически значимого отличия. Также не выявлено значимое отличие в числе перенесенных острых респираторно-вирусных инфекций (ОРВИ) в анамнезе между клиническими группами. При сравнении групп с ПРПО между собой по количеству перенесенных ОРВИ уровни значимости р критерия Краскела — Уоллиса приняли значение 1,0 — то есть р > 0,05.
Значимые отличия были выявлены между группами с «менее 24», или группа 1, и «от 48 и более», или группа 3, в медианных значениях для срока родов (р = 0,024), при этом между группами с «менее 24» (группа 1) и «от 24 до 48» (группа 2) (р = 1,0) и между группами с «от 24 до 48» (группа 2) и «от 48 и более» (группа 3) (p = 0,781) значимые отличия отсутствовали (рис. 2).
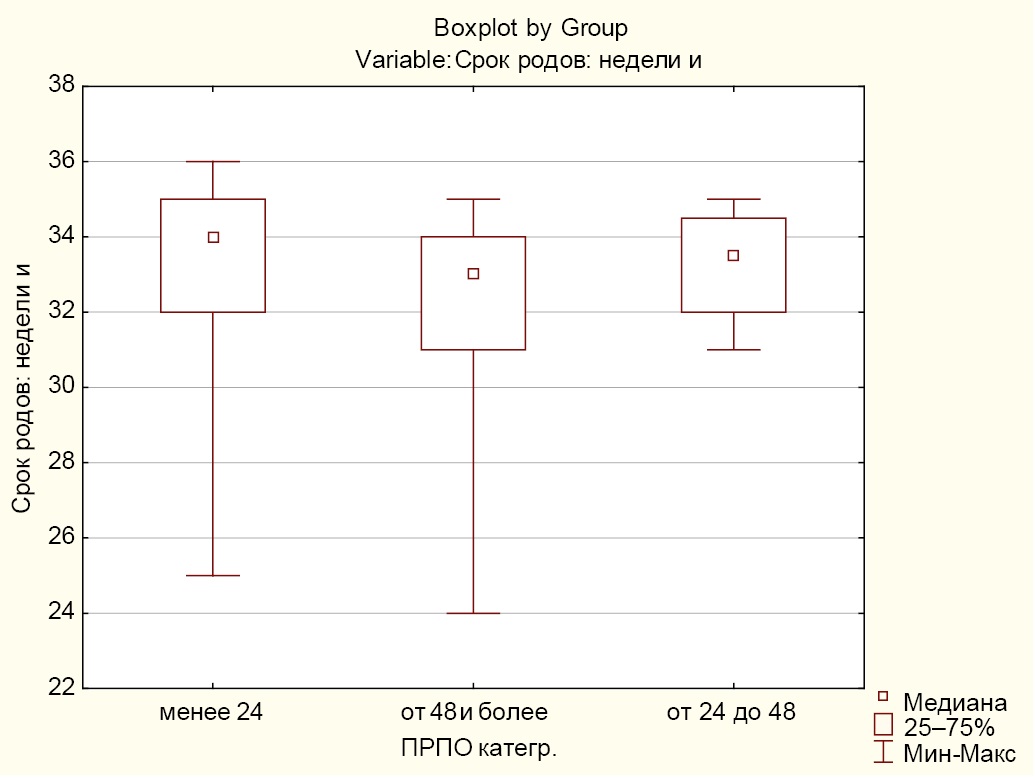
Рис. 2. Медианные значения сроков родов в группах при преждевременном разрыве плодных оболочек
Примечание: рисунок выполнен авторами; менее 24 — группа 1; от 24 до 48 — группа 2; от 48 — группа 3. Сокращение: ПРПО — преждевременный разрыв плодных оболочек.
Fig. 2. Median pregnancy duration in the groups of women with preterm prelabor rupture of membranes
Note. The figure was created by the authors; Group 1 (less than 24 hours); Group 2 (from 24 to 48 hours); Group 3 (48 hours or more). Abbreviation: ПРПО — preterm prelabor rupture of membranes.
Так, если доли переболевших и не болевших ветряной оспой для категории «менее 24 часов» (1‑я группа) составляют 94,29 и 5,71 % соответственно, то для категории «от 48 часов и более» (3‑я группа) доли составляют 79,49 и 20,51 % соответственно. Еще большее отличие у категории «ПРПО от 24 до 48 часов» (2‑я группа) — 62,50 % переболели ветряной оспой и 37,50 % не болели (табл. 2). Различия долей в группах статистически значимо (p = 0,025).
Таблица 2. Количество пациентов с перенесенной ветряной оспой и их доля в группах с преждевременным разрывом плодных оболочек
Table 2. Number of patients having a previous history of chickenpox and their proportion in the groups with preterm prelabor rupture of membranes
Группы | Болевших ветряной оспой (n/%) | Не болевших ветряной оспой (n/%) | Всего в группе (n/%) |
Группа 1 (n = 35) | 33/94,29 | 2/5,71 | 35/100 |
Группа 2 (n = 8) | 5/62,50 | 3/7,50 | 8/100 |
Группа 3 (n = 39) | 31/79,49 | 8/20,51 | 39/100 |
Всего во всех группах | 69 | 13 | 82 |
По критерию хи-квадрат | р = 0,047 | ||
Примечание: таблица составлена авторами.
Note: The table was compiled by the authors.
Анализ распространенности соматической патологии среди обследованных беременных не выявил значимых взаимосвязей между группами с ПРПО ни в частоте заболеваний сердечно-сосудистой системы (ССС), ни артериальной гипертензией, а также в частоте имеющихся наследственно обусловленных тромбофилий, заболеваний желудочно-кишечного тракта (ЖКТ), эндокринной системы, в том числе гипотиреоза и сахарного диабета 2-го типа, имеющих избыточный вес и ожирение, заболевания опорно-двигательного аппарата, нервной системы, патологии кожной системы и молочных желез.
Доля имеющих заболевания дыхательной системы в 1‑й группе составила 0 %, не заболевших — 100 %, несколько больше доля заболевших и меньше для не заболевших в 3‑й группе — 7,69 и 92,31 % соответственно, и значительно больше для заболевших и меньше для не заболевших во 2‑й группе — 25 и 75 % соответственно (табл. 3). Различия долей в группах статистически значимы (p = 0,025).
Таблица 3. Количество пациентов с заболеваниями дыхательной системы и их доля в группах с преждевременным разрывом плодных оболочек
Table 3. Number of patients with respiratory diseases and their proportion in the groups of patients with preterm prelabor rupture of membranes
Группы | Имеющие заболевания дыхательной системы (n/%) | Не имеющие заболеваний дыхательной системы (n/%) | Всего в группе (n/%) |
Группа 1 (n = 35) | 35/100,00 | 0/0,00 | 35/100 |
Группа 2 (n = 8) | 6/75,00 | 2/25,00 | 8/100 |
Группа 3 (n = 39) | 36/92,31 | 3/7,69 | 39/100 |
Всего во всех группах | 77 | 5 | 82 |
По критерию хи-квадрат | р = 0,025 | ||
Примечание: таблица составлена авторами.
Note: The table was compiled by the authors.
Известно, что нормальное течение беременности зависит напрямую от функционального состояния дыхательной системы. При заболеваниях дыхательной системы у 36 % беременность сопровождается угрозой ее прерывания, приводит к воспалительным изменениям в плодных оболочках, способствует развитию маловодия у 8 % и многоводия у 18 %5 [8][9]. При этом для беременных с заболеваниями дыхательной системы характерен возраст старше 30 лет, частота преждевременных родов до 6,7 %, причем от тяжести течения заболеваний органов дыхания это не зависит [10].
Статистически значимое различие в частотах беременных с курением также выявлена между группами с ПРПО.
Выяснение личного анамнеза показало, что в 1‑й группе курили 8,57 % беременных, в 3‑й группе — 5,13 %, но значительно больше курящих выявлено во 2‑й группе — 37,5 % (табл. 4). Различие долей в группах статистически значимо (p = 0,019).
Таблица 4. Количество курящих беременных и их доля в группах с преждевременным разрывом плодных оболочек
Table 4. Number of smoking pregnant women and their proportion in the groups with preterm prelabor rupture of membranes
Группы | Не курящих (n/%) | Курящих (n/%) | Всего в группе (n/%) |
Группа 1 (n = 35) | 32/91,43 | 3/8,57 | 35/100 |
Группа 2 (n = 8) | 5/62,50 | 3/37,50 | 8/100 |
Группа 3 (n = 39) | 37/94,87 | 2/5,13 | 39/100 |
Всего во всех группах | 74 | 8 | 82 |
По критерию хи-квадрат | р = 0,019 | ||
Примечание: таблица составлена авторами.
Note: The table was compiled by the authors.
Проведенный сбор анамнеза по курению партнеров (отцов) показал наличие значимой взаимосвязи между клиническими группами с ПРПО у беременных и курением отцов (табл. 5). Различия долей в группах статистически значимы (р = 0,013).
Таблица 5. Количество курящих партнеров (отцов ребенка) и их доля в группах с преждевременным разрывом плодных оболочек
Table 5. Number of smoking partners (fathers) and their proportion in the groups with preterm prelabor rupture of membranes
Группы | Не курящих (n/ %) | Курящих (n/ %) | Всего в группе (n/ %) |
Группа 1 (n = 35) | 24/68,57 | 11/31,43 | 35/100 |
Группа 2 (n = 8) | 6/75,00 | 2/25,00 | 8/100 |
Группа 3 (n = 39) | 37/94,87 | 2/5,13 | 39/100 |
Всего во всех группах | 67 | 15 | 82 |
По критерию хи-квадрат | р = 0,013 | ||
Примечание: таблица составлена авторами.
Note: The table was compiled by the authors.
Как видно из таблицы 5, меньше всего курящих отцов в 3‑й группе, их процент составил 5,13 %, больше во 2‑й группе — 25 % и еще больше в 1‑й группе, где частота курения отцов — 31,43 %.
При сравнении данных, представленных в таблицах 4 и 5, видно, что по интенсивности курение отцов и матерей категории ПРПО отличаются. В то же время табакокурение, по данным В. Е. Радзинского и соавт., увеличивает частоту угрозы прерывания беременности как у курящих, так и у тех, кто прекратил курение во время беременности по триместрам (по мере прогрессирования беременности) от 1,8 до 3 раз6 [12][13], что способствует ПРПО.
Проанализирована частота аллергии среди беременных всех клинических групп: в 1‑й группе аллергия была у 5,71 % (2 беременные), во 2‑й группе у 12,5 % (1) и в 3‑й группе у 10,26 % (4). Наличие аллергенов снижает адаптационные механизмы и может способствовать как угрозе прерывания беременности, так и манифестации заболеваний дыхательной системы и способствовать ПРПО, хотя по мнению некоторых авторов не влияет на течение беременности7 [14][15].
Анализ гинекологической патологии в группах беременных показал, что доброкачественные заболевания шейки матки в 1‑й группе выявлены у 12 (34,29 %), в 3‑й группе у 13 (33,33 %), а во 2‑й группе данная патология отсутствовала. Из числа беременных 3‑й группы у 5 (12,8 %) в анамнезе проведена конизация шейки матки по поводу дисплазии средней степени, что способствует ПРПО в соответствии с данными литературы [16]. Также анализировали частоту гинекологической патологии в группах: миома матки, генитальный эндометриоз, синдром поликистозных яичников (СПЯ), воспалительные заболевания органов малого таза (ВЗОМТ), инфекции, передаваемые половым путем (ИППП), бактериальный вагиноз, цервицит и вагинит, частота бесплодия и число операций на органах малого таза. При этом гинекологическая патология в 1‑й группе была выявлена у 19 (54,29 %) беременных, во 2‑й группе у 6 (75,0 %) и в 3‑й группе у 23 (58,97 %). Инфекционные причины ПРПО являются прогнозируемыми и предотвратимыми, что, несомненно, является основой для создания алгоритма по ведению данной когорты пациенток после родоразрешения.
Как уже упоминалось выше, все беременности наступили самостоятельно. Особое внимание уделено течению настоящей беременности в клинических группах. На фоне беременности обострение инфекций мочевыводящих путей (ИМВП) в 1‑й группе обнаружено у 9 (25,71 %) беременных, во 2‑й группе у 1 (12,5 %) и в 3‑й группе у 8 (20,51 %). Вульвовагинальный кандидоз сопровождал беременность у 3 (8,57 %) пациенток в 1‑й группе и у 7 (17,95 %) в 3‑й группе. Бактериальный вагиноз зафиксирован во всех трех группах: в 1‑й у 3 (8,57 %) беременных, во 2‑й у 2 (25,0 %) и в 3‑й также у 3 (7,69 %) беременных. Практически с одинаковой частотой во всех группах встречался вагинит: в 1‑й группе — у 4 (11,43 %) беременных, во 2‑й группе у 1 (10,26 %) и в 3‑й группе также у 4 (10,26 %) беременных.
При этом необходимо отметить, что общая частота заболеваний на фоне настоящей беременности была высокой, хотя и без статистического отличия между группами: в 1‑й группе у 25 (71,43 %), во 2‑й группе у 6 (75,0 %) и в 3‑й группе у 33 (84,62 %), что говорит о неблагополучном фоне настоящей беременности, которая закончилась ПРПО.
Большая роль при пролонгировании беременности отводится степени тяжести проявления анемии [17]. Исследование показало, что частота ее в 1‑й группе составила 25,71 % (9 беременных), во 2‑й группе 37,5 % (3 беременных) и в 3‑й группе 43,59 % (17 беременных). Наличие анемии у каждой третьей (29 беременных — 35,4 %) из числа всех обследованных беременных повышает риски ПРПО, на что в своей статье с соавторами указала Л. Д. Белоцерковцева [18].
Частота гестационного сахарного диабета (ГСД) на фоне настоящей беременности составила в 3‑й группе 25,64 % (10 беременных), во 2‑й группе ГСД не выявлено, а в 1‑й группе — 14,29 % (5 беременных). Гестационный сахарный диабет среди всех беременных с ПРПО выявлен у 18,3 % (15 беременных), то есть каждая пятая беременная с ПРПО страдала ГСД.
Практически у половины беременных 1‑й группы (15–42,86 %) и большей половины 3‑й группы (22–56,41 %) была угроза прерывания беременности, менее часто (у 2-х — 25,0 %) угроза прерывания была среди беременных 2‑й группы. Чаще всего угроза прерывания в I триместре была в 3‑й группе: у 18 беременных (46,15 %), при этом выявлено значимое отличие между 1‑й и 3‑й группами (p = 0,025) и 2‑й и 3‑й группами (p = 0,023). Таким образом, чем чаще наблюдалась угроза прерывания беременности в I триместре, тем длительнее был безводный промежуток. Во II триместре угроза прерывания была чаще в 1‑й группе — у 7 беременных (20,0 %) и в III триместре, также как и в I триместре, чаще в 3‑й группе — у 6 (15,38 %) беременных. Таким образом, угроза прерывания беременности на разных сроках гестации более присуща пациенткам 3‑й группы (с длительностью безводного периода от 48 часов и более). Всего стационарное лечение по поводу угрозы прерывания беременности, получали 22 беременные, что составило 26,8 %. Необходимо отметить, что среди беременных 1‑й и 3‑й групп выявлена истмико-цервикальная недостаточность (ИЦН): в 1‑й группе у 4 (11,43 %) и в 3‑й группе у 6 (15,38 %). Сопутствовала беременности во всех группах артериальная гипертензия, которая диагностирована у 4 (4,9 %) пациенток, гестационный пиелонефрит был у 5 (6,1 %), а хроническая плацентарная недостаточность с нарушением гемодинамики — у 16 (19,5 %) из числа всех беременных.
Изучены результаты общего анализа крови (ОАК), общего анализа мочи (ОАМ) и уровня С-реактивного белка (СРБ). Проведено сравнение показателей крови при поступлении в стационар и после родов (табл. 6). В большинстве случаев по критерию Вилкоксона изменения были статистически значимы (р < 0,05). Как видно из таблицы 6, во всех трех группах снизились абсолютные показатели лейкоцитов крови (1‑я группа р < 0,001 при сравнении до и после родов; 2‑я группа p = 0,017 и 3‑я группа р < 0,001 соответственно), эритроцитов (1‑я группа p = 0,051 при сравнении до и после родов; 2‑я группа p = 0,327 и 3‑я группа p = 0,001 соответственно), гемоглобина (1‑я группа p = 0,021 при сравнении до и после родов; 2‑я группа p = 0,327 и 3‑я группа p = 0,001 соответственно), гематокрита (1‑я группа p = 0,087 при сравнении до и после родов; 2‑я группа p = 0,484 и 3‑я группа p = 0,012 соответственно), нейтрофилов (1‑я группа р < 0,001 при сравнении до и после родов; 2‑я группа p = 0,017 и 3‑я группа р < 0,001 соответственно). При этом показатель СРБ вырос во всех группах (1‑я группа р < 0,001 при сравнении до и после родов; 2‑я группа p = 0,025 и 3‑я группа p = 0,001 соответственно).
Таблица 6. Средние значения (M ± m) показателей крови в группах исследования до и после родов
Table 6. Mean blood count levels (M ± m) in the study groups prior to and after delivery
Показатели | Группа 1 (n = 35) | Группа 2 (n = 8) | Группа 3 (n = 39) | |||
До родов | После родов | До родов | После родов | До родов | После родов | |
Лейкоциты, ×10⁹/л | 12,68 ± 3,41 | 9,79 ± 1,84* | 12,97 ± 4,08 | 9,64 ± 1,67** | 13,90 ± 3,45 | 10,38 ± 2,99* |
Эритроциты, ×10¹²/л | 3,96 ± 0,39 | 3,81 ± 0,45** | 3,83 ± 0,40 | 3,70 ± 0,53 | 3,85 ± 0,36 | 3,55 ± 0,51** |
Гемоглобин, г/л | 115,54 ± 12,21 | 111,0 ± 14,16** | 115,63 ± 15,47 | 110,38 ± 17,20 | 115,28 ± 11,15 | 106,36 ± 18,33** |
Гематокрит, % | 34,22 ± 3,16 | 33,21 ± 4,16 | 33,83 ± 3,85 | 32,49 ± 5,51 | 33,66 ± 2,82 | 31,47 ± 5,37** |
Нейтрофилы, ×10⁹/л | 16,78 ± 18,08 | 7,64 ± 1,79* | 11,68 ± 3,99 | 6,73 ± 1,64** | 11,51 ± 3,98 | 11,51 ± 3,98* |
СРБ, мг/л | 9,94 ± 7,20 | 39,51 ± 3,79* | 8,61 ± 3,50 | 31,76 ± 20,50** | 10,63 ± 8,88 | 29,14 ± 28,11** |
Примечания: таблица составлена авторами; уровень значимости различий между значениями показателей до и после родов: * p < 0,001; ** p < 0,05. Сокращение: СРБ — С реактивный белок.
Notes: The table was compiled by the authors; significance of differences between the parameters prior to and after delivery: * p < 0.001; ** p < 0.05. Abbreviations: СРБ — C-reactive protein.
Анализируя показатели ОАМ, используя критерий Краскела — Уоллиса выявили статистически значимое различие в удельном весе мочи после свершившихся родов между группой «менее 24» (группа 1) и группой «от 24 до 48» (группа 2) (p = 0,026), которое отсутствовало при поступлении (рис. 3).
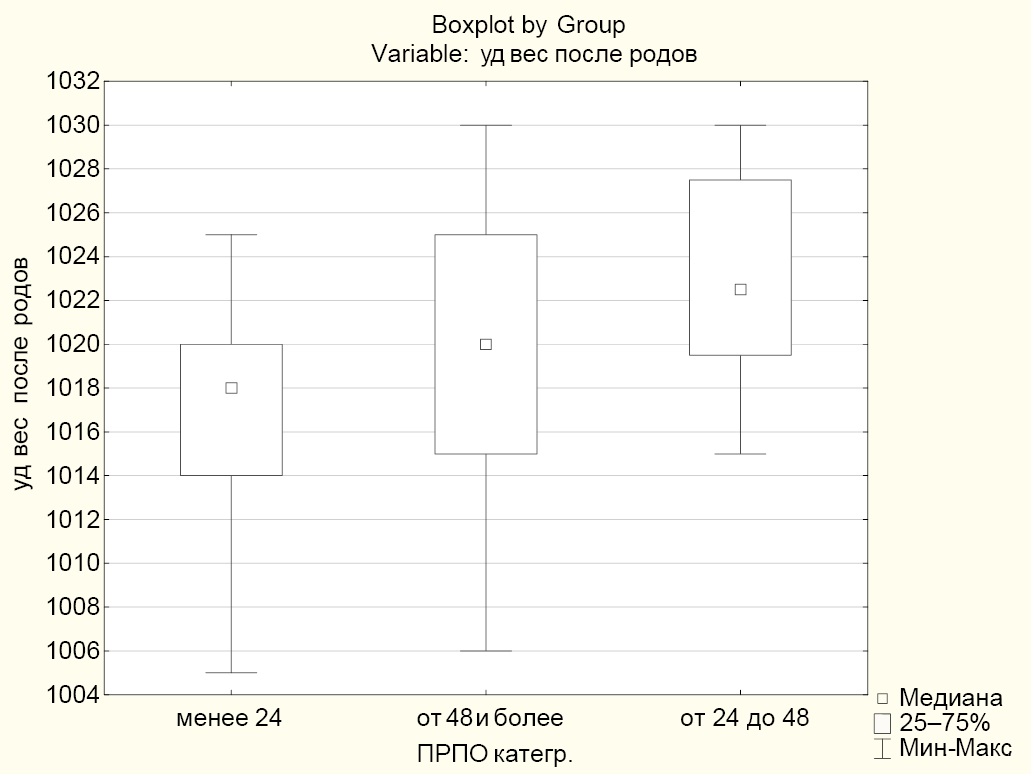
Рис. 3. Медианные значения удельного веса мочи после родов в группах
Примечания: рисунок выполнен авторами; менее 24 — группа 1; от 24 до 48 — группа 2; от 48 и более — группа 3. Сокращение: ПРПО — преждевременный разрыв плодных оболочек.
Fig. 3. Median urine specific gravity after delivery in the groups
Notes: The figure was created by the authors; Group 1 (less than 24 hours); Group 2 (from 24 to 48 hours); Group 3 (48 hours or more). Abbreviation: ПРПО — preterm prelabor rupture of membranes.
При стабильных показателях удельного веса в 1 и 3 группах, с некоторым незначимым снижением, во 2 группе отмечено повышение удельного веса с 1016,88 ± 2,59 до 1023,00 ± 5,40. Это может быть следствием появления кетокислоты или белка при воспалении, что сочетается с увеличением уровня СРБ (табл. 6).
Надо отметить, что антибиотики были назначены всем беременным 3‑й группы (при безводном периоде 48 часов и более) и 2‑й группы (безводный период от 24 до 48 часов), а в 1 группе антибиотики были назначены только 7 (20,0 %) беременным, что, возможно, повлияло на уровень СРБ в 1‑й группе, который статистически значимо повысился после родов.
Важным методом, характеризующим состояние полости матки в послеродовом периоде, являются данные проведенного ультразвукового исследования (УЗИ), при котором анализируется величина М-эхо. Измерения М-эхо проводили на третьи сутки послеродового периода, и они были проведены в различных отделах полости матки: в верхней трети (в/3), средней трети (с/3) и нижней трети (н/3), полученные данные представлены в таблице 7.
Таблица 7. Показатели М-эхо (M ± m) полости матки (по данным ультразвукового исследования)
Table 7. Endometrial echo (M ± m) of the uterine cavity (as per ultrasound)
Показатель М-эха | Группа 1 (n = 35) | Группа 2 (n = 8) | Группа 3 (n = 39) | Уровень статистической значимости; р |
в/3, мм | 7,37 ± 1,33 | 7,75 ± 3,15 | 6,26 ± 2,23 | p ¹⁻² = 1,0 p¹⁻³ = 0,012 p ²⁻³ = 0,172 |
с/3, мм | 8,29 ± 0,87 | 9,5 ± 3,74 | 7,66 ± 2,66 | p ¹⁻² = 1,0 p ¹⁻³ = 0,598 p ²⁻³ = 0,351 |
н/3, мм | 10,34 ± 5,62 | 11,5 ± 3,59 | 8,84 ± 2,64 | p ¹⁻² = 0,633 p ¹⁻³ = 0,774 p ²⁻³ = 0,157 |
Примечания: р¹⁻² — уровень статистической значимости между значениями показателей для 1‑й и 2‑й групп; р¹⁻³ — уровень статистической значимости между значениями показателей для 1‑й и 3‑й групп; р²⁻³ — уровень статистической значимости между значениями показателей для 2‑й и 3‑й групп. Сокращения: в/3 — верхняя треть полости матки; с/3 — средняя треть полости матки; н/3 — нижняя треть полости матки.
Notes: p¹⁻² — level of statistical significance between the parameters of Groups 1 and 2; p¹⁻³ — level of statistical significance between the parameters of Groups 1 and 3; p²⁻³ — level of statistical significance between the parameters of Groups 2 and 3. Abbreviations: в/3 — upper third of the uterine cavity; с/3 — middle third of the uterine cavity; н/3 — lower third of the uterine cavity.
Приведенные в таблице 7 данные и их анализ показал, что в основном группы однородны (сходны) по количественным и качественным показателям. Субинволюция матки в послеродовом периоде была из числа всех обследованных родильниц у 8,53 % (7 пациенток), без статистической разницы между группами, лохиометра у 15,85 % (13 пациенток), также без значимой статистической разницы.
В имеющихся в открытом доступе научных исследованиях есть данные об изучении состояния плодов и новорожденных при ПРПО [18]. Показано влияние ПРПО на состояние детей: это маловесные новорожденные, причем, чем более длительным был безводный период, тем меньший вес фиксируется после рождения. Проведенная оценка состояния новорожденных по группам (табл. 8) показала, что особой разницы в весе и длине при рождении между группами не отмечено, хотя дети и имели недостаточный вес (Ме веса во всех группах был ниже 2500 г), который становился все меньше по мере увеличения длительности безводного периода. Средняя оценка по шкале АПГАР на 1‑й и 5‑й минутах не превышала 7,5 и 8 баллов соответственно, что, естественно, отягощает послеродовое течение неонатального периода, проявляясь зачастую пневмонией у новорожденных.
Таблица 8. Оценка состояния новорожденных в исследуемых группах
Table 8. Health status assessment of newborns in the study groups
Показатель | Группа 1 (n = 35) | Группа 2 (n = 8) | Группа 3 (n = 39) | Уровень статистической значимости; р |
Вес, г (M ± m) | 2208,29 ± 745,28 | 2146,25 ± 562,75 | 1923,08 ± 612,78 | p ¹⁻² = 1,0 p ¹⁻³ = 0,081 p ²⁻³ = 0,720 |
Длина, см (M ± m) | 44,11 ± 6,71 | 44,25 ± 4,56 | 43,80 ± 4,83 | p ¹⁻² = 1,0 p ¹⁻³ = 1,0 p ²⁻³ = 1,0 |
АПГАР 1‑я минута, баллы (Me [ Q1; Q3]) | 6,0 [ 5,0; 8,0] | 7,5 [ 6,5; 8,0] | 7,0 [ 6,0; 8,0] | p ¹⁻² = 0,322 p ¹⁻³ = 0,601 p ²⁻³ = 1,0 |
АПГАР 5‑я минута, баллы (Me [ Q1; Q3]) | 7,0 [ 6,0; 8,0] | 8,0 [ 7,0; 8,0] | 7,0 [ 7,0; 8,0] | p ¹⁻² = 0,568 p ¹⁻³ = 0,962 p ²⁻³ = 1,0 |
Примечание: р¹⁻² — уровень статистической значимости между значениями показателей для 1‑й и 2‑й групп; р¹⁻³ — уровень статистической значимости между значениями показателей для 1‑й и 3‑й групп; р²⁻³ — уровень статистической значимости между значениями показателей для 2‑й и 3‑й групп.
Notes: p¹⁻² — level of statistical significance between the parameters of Groups 1 and 2; p¹⁻³ — level of statistical significance between the parameters of Groups 1 and 3; p²⁻³ — level of statistical significance between the of parameters for Groups 2 and 3.
Отсутствовали статистически значимые различия между группами по частоте пневмоний у новорожденных, в 1‑й группе она составила 54,29 % (19 детей), во 2‑й группе 37,5 % (3 ребенка) и в 3‑й группе 43,59 % (17 новорожденных), всего с пневмонией было 39 детей (47,56 %). Таким образом, несмотря на антибиотикотерапию, частота пневмоний у новорожденных была высокой, что потребовало усилий в постнатальном периоде со стороны неонатологов для разрешения заболевания и реабилитации новорожденных.
Дополнительные результаты исследования
Дополнительным результатом исследования явилось создание при помощи нейронных сетей прогностической модели. Взяв за основу данные проведенного исследования, мы создали нейросетевую модель (рис. 4), которая помогает спрогнозировать течение последующих беременностей и выявить группу пациенток, которым необходима акушерская реабилитация, так как известно, что именно ПРПО в предыдущих родах увеличивает достоверно частоту данной патологии при последующих беременностях [16], что требует разработки плана профилактических мероприятий.

Рис. 4. Архитектура нейронной сети MLP 69-15-3
Примечания: рисунок выполнен авторами. Сокращения: MLP (multilayer perceptron, многослойный персептрон) — тип нейронной сети; 69 — количество нейронов входного слоя, определяется суммой числа количественных предикторов модели и значений, принимаемых категориальными предикторами; 15 — число нейронов внутреннего слоя; 3 — количество нейронов выходного слоя, определяется числом прогнозируемых групп; Xi (i=1, ..., 69), Yj (j=1, ..., 15), Qk (k=1, ..., 3) — обозначение нейронов входного, внутреннего и выходного слоя; Wij, Wjk — веса нейронных связей входного и внутреннего слоя, внутреннего и выходного слоя. ПРПО — преждевременный разрыв плодных оболочек.
Fig. 4. Architecture of the MLP 69-15-3 neural network
Notes: The figure was created by the authors. Abbreviations: MLP (multilayer perceptron) — type of the neural network; 69 — number of input neurons determined by the sum of the number of quantitative predictors of the model and values taken by categorical predictors; 15 — number of inner neurons; 3 — number of output neurons determined by the number of predicted groups; Xi (i=1, ..., 69), Yj (j=1, ..., 15), Qk (k=1, ..., 3) — designations of input, inner, and output neurons; Wij, Wjk — weights of neural connections between input and inner layers, as well as inner and output layers. ПРПО — preterm prelabor rupture of membranes.
Получено свидетельство о регистрации программы для ЭВМ RU 2024616463, 20.03.2024 (Акиньшина В. А., Атагой С. С., Пенжоян Г. А., Карахалис Л. Ю., Халафян А. А. «Программа прогнозирования течения беременности и родов при различной длительности безводного периода нейронными сетями»), которая имеет простой и понятный интерфейс и доступна для работы на персональном компьютере.
ОБСУЖДЕНИЕ
Резюме основного результата исследования
Результаты проведенных исследований свидетельствуют о том, что угроза прерывания беременности в I триместре, наличие анемии, заболеваний органов дыхания ассоциируются с более длительным безводным периодом и родоразрешением в ранние сроки беременности, с 22‑й по 28-ю неделю (экстремально ранние преждевременные роды). Изучение лабораторных показателей показало, что статистически значимо после родов уменьшаются показатели общего анализа крови: гемоглобин, гематокрит, лейкоциты, эритроциты и нейтрофилы при статистически значимом повышении уровня С-реактивного белка. Имеется умеренная корреляционная связь длительности безводного периода с показателями М-эха на третьи сутки после родов по данным УЗИ, что подтверждает роль воспаления в развитии преждевременной родовой деятельности.
Ограничения исследования
Не выявлены.
Интерпретация результатов исследования
Поиск предикторов ПРПО, которые влияют на длительность безводного периода, показал, что преждевременный разрыв плодных оболочек у беременных не связан с их возрастом, ИМТ. Не выявлено отличий также и в репродуктивном анамнезе (менструальный цикл, количество беременностей и ее исходы) между группами, имеющими различный по длительности безводный период. При этом значимые отличия между группами были выявлены в сроках родов: между беременными с безводным периодом от 12 до 24 часов (1‑я группа) и беременными с безводным периодом свыше 48 часов (3‑я группа) — р = 0,024. При этом отсутствовало статистически значимое отличие между 1‑й и 2‑й группами (p = 1,0), а также 2‑й и 3‑й группами (p = 0,781). Аналогичных исследований в доступной литературе мы не встретили.
Анализируя полученные данные, можно сделать вывод, что для безводного периода длительностью более 48 часов при ПРПО характерны более ранние роды, вплоть до экстремально низких (менее 28 недель гестации), в сравнении с теми группами, которые имели длительность безводного периода менее 48 часов. Так, во 2‑й группе не было родов до 28 недель, а в 1‑й группе минимальный срок родов с ПРПО был 25 недель и в 3‑й группе — 24 недели (экстремально ранние роды).
Особое внимание хотелось бы обратить на тот факт, что беременные с ПРПО в зависимости от длительности безводного периода отличаются по частоте заболеваний органов дыхания, что способствует, согласно данным литературы8,9 [8][9], повышению частоты угрозы прерывания беременности более чем на 30 %, а также приводит к воспалительным изменениям в плодных оболочках, способствуя развитию ПРПО, маловодия и многоводия, что нашло отражение в исследованиях Е. Б. Ефимкова и соавт. (2024) [10]. Не до конца исследована роль анемии беременных при ПРПО: мы получили данные, что ее частота высока во всех группах, но особенно в 3‑й группе (длительность безводного периода более 48 часов — анемия была выявлена у 43,59 %), при этом в 1‑й и во 2‑й группах частота ее была 25,71 и 37,50 % соответственно, что совпадает с ранее полученными данными9,10 [18–21]. Важным фактором является курение отца9,10 [13], что в определенной мере влияет вместе с материнскими факторами на вес новорожденного. Выявлено, что чаще всего угроза прерывания настоящей беременности была у пациенток 3‑й группы, показатели которой составили 56,41 %, что, по всей видимости, и определило наиболее ранние сроки родов именно в 3‑й группе, значимо отличающиеся от срока родов в 1‑й группе (p = 0,024).
Результаты анализа крови в динамике показали, что уровень С-реактивного белка во всех группах после родов был выше по сравнению с исходными показателями: в 1‑й группе р < 0,001 при сравнении до и после родов; во 2‑й группе p = 0,025 и в 3‑й группе p = 0,001 соответственно. Наиболее высоким СРБ оказался в 1‑й группе, где только у 20,0 % проводилась терапия антибиотиками. Обращает на себя внимание уровень нейтрофилов, который снизился во всех группах после родов при сравнении с исходными показателями: 1‑я группа р < 0,001 при сравнении до и после родов; 2‑я группа p = 0,017 и 3‑я группа р < 0,001 соответственно. Статистически значимое уменьшение уровня нейтрофилов явилось результатом снижения адаптационных защитных сил организма. Это подтверждается также низким весом новорожденных (менее 2500 г) и высокой частотой у них врожденных пневмоний, которая была у 47,56 % обследованных детей.
Созданная и зарегистрированная программа на основе полученных данных позволила выделить группы пациенток, которым необходима послеродовая реабилитация, а также подготовка к последующим беременностям путем модификации подхода по ведению пациенток в интергенетическом интервале.
ЗАКЛЮЧЕНИЕ
Для беременных с ПРПО характерно различие в сроке родов между 1 и 3 группами: экстремально ранние и ранние роды происходят при безводном периоде более 48 часов. Выявлено влияние на ПРПО заболеваний дыхательной системы; с увеличением длительности безводного периода повышается частота и тяжесть анемии, курение отца вместе с неблагоприятными материнскими факторами влияет на вес плода. Длительность безводного периода зависит от угрозы прерывания беременности в I триместре. Несмотря на использование антибиотиков во 2‑й и 3‑й группах, уровень СРБ был повышен в послеродовом периоде чаще в 1‑й группе, так как 80 % беременных данной группы не получали антибиотики. На фоне увеличения длительности безводного периода отмечено повышение частоты заболеваемости пневмонией у новорожденных, которое достигло 48 %. Таким образом, детальный анализ соматического и репродуктивного анамнеза, течения настоящей беременности и оценка здоровья новорожденных являются краеугольным камнем в разработке программы для групп пациенток, имеющих в анамнезе преждевременный разрыв плодных оболочек и нуждающихся в акушерской реабилитации в интергенетическом интервале.
1. Нахамчен Л. Г. Функция внешнего дыхания во время беременности у здоровых женщин и с неспецифическими заболеваниями органов дыхания. Бюллетень физиологии и патологии дыхания. 2001;8:64–69.
Избасарова Б. А., Койжигитова Д. Б., Кулмырзаева Ж. П., Моминходжаева Г. Х., Ташметова М. А., Нургалиева Л. И., Иманбаева Ж. А., Алтаева Р. А. Особенности влияния хронических заболеваний легких на беременность. Вестник Казахского Национального медицинского университета. 2015;1:263–266.
2. Там же.
3. Ходжаева З. С., Шмаков Р. Г., Адамян Л. В., Артымук Н. В., Башмакова Н. В., Беженарь В. Ф., Белокриницкая Т. Е., Гладкова К. А., Горина К. А., Долгушина Н. В., Костин И. Н., Крутова В. А., Куликов А. В., Малышкина А. И., Мартиросян С. В., Николаева А. В., Перевозкина О. В., Радзинский В. Е., Савельева Г. М., Серов В. Н., Припутневич Т. В., Тетруашвили Н. К., Шабанова Н. Е., Шаолина Р. И., Фаткуллин И. Ф., Филиппов О. С., Шифман Е. М., Цхай В. Б. Преждевременные роды. М.: 2024. 66 с.
4. Халафян А. А. Statistica. Математическая статистика с элементами теории вероятностей. М.: Бином, 2010. 410 с.
5. Нахамчен Л. Г. Функция внешнего дыхания во время беременности у здоровых женщин и с неспецифическими заболеваниями органов дыхания. Бюллетень физиологии и патологии дыхания. 2001;8:64–69.
Избасарова Б. А., Койжигитова Д. Б., Кулмырзаева Ж. П., Моминходжаева Г. Х., Ташметова М. А., Нургалиева Л. И., Иманбаева Ж. А., Алтаева Р. А. Особенности влияния хронических заболеваний легких на беременность. Вестник Казахского Национального медицинского университета. 2015;1: 263–266.
6. Радзинский В. Е., Семятов С. Д., Тотчиев Г. Ф., Шишкин Е. А. Табакокурение и беременность. Вестник РУДН, серия Медицина. 2009;7:334–340.
Васильева А. А., Хакимова Р. Ф. Тактика ведения больных аллергическим ринитом в период беременности. Вестник современной клинической медицины. 2015;2:82–88.
Лусс Л. В. Аллергия и беременность. Лекция для врачей. Доктор Ру. 2011;3:36–43.
7. Нахамчен Л. Г. Функция внешнего дыхания во время беременности у здоровых женщин и с неспецифическими заболеваниями органов дыхания. Бюллетень физиологии и патологии дыхания. 2001;8:64–69.
Избасарова Б. А., Койжигитова Д. Б., Кулмырзаева Ж. П., Моминходжаева Г. Х., Ташметова М. А., Нургалиева Л. И., Иманбаева Ж. А., Алтаева Р. А. Особенности влияния хронических заболеваний легких на беременность. Вестник Казахского Национального медицинского университета. 2015;1: 263–266.
8. Нахамчен Л. Г. Функция внешнего дыхания во время беременности у здоровых женщин и с неспецифическими заболеваниями органов дыхания. Бюллетень физиологии и патологии дыхания.2001;8:64–69.
Избасарова Б. А., Койжигитова Д. Б., Кулмырзаева Ж. П., Моминходжаева Г. Х., Ташметова М. А., Нургалиева Л. И., Иманбаева Ж. А., Алтаева Р. А. Особенности влияния хронических заболеваний легких на беременность. Вестник Казахского Национального медицинского университета. 2015;1:263–266.
Артымук Н. В., Елизарова Н. Н. Факторы риска преждевременного 5 разрыва плодных оболочек у женшин с преждевременными родами в Кемеровской области. Фундаментальная и клиническая медицина. 2016;1 (2):6–11.
9. Радзинский В. Е., Семятов С. Д., Тотчиев Г. Ф., Шишкин Е. А. Табакокурение и беременность. Вестник РУДН, серия Медицина. 2009;7:334–340.
10. Васильева А. А., Хакимова Р. Ф. Тактика ведения больных аллергическим ринитом в период беременности. Вестник современной клинической медицины. 2015;2:82–88.
Лусс Л. В. Аллергия и беременность. Лекция для врачей. Доктор Ру. 2011;3:36–43.
Список литературы
1. Jena BH, Biks GA, Gete YK, Gelaye KA. Incidence of preterm premature rupture of membranes and its association with inter-pregnancy interval: a prospective cohort study. Sci Rep. 2022;12(1):5714. https://doi.org/10.1038/s41598-022-09743-3
2. Kim MS, Kim S, Seo Y, Oh MY, Yum SK. Impact of preterm premature rupture of membranes and oligohydramnios on in-hospital outcomes of very-low-birthweight infants. J Matern Fetal Neonatal Med. 2023;36(1):2195523. https://doi.org/10.1080/14767058.2023.2195523
3. Boettcher LB, Clark EAS. Neonatal and Childhood Outcomes Following Preterm Premature Rupture of Membranes. Obstet Gynecol Clin North Am. 2020;47(4):671–680. https://doi.org/10.1016/j.ogc.2020.09.001
4. Herzlich J, Mangel L, Halperin A, Lubin D, Marom R. Neonatal outcomes in women with preterm premature rupture of membranes at periviable gestational age. Sci Rep. 2022;12(1):11999. https://doi.org/10.1038/s41598-022-16265-5
5. Schmitz T, Sentilhes L, Lorthe E, Gallot D, Madar H, Doret-Dion M, Beucher G, Charlier C, Cazanave C, Delorme P, Garabédian C, Azria E, Tessier V, Sénat MV, Kayem G. Preterm premature rupture of the membranes: Guidelines for clinical practice from the French College of Gynaecologists and Obstetricians (CNGOF). Eur J Obstet Gynecol Reprod Biol. 2019;236:1–6. https://doi.org/10.1016/j.ejogrb.2019.02.021
6. Sklar A, Sheeder J, Davis AR, Wilson C, Teal SB. Maternal morbidity after preterm premature rupture of membranes at <24 weeks’ gestation. Am J Obstet Gynecol. 2022;226(4):558.e1–558.e11. https://doi.org/10.1016/j.ajog.2021.10.036
7. Feduniw S, Gaca Z, Malinowska O, Brunets W, Zgliczyńska M, Włodarczyk M, Wójcikiewicz A, Ciebiera M. The Management of Pregnancy Complicated with the Previable Preterm and Preterm Premature Rupture of the Membranes: What about a Limit of Neonatal Viability?-A Review. Diagnostics (Basel). 2022;12(8):2025. https://doi.org/10.3390/diagnostics12082025
8. Castro PT, Matos AP, Heron W, Looes FPP, Tonni G, Araujo Junior E. Covid-19 and pregnancy: An Overview. Rev Bras Ginecol obstet. 2020;42:07:420–426. https://doi.org/10.1055/s-0040-1713408
9. Rasmussen SA, Smulian JG, Lednicky JA, Wen TS, Jamieson DJ. Coronavirus Disease 2019 (COVID-19) and pregnancy: what obstetricians need to know. Am J Obstet Gynecol. 2020;222:5:415–426. https://doi.org/10.1016/j.aiog.2020.02.17
10. Ефимкова Е.Б., Новикова С.В., Дулаева Е.В., Игнатьева М.А., Бирюкова Н.В., Федотова А.В., Будыкина Т.С., Бочарова И.И., Климова И.В., Пельше Э.В. Острые респираторные инфекции у беременных с заболеваниями органов дыхания. Акушерские и перинатальные исходы. Российский вестник акушера-гинеколога. 2024;24(1):76–82. https://doi.org/10.17116/rosakush20242401176
11. ACOG committee opinion no. 557: Management of acute abnormal uterine bleeding in nonpregnant reproductive-aged women. Obstet Gynecol. 2013;121(4):891–896. https://doi.org/10.1097/01. AOG.0000428646.67925.9a
12. Чурсина О.А., Константинова О.Л., Сенникова Ж.В., Демина Л.М., Логинова Е.А., Влияние активного и пассивного курения на течение беременности и родов. Российский вестник акушера-гинеколога. 2019;19(4):47–52. https://doi.org/10.17116/rosakush20191904147
13. Киселева Л.Г., Васильева С.Н., Кожевников Е.Д., Соловьева А.С., Бессолова Н.А. Потребление никотинсодержащей продукции женщинами в период беременности. Профилактическая медицина. 2023;26(1):80–84. https://doi.org/10.17116/profmed20232601180
14. Передкова Е.В., Себекина О.В. Влияние беременности на течение аллергических заболеваний. Эффективная фармакотерапия. 2019;15(37):18–26. http://dx.doi.org/10.33978/2307-3586-2019-15-37-18-26
15. Клеменов А.В. Тактика лечения аллергических заболеваний во время беременности. Лечебное дело. 2021;1:25–30. https://doi.org/10.24412/2071-5315-2021-12287
16. Committee on Practice Bulletins-Obstetrics. ACOG Practice Bulletin No. 188: Prelabor Rupture of Membranes. Obstet Gynecol. 2018;131(1):e1–e14. https://doi.org/10.1097/AOG.0000000000002455. PMID: 29266075
17. Карахалис Л.Ю., Андреева М.Д., Ахиджак А.Н. Влияние воспаления на уровень железа у беременных. Фармакология&Фармакотерапия. 2023;1:26–33. https://doi.org/10.46393/27132129_2023_1_26
18. Белоцерковцева ЛД, Коваленко ЛВ, Зинин ВН, Иванников СЕ, Кельдасова МР. Железодефицитная анемия у беременных. Уральский медицинский журнал. 2023;22(5):140–149. https://doi.org/10.52420/2071-5943-2023-22-5-140-149
19. Цхай В.Б., Набережнев Ю.И., Дудина А.Ю., Головченко О.В. Возможности и перспективы применения трансабдоминальной амниоинфузии для пролонгирования беременности при преждевременном разрыве плодных оболочек и маловодии. Акушерство и гинекология. 2016;11:5–10. http://dx.doi.org/10.18565/aig.2016.11.5-10
20. Долгушин И.И., Мезенцева Е.А., Савочкина А.Ю., Кузнецова Е.К. Нейтрофил как «многофункциональное устройство» иммунной системы. Инфекция и иммунитет. 2019;9(1):9–38. http://dx.doi.org/10.15789/2220-7619-2019-1-9-38
21. Шевела Е.Я., Бухтуева Н.Г., Тихонова М.А., Сахно Л.В., Пасман Н.М., Черных Е.Р. Экспрессия аргиназы 1 и тирозинкиназы Mer моноцитами крови в динамике физиологической беременности. Медицинская иммунология. 2023;25(3):507-512. https://doi.org/10.15789/1563-0625-EOA-2728
Об авторах
С. С. АтагойРоссия
Атагой Семен Сергеевич - аспирант кафедры акушерства, гинекологии и перинатологии № 2; врач акушер-гинеколог перинатального центра
ул. Митрофана Седина, д. 4, г. Краснодар, 350063
площадь Победы, д. 1, г. Краснодар, 350053
Г. А. Пенжоян
Россия
Пенжоян Григорий Артемович - доктор медицинских наук, профессор, заведующий кафедрой акушерства, гинекологии
ул. Митрофана Седина, д. 4, г. Краснодар, 350063
Л. Ю. Карахалис
Россия
Карахалис Людмила Юрьевна - доктор медицинских наук, профессор, профессор кафедры акушерства, гинекологии и перинатологии № 2
ул. Митрофана Седина, д. 4, г. Краснодар, 350063
Рецензия
Для цитирования:
Атагой С.С., Пенжоян Г.А., Карахалис Л.Ю. Причинно-следственные связи преждевременного излития околоплодных вод во время беременности: обсервационное когортное исследование. Кубанский научный медицинский вестник. 2025;32(2):15-28. https://doi.org/10.25207/1608-6228-2025-32-2-15-28
For citation:
Atagoy S.S., Penzhoyan G.A., Karakhalis L.Yu. Cause and effect of preterm prelabor rupture of membranes during pregnancy: An observational cohort study. Kuban Scientific Medical Bulletin. 2025;32(2):15-28. https://doi.org/10.25207/1608-6228-2025-32-2-15-28








































