Перейти к:
Комплексная оценка состояния зубочелюстной системы у пациентов с заболеваниями височно-нижнечелюстного сустава с использованием авторского протокола исследования: клинические случаи
https://doi.org/10.25207/1608-6228-2023-30-4-110-136
Аннотация
Введение. В настоящее время вопросы диагностики и лечения пациентов с зубочелюстными аномалиями в сочетании с расстройствами височно-нижнечелюстного сустава являются открытыми в связи с прогрессирующим ростом такого вида патологии среди населения. Наряду с наличием у врачей-стоматологов богатого арсенала современных методов диагностики зубочелюстных аномалий, отсутствуют стандартизированные алгоритмы, позволяющие проводить эффективное обследование и систематизировать получаемые в ходе диагностики данные таких групп пациентов, что необходимо для персонифицированного планирования и проведения патогенетической терапии. В статье продемонстрирован авторский алгоритм комплексной диагностики зубочелюстной системы пациентов с заболеваниями височно-нижнечелюстного сустава.
Описание клинических случаев. Представлены клинические случаи двух пациентов с аномалиями окклюзии, ассоциированными с дисфункцией височно-нижнечелюстного сустава. Пациентам провели комплексное морфофункциональное исследование зубочелюстной системы в соответствии с запатентованным авторами алгоритмом диагностики, включающем клинические (опрос, осмотр), антропометрические (антропометрия зубных рядов), лучевые (конусно-лучевая компьютерная томография, магнитно-резонансная томография височно-нижнечелюстного сустава), функциональные (поверхностная электромиография жевательных мышц, компьютерная кинезиография, электровибрография, ультразвуковое исследование височно-нижнечелюстного сустава) методы, на основании которых был поставлен окончательный диагноз и определен порядок и объем лечебных мероприятий.
Заключение. Предложенный авторами алгоритм морфофункциональной диагностики зубочелюстной системы пациентов с заболеваниями височно-нижнечелюстного сустава, объединяющий клинические, антропометрические, лучевые и функциональные методы обследования, позволяет учесть большинство особенностей зубочелюстной системы пациентов для постановки основного диагноза, составить персонифицированный протокол лечения таких групп пациентов, что было продемонстрировано на представленных в статье клинических примерах.
Ключевые слова
Для цитирования:
Текучева С.В., Базикян Э.А., Афанасьева Я.И., Постников М.А. Комплексная оценка состояния зубочелюстной системы у пациентов с заболеваниями височно-нижнечелюстного сустава с использованием авторского протокола исследования: клинические случаи. Кубанский научный медицинский вестник. 2023;30(4):110-136. https://doi.org/10.25207/1608-6228-2023-30-4-110-136
For citation:
Tekucheva S.V., Bazikyan E.A., Afanasyeva Ya.I., Postnikov M.A. Copyright Research Protocol for Comprehensive Assessment of the Dento-Alveolar Complex in Patients with Temporomandibular Joint Disorders: Clinical Cases. Kuban Scientific Medical Bulletin. 2023;30(4):110-136. (In Russ.) https://doi.org/10.25207/1608-6228-2023-30-4-110-136
ВВЕДЕНИЕ
В настоящее время открытыми являются вопросы диагностики и лечения пациентов с зубочелюстными аномалиями (ЗЧА) в сочетании с заболеваниями височно-нижнечелюстных суставов (ВНЧС) в связи с высокой распространенностью поражения ВНЧС среди населения [1–4]. Зубочелюстные аномалии, осложненные заболеваниями ВНЧС, проявляются множеством симптомов, поэтому комплексный междисциплинарный подход для изучения стоматологического статуса пациента имеет критическое значение при проведении этапа дифференциальной диагностики, выбора плана лечения и непосредственно его реализации [5][6]. Сегодня существует большое количество дополнительных методов обследования зубочелюстной системы (ЗЧС), в том числе височно-нижнечелюстного сустава (ВНЧС). Для оценки морфологии лицевого отдела черепа, челюстей, зубов наиболее часто применяются лучевые методы исследования: ортопантомография (ОПТГ), телеренгенография (ТРГ), конусно-лучевая компьютерная томография (КЛКТ) черепа.
Для диагностики морфофункционального состояния ВНЧС наиболее часто применяют компьютерную томографию (КТ) ВНЧС, позволяющую оценить морфологическое состояние костных структур ВНЧС, уточнить анатомическое соотношение его костных элементов [7]; магнитно-резонансную томографию (МРТ) ВНЧС с целью визуализации суставного диска и связочного аппарата сустава для изучения морфологических особенностей этих структур и перемещения элементов ВНЧС во время функции [8]; аксиографию для графической записи траектории движения суставной головки нижней челюсти [9]; кинезиографию для изучения движений нижней челюсти по имеющимся протоколам1 [10]; электровибрографию для оценки частотных характеристик звуковых колебаний, возникающих при функционировании височно-нижнечелюстного сустава, что позволяет предположить наличие смещения внутрисуставного диска, дегенеративных изменений структур сочленения, травматических и воспалительных изменений [11]. Отдельного внимания заслуживает ультразвуковое исследование (УЗИ) — относительно новый метод в морфофункциональной диагностике ВНЧС, который можно рассматривать в качестве альтернативного способа визуализации его анатомических структур. Запатентованная авторами методика позволяет проанализировать траектории движения головок нижней челюсти в режиме реального времени [12][13]. Для диагностики мышечного компонента ЗЧС наиболее часто применяется электромиография (ЭМГ), позволяющая изучить биоэлектрические потенциалы жевательных мышц при проведении функциональных проб [11].
Несмотря на многообразие диагностических методов, в настоящее время отсутствует стандартизированный протокол диагностики состояния ЗЧС у пациентов с дисфункцией ВНЧС (ДВНЧС), необходимый для составления алгоритма маршрутизации таких групп пациентов, выявления и устранения причин заболевания, восстановления функции жевательного аппарата. Предложенный авторами алгоритм комплексной морфофункциональной диагностики [14] позволяет провести оценку каждого элемента зубочелюстной системы: ВНЧС, жевательной мускулатуры, окклюзии с систематизацией полученных данных, достаточных для постановки окончательного диагноза, составления персонифицированного плана лечения и реализации протокола ведения таких групп пациентов с возможностью проведения мониторинга показателей морфофункционального состояния ЗЧС в процессе лечения, а также по его завершении.
КЛИНИЧЕСКИЙ ПРИМЕР № 1
Информация о пациенте
Пациентка Ю., 40 лет, обратилась 03.05.2021 г. в отделение ортодонтии клинического центра челюстно-лицевой, пластической хирургии и стоматологии федерального государственного бюджетного образовательного учреждения высшего образования «Московский государственный медико-стоматологический университет имени А.И. Евдокимова» Министерства здравоохранения Российской Федерации (ФГБОУ ВО МГМСУ им. А.И. Евдокимова Минздрава России) с жалобами на наличие щелчка в области левого ВНЧС, боль в области жевательных мышц, головные боли, неудовлетворенность эстетикой улыбки.
Анамнез заболевания
Впервые щелчки в области ВНЧС слева пациентка заметила в 2013 году, появление которых ни с чем конкретным не связывает. Интенсивную напряженность в мышцах отмечала на протяжении 5 лет как в течение дня, так и после пробуждения утром. Ортодонтическое лечение не проводилось. Зубы 1.5, 2.5 были удалены по терапевтическим показаниям в возрасте 26 лет.
Анамнез жизни
Рождена в срок, наличие врожденных аномалий развития челюстно-лицевой области у родственников отрицает, вредные привычки отсутствуют.
Аллергологический анамнез
Со слов пациентки, не отягощен.
Физикальная диагностика
Внешний осмотр: конфигурация лица не изменена, лицо симметрично, выпуклый профиль (рис. 1). При проведении клинических проб установлено несовпадение центральной линии между резцами верхней и нижней челюстей при смыкании зубных рядов; определялось выравнивание линии косметического центра при опускании нижней челюсти, что могло свидетельствовать о вынужденном положении нижней челюсти. При опускании нижней челюсти также определялась девиация с ограничением открывания рта до 3,5 см, наличие двустороннего щелчка в области ВНЧС справа и слева; наличие повышенного тонуса жевательных мышц при пальпации.
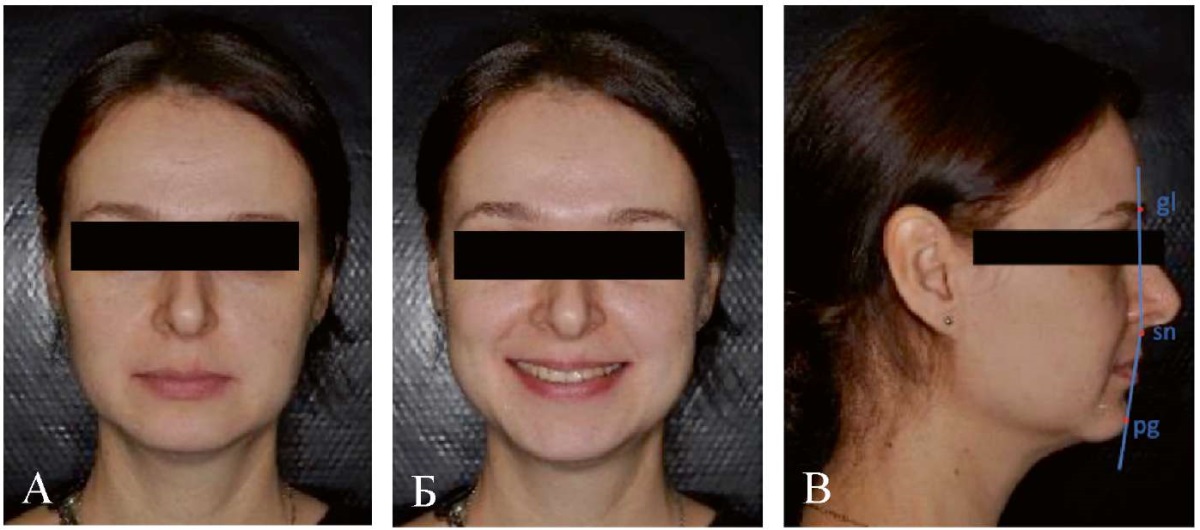
Рис. 1. Клинические фотографии пациентки Ю.:
А — анфас; Б — с улыбкой; В — в профиль.
Примечание: фотографии выполнены авторами.
Сокращения: антропометрические точки головы:
gl — glabella; pg — pogonion; sn — subnasale (подносовая точка).
Fig. 1. Patient Y.: clinical photographs.
А — full face; Б — with a smile; B — in profile
Note: photos taken by the authors.
Abbreviations: anthropometric dimensions of the head:
gl — glabella; pg — pogonion; sn — subnasale.
В полости рта: Дистальная окклюзия. Трансверсальная резцовая окклюзия. Палатиноокклюзия в области зубов 2.3, 3.3, 4.3. Скученное положение фронтальной группы зубов на верхней и нижней челюстях. Мезиальный наклон зубов 1.6, 1.5, 2.6, 3.4, 4.4. Вестибулярный наклон зубов 1.2–2, 3.4, 4.4. Вестибулярное положение зуба 3.3. Язычное наклон зубов 3.5, 4.5. Тортоаномалии зубов 1.5, 1.3, 2.5, 3.5, 3.4, 3.3, 4.4, 4.5. Рецессии десны. Частичное отсутствие зубов (1.5, 2.5). Клиновидные дефекты (рис. 2).
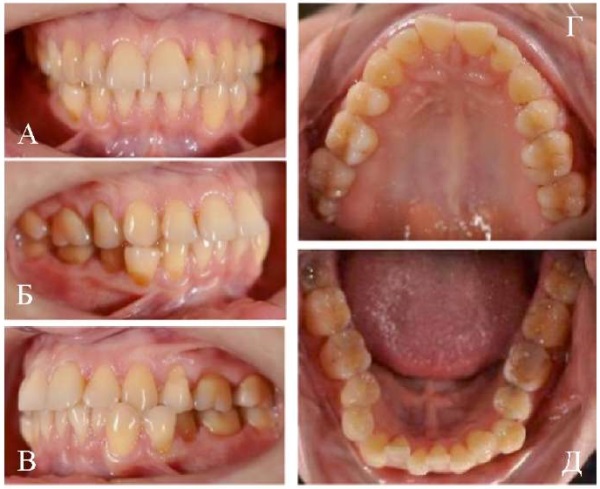
Рис. 2. Внутриротовые фотографии пациентки Ю:
А — окклюзия во фронтальном отделе;
Б — окклюзия в боковом отделе справа;
В — окклюзия в боковом отделе слева;
Г — окклюзионный вид верхнего зубного ряда;
Д — окклюзионный вид нижнего зубного ряда.
Примечание: фотографии выполнены авторами.
Fig. 2. Patient Y.: intraoral photographs.
А — frontal occlusion;
Б — lateral occlusion on the right;
В — lateral occlusion on the left;
Г — occlusal view of the upper dentition;
Д — occlusal view of the lower dentition
Note: photos taken by the authors.
Предварительный диагноз
Дистальная окклюзия. Трансверсальная резцовая окклюзия. Палатиноокклюзия в области зубов 2.3, 3.3, 4.3. Скученное положение фронтальной группы зубов на верхней и нижней челюстях. Адентия зубов 1.5, 2.5. «Дисфункция ВНЧС». Клиновидные дефекты.
Временная шкала
События развития заболевания, этапы диагностики и лечения пациентки Ю. представлены на рисунке 3.

Рис. 3. Хронология диагностики, лечения и прогноз пациентки Ю.
Примечание: блок-схема временной шкалы выполнена авторами
(согласно рекомендациям, разработанным международными организациями
в области здравоохранения для клинических случаев).
Сокращения: ВНЧС — височно-нижнечелюстной сустав;
КЛКТ — конусно-лучевая компьютерная томография;
МРТ — магнитно-резонансная томография;
НВ — по настоящее время;
УЗИ — ультразвуковое исследование;
ЭМГ — электромиография.
Fig. 3. Patient Y.: diagnosis, treatment and prognosis.
Note: schematic diagram of the timeline was performed by the authors
(according to the recommendations developed by international health organizations
for clinical cases).
Abbreviations: ВНЧС — temporomandibular joint;
КЛКТ — cone-beam computed tomography;
МРТ — magnetic resonance imaging;
НВ — to date;
УЗИ — ultrasound diagnostics;
ЭМГ — electromyography.
Диагностические процедуры (выполнены в Клиническом центре челюстно-лицевой, пластической хирургии и стоматологии ФГБОУ ВО МГМСУ им. А.И. Евдокимова Минздрава России)
Инструментальные исследования
Для диагностики морфологического состояния зубочелюстной системы пациентке было выполнено инструментальное исследование в соответствии с разработанными авторами протоколом диагностики (рис. 4).
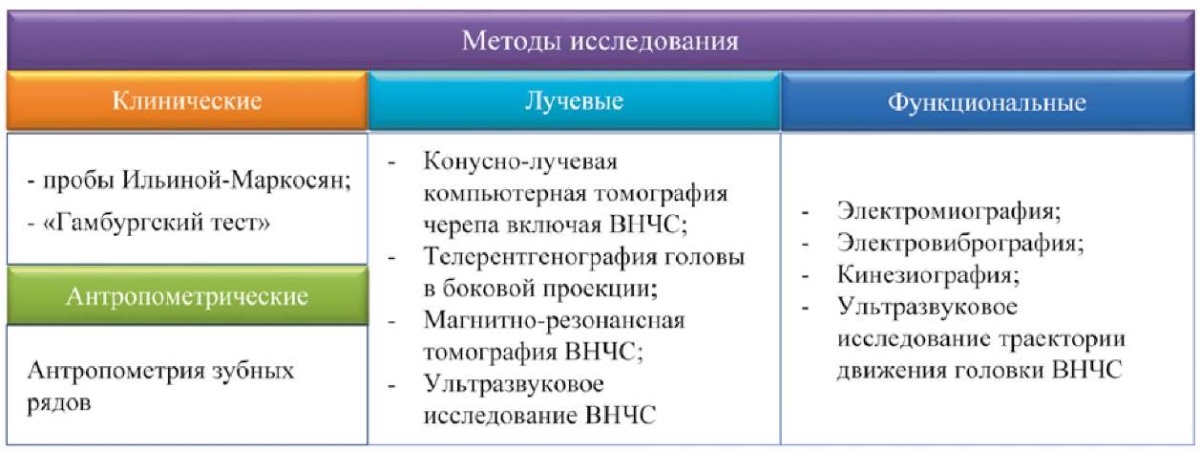
Рис. 4. Протокол инструментальной диагностики.
Примечание: рисунок выполнен авторами.
Сокращение: ВНЧС — височно-нижнечелюстной сустав.
Fig. 4. Instrumental diagnostics
Note: performed by the authors.
Abbreviation: ВНЧС — temporomandibular joint.
Конусно-лучевая компьютерная томография (КЛКТ) (от 11.05.2021 г.)
На сагиттальных, коронарных и аксиальных срезах КЛКТ области ВНЧС выявили асимметричное положение головок нижней челюсти: смещение правого мыщелкового отростка нижней челюсти дистально. Смещение левого мыщелкового отростка нижней челюсти дистально и вниз, сужение заднего отдела суставной щели справа (1,8 мм) и слева (1,4 мм) (рис. 5). Выявленные при анализе КЛКТ ВНЧС особенности топографии суставных головок подтвердили вынужденное положение нижней челюсти.
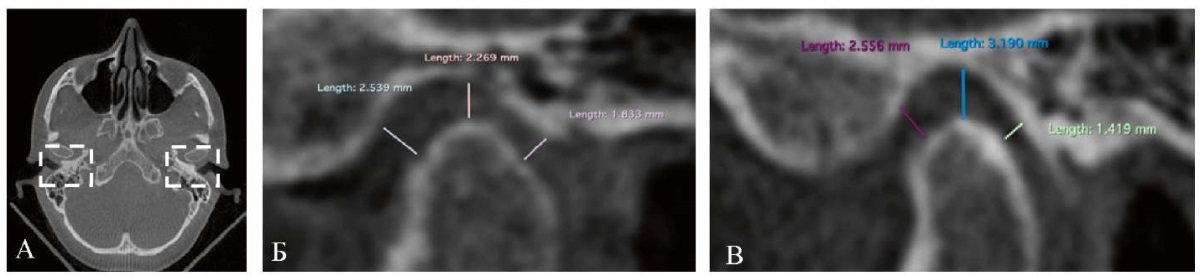
Рис. 5. Срезы КЛКТ ВНЧС пациентки Ю.:
А — асимметричное положение головок нижней челюсти
на аксиальном срезе (обозначено фигурами);
Б — смещение правого мыщелкового отростка нижней челюсти дистально,
сужение заднего отдела суставной щели ВНЧС справа (1,8 мм);
В — смещение левого мыщелкового отростка нижней челюсти дистально и вниз,
сужение заднего отдела суставной щели ВНЧС слева (1,4 мм)
Примечания: фотографии выполнены авторами; аппарат iCat (KaVo, Германия).
Сокращения: КЛКТ — конусно-лучевая компьютерная томография;
ВНЧС — височно-нижнечелюстной сустав.
Fig. 5. Patient Y.: CBCT images of TMJ.
А — axial asymmetrical position of the mandibular heads (indicated by figures);
Б — distal displacement of the right mandibular condyle,
narrowing of the TMJ posterior articular cavity on the right (1.8 mm);
В — distal-downward displacement of the left mandibular condyle,
narrowing of the TMJ posterior articular cavity on the left (1.4 mm)
Notes: photos taken by the authors; iCat machine (KaVo, Germany).
Abbreviations: CBCT — cone-beam computed tomography;
TMJ — temporomandibular joint.
Магнитно-резонансная томография (МРТ) (от 11.05.2021 г.)
МРТ ВНЧС уточнила и подтвердила результаты, полученные при проведении электровибрографии, о частичной дислокации суставных дисков с репозицией: медиальной — в правом ВНЧС, вентральной — в левом ВНЧС (рис. 6).
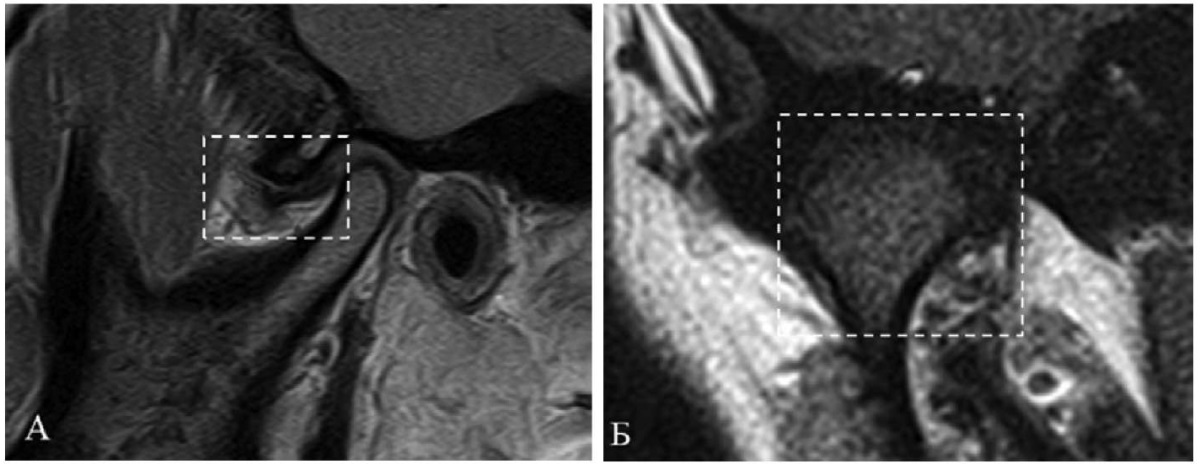
Рис. 6. Результаты МРТ ВНЧС пациентки Ю.:
А — МРТ левого ВНЧС в сагиттальной плоскости при сомкнутых зубных рядах.
Определяется частичная вентральная дислокация
суставного диска (обозначено фигурой) с репозицией;
Б — МРТ правого ВНЧС в корональной плоскости при сомкнутых зубных рядах.
Определяется частичная медиальная дислокация
суставного диска с репозицией (обозначено фигурой)
Примечания: фотографии выполнены авторами;
аппарат Toshiba Excelart Vantage Atlas-Z 1.5T (Toshiba, Япония).
Сокращения: МРТ — магнитно-резонансная томография;
ВНЧС — височно-нижнечелюстной сустав.
Fig. 6. Patient Y.: MRI of TMJ.
A — MRI of the left TMJ (sagittal view) with closed dentition.
Partial ventral dislocation of the articular disc (rectangle) with reposition;
Б — MRI of the right TMJ (coronal view) with closed dentition.
Partial medial dislocation of the articular disc with reposition (rectangle)
Notes: photos taken by the authors;
Toshiba Excelart Vantage Atlas-Z 1.5T (Toshiba, Japan).
Abbreviations: MRI — magnetic resonance imaging;
TMJ — temporomandibular joint.
Трассированная телерентгенография (ТРГ) головы (от 11.05.2021 г.)
Цефалометрический анализ ТРГ головы в боковой проекции показал протрузию нижних резцов (угол L1/ML = 103,6°), верхнюю и нижнюю про-, микрогнатию (угол SNA = 87,6°, угол SNВ = 87,9°, A’-Snp = 36,1 мм, Pg’-Go = 62,3 мм), горизонтальный тип роста лицевого черепа (угол N/Go/Me = 63,5°, sum.Bjork = 376°) (рис. 7).
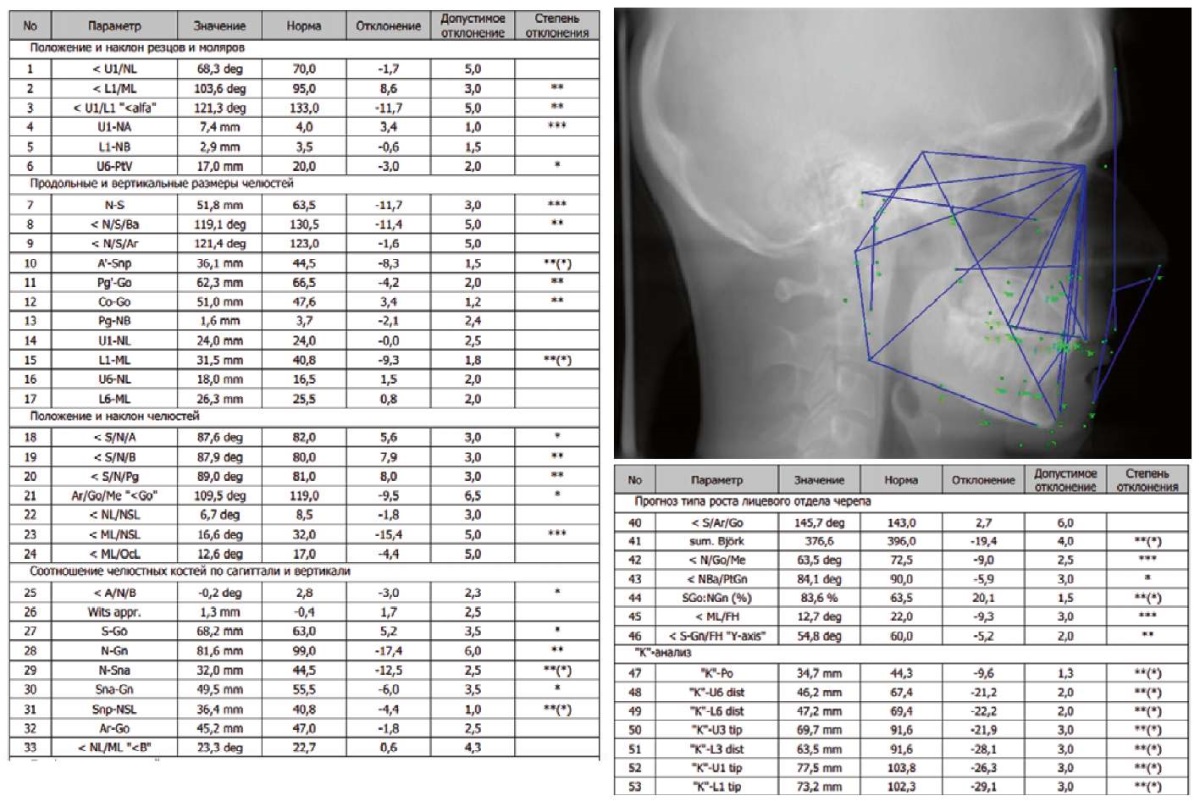
Рис. 7. Трассированная телерентгенограмма головы в боковой проекции
и протокол цифровой цефалометрии
ФГБОУ ВО МГМСУ им. А.И. Евдокимова Минздрава России
пациентки Ю.
Установлено: протрузия нижних резцов (∠L1/ML = 103,6°),
верхняя и нижняя про-, микрогнатия
(∠ SNA = 87,6°, ∠ SNВ = 87,9°, A’-Snp = 36,1 мм, Pg’-Go = 62,3 мм),
ретроинклинация нижней челюсти (∠ ML/NSL = 16,6°),
горизонтальный характер роста лицевого черепа
(∠N/Go/Me = 63,5°, sum.Bjork = 376°)
Примечание: рисунок выполнен авторами.
Fig. 7. Patient Y.: traced teleradiography of the head (lateral view)
and The Digital Cephalometry Protocol
(A.I. Yevdokimov Moscow State University of Medicine and Dentistry).
Protrusion of the lower incisors (∠L1/ML = 103.6°),
upper and lower pro-, micrognathia
(∠ SNA = 87.6 °, ∠ SNB = 87.9 °, A’-Snp = 36.1 mm, Pg’-Go 62.3 mm),
retroinclination of the mandible (∠ ML / NSL = 16.6 °),
horizontal growth of the facial skull (∠N/Go/Me = 63.5 °, sum. Bjork = 376°)
Note: performed by the authors.
Электровибрография (от 12.05.2021 г.)
Для интерпретации данных электровибрографии и постановки предварительного диагноза использовали таблицу-схему анализа результатов соответствующей американской классификации заболеваний ВНЧС2. В корреляции с данными таблицы-схемы установили предварительный диагноз: частичное вентральное смещение суставного диска с репозицией в левом ВНЧС (рис. 8–10).

Рис. 8. Результаты электровибрографии пациентки Ю.:
скриншот записи электровибрографического исследования пациента
в программном обеспечении BioPAK.
Для постановки предварительного диагноза патологии ВНЧС
используются данные параметров: «Total integral» (=80–300),
Max. Opening (величина открывания рта), >300 Hz / <300 Hz Ratio»
(соотношение частот характеризует общее количество энергии
при вибрации в ВНЧС во время функции)
Примечания: фотографии выполнены авторами;
аппарат «BioJVA» (BioResearch, США).
Fig. 8. Patient Y.: electro-vibrography results.
Screenshot of the electrovibrographic study using BioPAK software.
To make a preliminary diagnosis of TMJ disorder, the following data are used:
“Total integral” (= 80-300),
“Max Opening (of the mouth), >300 Hz / <300 Hz Ratio”
(frequency ratio — the total amount of energy
during vibration in the TMJ during function)
Notes: photos taken by the authors;
BioJVA machine (BioResearch, USA).
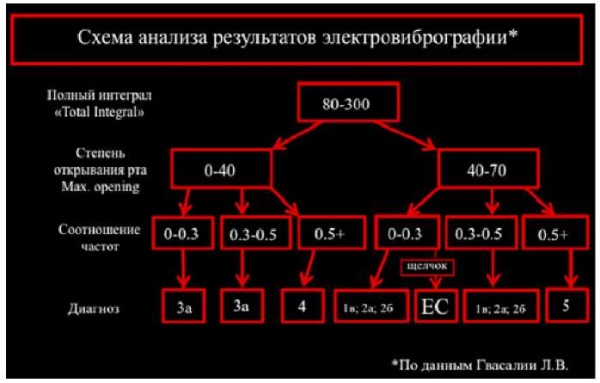
Рис. 9. Таблица-схема анализа электровибрографии пациентки Ю.
Примечание: фотография выполнена авторами
Fig. 9. Patient Y.: schematic diagram of the vibrography analysis.
Note: photo taken by the authors.

Рис. 10. Схема интерпретации результатов электровибрографии.
Примечание: рисунок выполнен авторами.
Сокращение: ВНЧС — височно-нижнечелюстной сустав.
Fig. 10. Interpretation chart for of the electro-vibrography results
Note: performed by the authors.
Abbreviations: ВНЧС — temporomandibular joint.
Ультразвуковое исследование (УЗИ) (от 12.05.2021 г.)
При изучении ультразвуковых траекторий движения головок нижней челюсти [13] определили отклонение графика слева на участке, соответствующем средней фазе опускания нижней челюсти, что свидетельствовало о наличии щелчка. Наблюдается несимметричный характер траекторий движения головок нижней челюсти справа и слева (рис. 11).
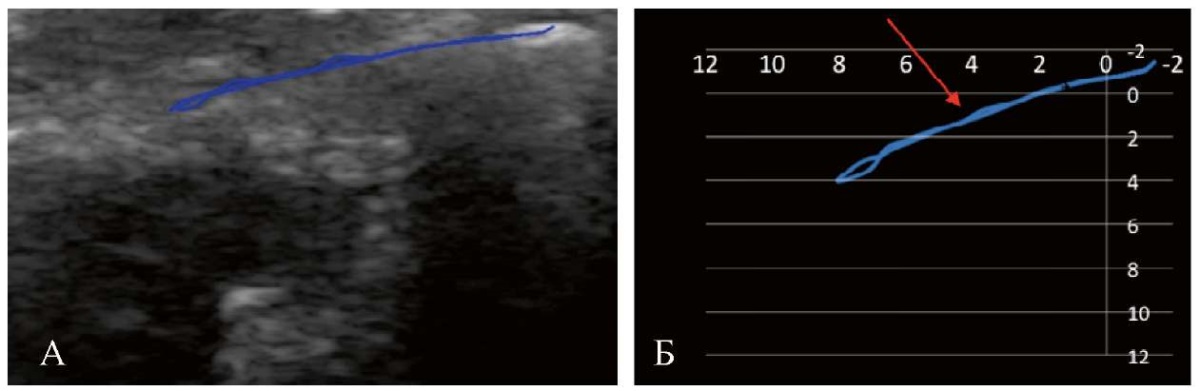
Рис. 11. Графики-траектории движения суставной головки
на ультразвуковом изображении левого ВНЧС при опускании
и поднятии нижней челюсти пациентки Ю.:
А — на участке графика, соответствующем средней фазе
опускания нижней челюсти (указано стрелкой),
определяется расхождение кривых, что подтверждает наличие щелчка;
Б — линейная диаграмма, отражающая траекторию движения
суставной головки, построенная в системе координат
Примечания: фотографии выполнены авторами;
аппарат Logicscan 128 (LogicScan, Литва)
с помощью линейного датчика HL 10.0/25/96z (LogicScan, Литва)
с программным обеспечением Echo Wave II TELEMED Ultrasound Medical Systems.
Сокращение: ВНЧС — височно-нижнечелюстной сустав.
Fig. 11. Patient Y.: graphic trajectories of the articular head motion
on the ultrasound image3 of the left TMJ when dropping and raising the mandible.
A — divergence of curves is determined in the section of the graph
corresponding to the middle phase of dropping the mandible (arrow),
which is an indicator of a click;
Б — a line SC-plotted diagram of the trajectory of the articular head motion
Notes: photo taken by the authors; Logicscan 128 (LogicScan, Lithuania)
using a linear sensor HL 10.0/25/96z (LogicScan, Lithuania)
and Echo Wave II software (TELEMED), Ultrasound Medical Systems.
Abbreviations: TMJ — temporomandibular joint.
Поверхностная электромиография жевательных мышц (от 12.05.2021 г.)
По данным поверхностной электромиографии жевательных мышц определили высокоамплитудную и асимметричную биоэлектрическую активность височных и жевательных мышц, что свидетельствовало об их функциональной перегрузке и дискоординированной работе. При проведении функциональной пробы «Физиологический покой» правые и левые m. masseter и m. temporalis находились в функциональной перегрузке, причем в большей степени левая m. masseter и m. temporalis (средний биопотенциал левой m. temporalis — 57 мкВ, левой m. masseter — 53 мкВ). При проведении проб «Максимальное волевое смыкание зубных рядов» и «Жевание» выявлена асимметричная работа мышц: левая m. masseter имела больший биопотенциал (783 и 253 мкВ соответственно), чем правая (325 и 183 мкВ соответственно), правая m. temporalis при пробе «Жевание» имела больший биопотенциал (203 мкВ), чем левая (120 мкВ) (рис. 12).
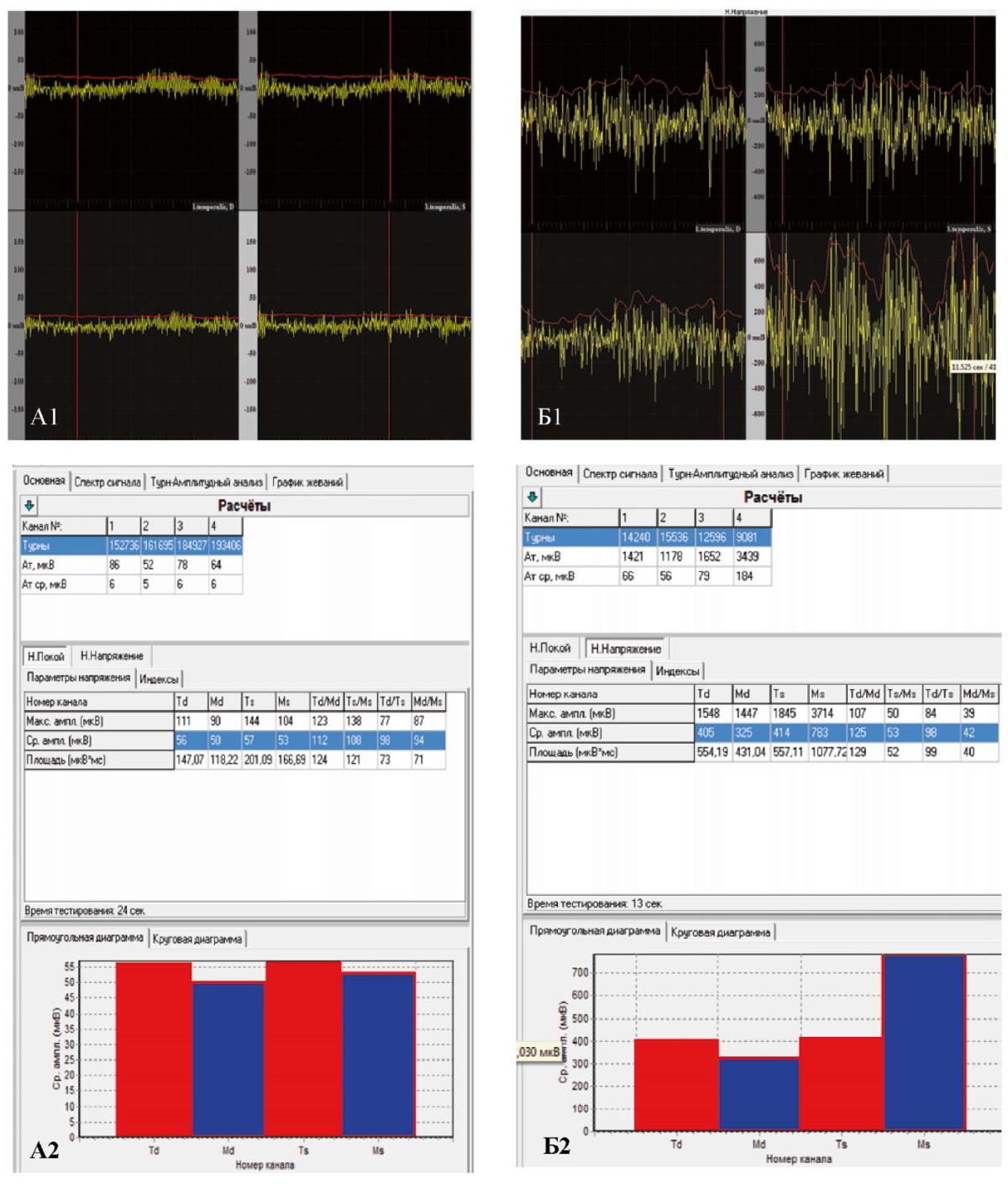
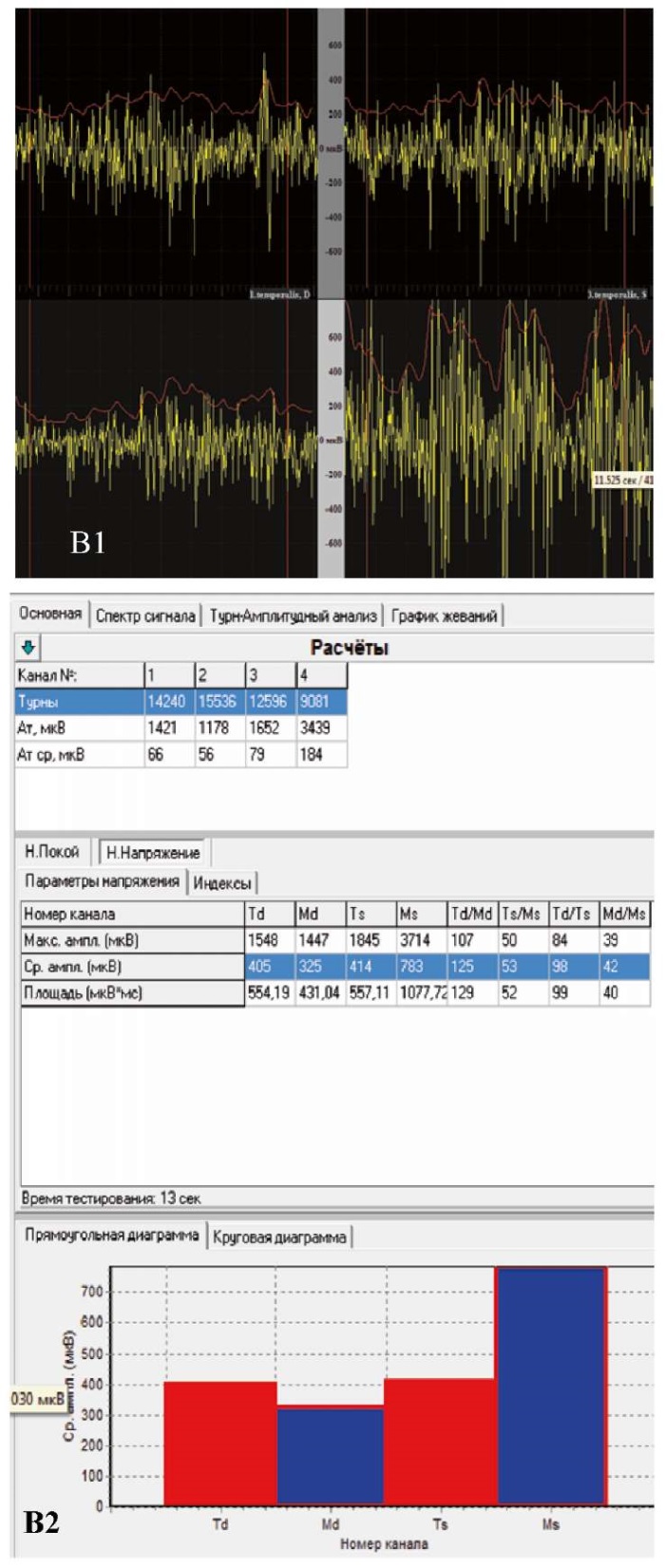
Рис. 12. Скриншот записи электромиографического исследования
жевательных мышц пациента при проведении функциональных проб пациентки Ю.:
А — функциональная проба «физиологический покой»,
где Td (правая m.temporalis) имеет средний биопотенциал 56 мкВ,
Md (правая m. masseter) — 50 мкВ, Ts (левая m.temporalis) — 57 мкВ,
Ms (левая m.masseter) — 53 мкВ.
Правые и левые m.masseter и m.temporalis находились в функциональной перегрузке,
причем, в большей степени, слева;
Б — функциональная проба «максимальное волевое смыкание зубных рядов»,
где Td (правая m.temporalis) имеет средний биопотенциал 405 мкВ,
Md (правая m.masseter) — 325 мкВ, Ts (левая m.temporalis) — 414 мкВ,
Ms (левая m.masseter) — 783 мкВ.
Выявлена ассиметричная работа мышц:
левые m.masseter и m.temporalis имели больший биопотенциал, чем правые;
В — функциональная проба «жевание»,
где где Td (правая m.temporalis) имеет средний биопотенциал 203 мкВ,
Md (правая m.masseter) — 180 мкВ, Ts (левая m.temporalis) — 120 мкВ,
Ms (левая m.masseter) — 253 мкВ.
Выявлена ассиметричная работа мышц:
левая m.masseter имела больший биопотенциал, чем правая,
правая m.temporalis имела больший биопотенциал, чем левая.
Примечание: фотографии выполнены авторами;
аппарат «Синапсис» (Нейротех, Россия).
Fig. 12. Patient Y.: screenshot of the electromyographic examination
of the masticatory muscles during the functional tests.
A — functional test “rest position”,
where Td (right m.temporalis) has an average biopotential of 56 μV,
Md (right m. masseter) — 50 μV, Ts (left m.temporalis) — 57 μV,
Ms (left m.masseter) — 53 μV.
The right and left m.masseter and m.temporalis were in functional overload,
and, to a greater extent, on the left.
Б — functional test “maximum volitional closure of the dentition”,
where Td (right m.temporalis) has an average biopotential of 405 μV,
Md (right m.masseter) — 325 μV, Ts (left m.temporalis) — 414 μV,
Ms (left m.masseter) — 783 μV.
Asymmetric muscle function was revealed:
the left m.masseter and m.temporalis had a greater biopotential than the right ones.
B — functional test “chewing”, where Td (right m.temporalis)
has an average biopotential of 203 μV, Md (right m.masseter) — 180 μV,
Ts (left m.temporalis) — 120 μV, Ms (left m.masseter) — 253 μV.
Asymmetric muscle function was revealed:
the left m.masseter had a greater biopotential than the right one,
the right m.temporalis had a greater biopotential than the left one.
Note: photo taken by the authors;
Synapsis machine (Neurotech, Russia).
Кинезиография (от 12.05.2021 г.)
Кинезиография подтвердила ограничение открывания рта, ограниченные латеро- и протрузионные движения с графическим изображением траекторий движений нижней челюсти и числовыми показателями при проведении каждой функциональной пробы. При проведении функциональной пробы «максимальное опускание и поднимание нижней челюсти» установлено ограничение открывания рта (36 мм при норме 40–45 мм), девиация нижней челюсти влево. При проведении функциональной пробы «максимальное выдвижение нижней челюсти» выявлены ограниченные протрузионные движения в сагиттальной плоскости до 4 мм, смещение траектории вправо на 2,3 мм при выдвижении нижней кпереди. При проведении функциональной пробы «максимальное перемещение нижней челюсти вправо и влево» выявлены латеротрузионные движения неправильной формы (рис. 13).
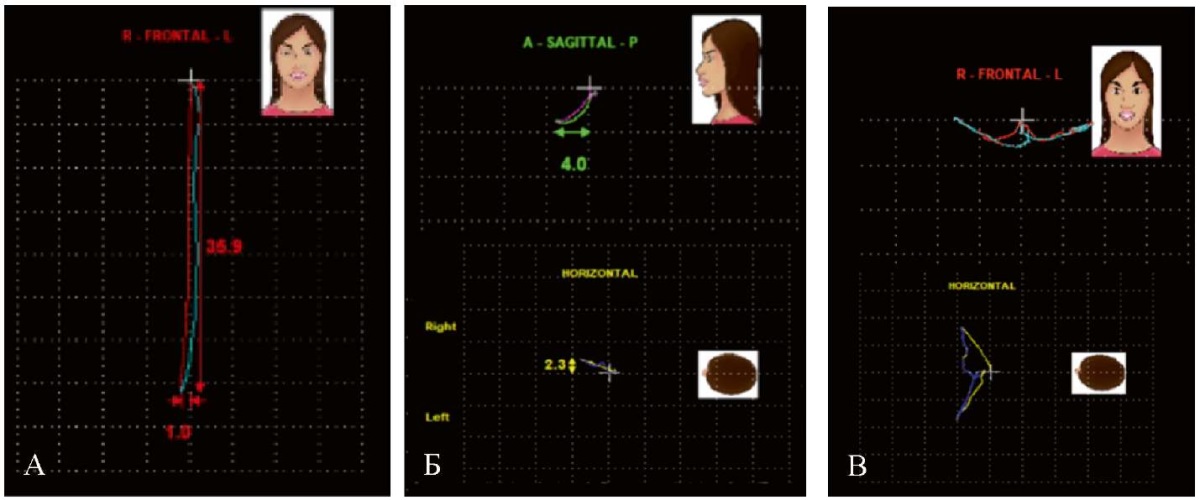
Рис. 13. Скриншот записи кинезиографического исследования
при проведении функциональных проб в программном обеспечении «BioPAK»
пациентки Ю.:
А — при проведении функциональной пробы «максимальное опускание
и поднимание нижней челюсти» установлено ограничение
открывания рта до 36 мм (Frontal), девиация при опускании нижней челюсти;
Б — при функциональной пробе «максимальное выдвижение нижней челюсти»
в программном обеспечении «BioPAK»
установлены ограниченные протрузионные движения
в сагиттальной (4 мм) плоскости (Sagittal), смещение траектории движения вправо
при выдвижении нижней челюсти вперед (на 2,3 мм) (Horizontal);
В — при функциональной пробе «максимальное перемещение нижней челюсти
вправо и влево» установлена неправильная форма латеротрузионных движений
Примечания: рисунок выполнен авторами;
аппарат Jaw Tracker 3D (BioResearch, США).
Fig. 13. Patient Y.: screenshot of the kinesiographic examination
during functional tests using the BioPAK software.
A — functional test “maximum dropping and raising of the mandible” reveals
an opening limit to 36 mm (Frontal), deviation when dropping the mandible;
Б — functional test “maximum protrusion of the mandible” using BioPAK software,
limited protrusion movements in the sagittal plane (4 mm) (Sagittal),
displacement of the trajectory of right movement
when the mandible is moved forward (by 2.3 mm) (Horizontal);
B — functional test “maximum movement of the mandible
to the right and left” reveals an irregular form of laterotrusal movements
Notes: performed by the authors; Jaw Tracker 3D (BioResearch, USA).
Антропометрия зубов, зубных рядов (от 12.05.2021 г.)
После проведения клинических методов исследования пациенту сняли оттиски с верхней и нижней челюстей с последующим изготовлением гипсовых моделей. Далее выполнили сканирование гипсовых моделей с применением оптического сканера «Open technologies slr smart dental scanner» (Open Technologies, Италия) с получением их цифровых прототипов. Антропометрия зубов, зубных рядов, апикальных базисов челюстей показала сужение верхнего зубного ряда в области моляров на 3,3 мм, укорочение переднего отрезка нижнего зубного ряда на 4,1 мм, дефицит места в пределах 5 мм на нижней челюсти, сужение апикального базиса нижней челюсти на 3,4 мм (рис. 14).
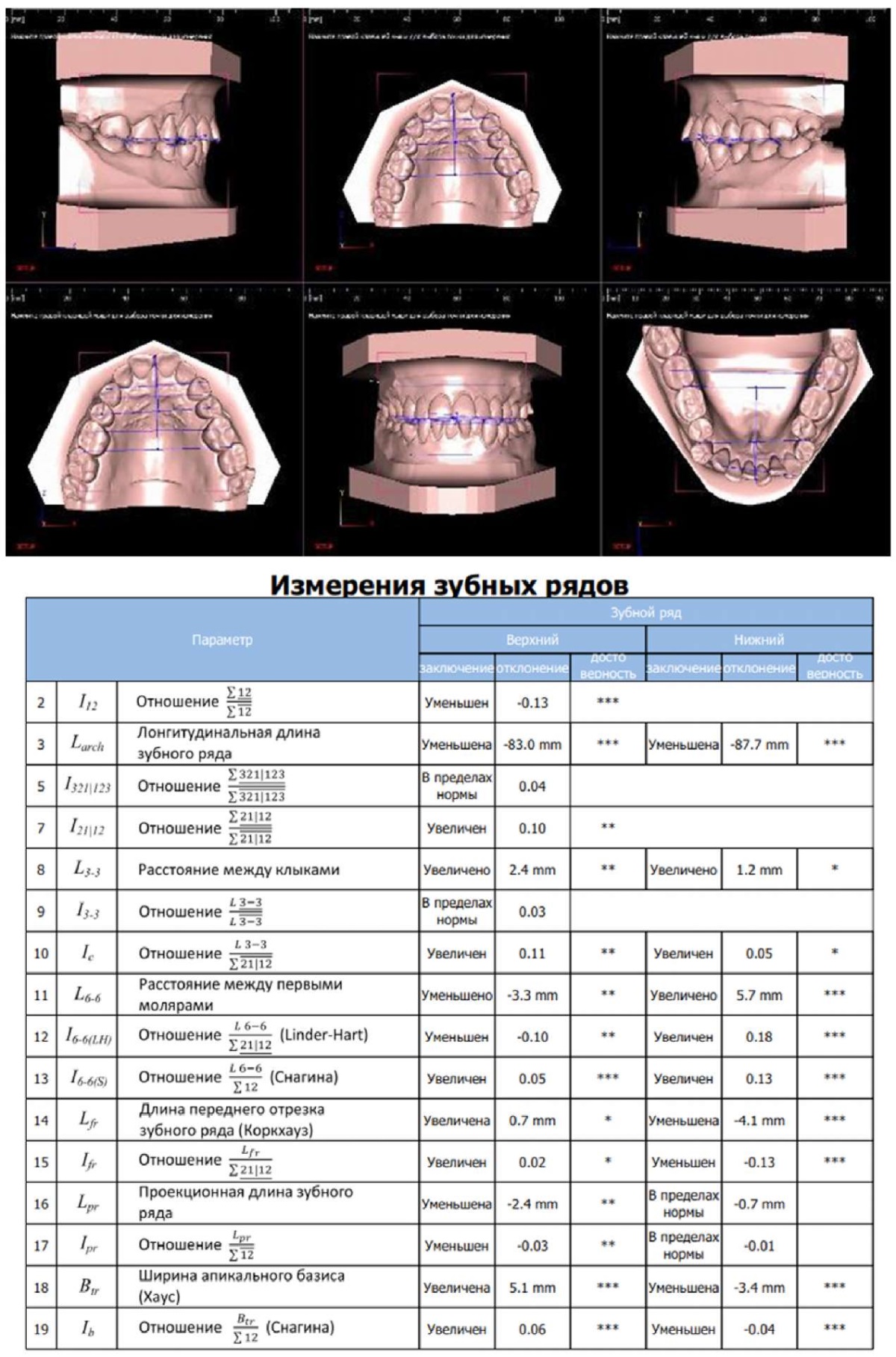
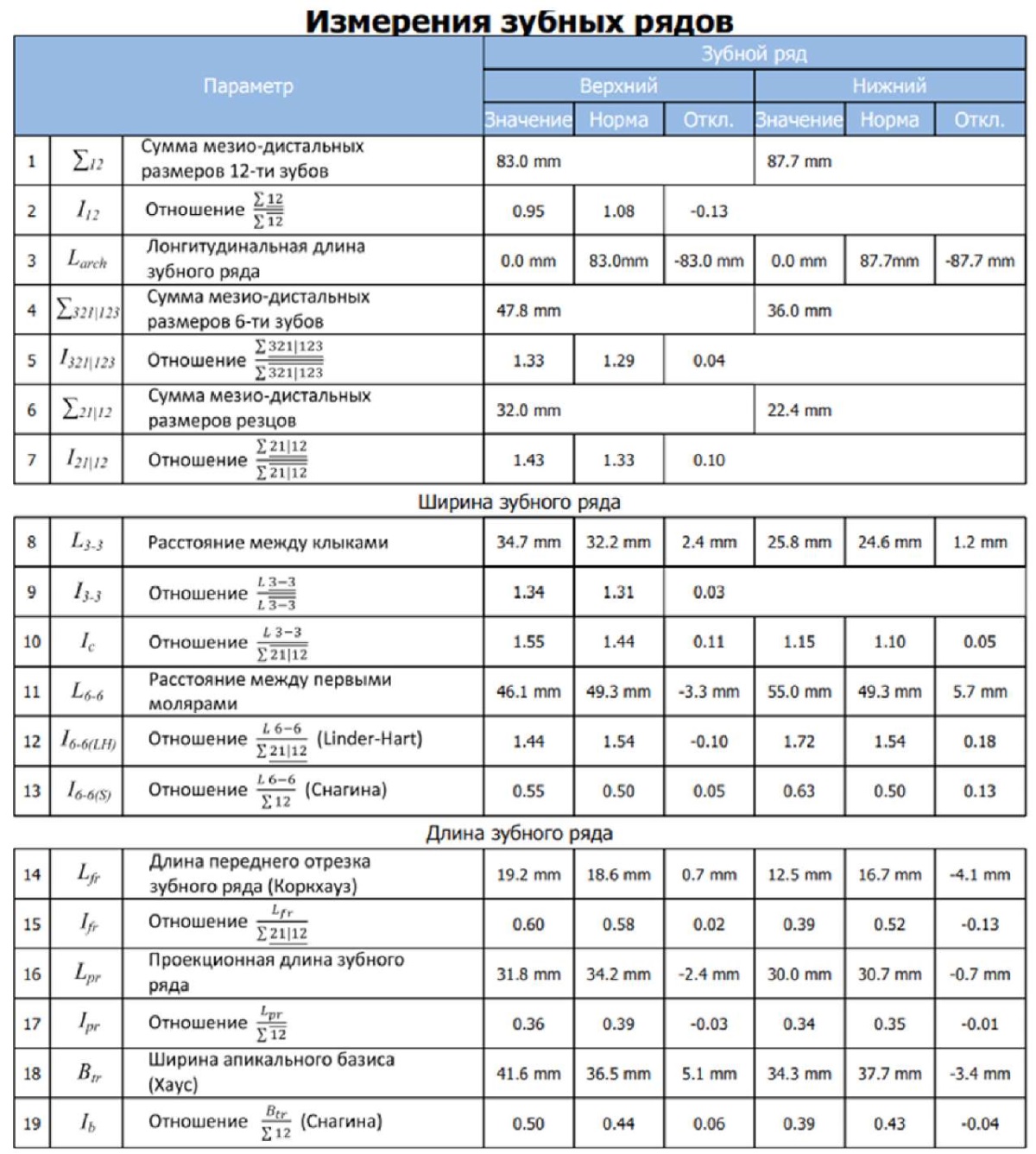
Рис. 14. Цифровые 3D-модели зубных рядов
и протокол цифровой антропометрии зубных рядов
ФГБОУ ВО МГМСУ им. А.И. Евдокимова Минздрава России
пациентки Ю.:
установлено сужение верхнего зубного ряда в области моляров на 3,3 мм,
укорочение переднего отрезка нижнего зубного ряда на 4,1 мм,
дефицит места в пределах 5 мм на нижней челюсти,
сужение апикального базиса нижней челюсти на 3,4 мм
Примечание: рисунок выполнен авторами.
Fig. 14. Patient Y.: digital 3D models of dentition
and the Protocol of Digital Anthropometry of Dentition
(A.I. Yevdokimov Moscow State University of Medicine and Dentistry).
Narrowing of the upper dentition in the area of molars by 3.3 mm,
shortening of the anterior segment of the lower dentition by 4.1 mm,
space deficit within 5 mm on the mandible,
narrowing of the apical base of the mandible by 3.4 mm
Note: performed by the authors.
Клинический диагноз
На основании данных проведенной комплексной диагностики в соответствии с предложенным алгоритмом поставлен основной диагноз: Дистальная окклюзия. Трансверсальная резцовая окклюзия. Палатиноокклюзия в области зубов 2.3, 3.3, 4.3. Сужение верхнего зубного ряда в области моляров (на 3,3 мм). Скученное положение фронтальных зубов верхней и нижней челюстей. Мезиальный наклон зубов 1.6, 1.5, 2.6, 3.4, 4.4. Вестибулярный наклон зубов 1.2–2, 3.4, 4.4. Вестибулярное положение 3.3. Язычный наклон зуба 3.5, 4.5. Тортоаномалии зубов 1.5, 1.3, 2.5, 3.5, 3.4, 3.3, 4.4, 4.5. Адентия зубов 1.4, 1.5. Протрузия нижних резцов. Частичное отсутствие зубов (1.5, 2.5). Повышенная стираемость зубов. Клиновидные дефекты. Асимметричная работа жевательных мышц. Гипертонус жевательных и височных мышц. Внутренние нарушения ВНЧС (частичная латеральная дислокация суставного диска правого ВНЧС с репозицией, частичная вентральная дислокация диска левого ВНЧС с репозицией). Остеоартроз ВНЧС I ст. Ограничение открывания рта, ограниченные протрузионные движения нижней челюсти.
Дифференциальная диагностика
Проведена дифференциальная диагностика зубоальвеолярной и гнатической форм дистальной окклюзии: при гнатической форме дистальной окклюзии ∠ANB = >4° (в описанном клиническом случае по результатам цефалометрического расчета ТРГ головы в боковой проекции ∠ANB = 0,2°, что соответствует аномалии окклюзии (дистальной окклюзии) на уровне зубных рядов). Проведена дифференциальная диагностика патологической стираемости зубов с кариесом, эрозией твердых тканей зуба. Диагноз патологической стираемости зубов (К03.0) был поставлен на основании местных клинических симптомов: дефект режущего края и бугров в виде площадки, острые края зубов, дентин желтого цвета, изменение формы зубов; болезненное зондирование, зонд скользит по поверхности, не внедряясь в ткань зуба. Проведена дифференциальная диагностика клиновидного дефекта с эрозией твердых тканей зуба, кариесом. Диагноз клиновидного дефекта был поставлен на основании характерных местных клинических симптомов: при визуальном осмотре на вестибулярной поверхности в пришеечной области двух и более зубов определяются дефекты твердых тканей, образованные двумя плоскостями и имеющие форму клина, приэмалевая стенка дефектов располагается горизонтально, а придесневая плоскость расположена наклонно, стенки дефектов гладкие, полированные и твердые; при зондировании стенок клиновидного дефекта зонд скользит, перкуссия зубов безболезненна. Проведена дифференциальная диагностика остеоартроза ВНЧС с артритом ВНЧС. Диагноз остеоартроза ВНЧС был поставлен на основании отсутствия связи с очаговой инфекцией, аллергией, травмой; отсутствием резких ограничений движений нижней челюсти; отсутствием местных воспалений околосуставных тканей; наличием характерного уплощения суставной головки нижней челюсти с неровными краями.
Медицинские вмешательства
В соответствии с поставленным диагнозом была определена этапность и порядок лечебных мероприятий, осуществляемых в отделении ортодонтии: на первом этапе лечения пациентке в соответствии с ранее определенным конструктивным положением нижней челюсти был изготовлен передний репозиционирующий окклюзионно-стабилизирующий аппарат (сплинт) в артикуляторе на нижнюю челюсть из акриловой пластмассы Anaxdent (Германия). Проводилась его коррекция с периодичностью 1 раз в 2–3 недели. Через 6 месяцев пациентка была принята на ортодонтическое лечение с целью нормализации формы и размеров зубных рядов, нормализации положения и инклинации зубов, нормализации межокклюзионных взаимоотношений. Учитывая необходимость сохранения нижней челюсти в конструктивном положении с применением сплинта, ортодонтическое лечение начато с верхней челюсти путем установки брекет-системы на верхний зубной ряд (брекет-система Experience ceramic (GC Orthodontics, Япония) (Roth 020x028). Исходя из конструктивного положения нижней челюсти, было запланировано: дистализация моляров нижней челюсти справа и слева на 4 мм; смещение центральной линии нижней челюсти вправо на 1,5 мм. Активные перемещения зубов осуществлялись под контролем сплинта путем его адаптации и сегментации в процессе лечения во избежание смещения нижней челюсти. По достижении оптимальной формы и размеров верхнего зубного ряда произведена установка брекет-системы на зубной ряд нижней челюсти. Стабилизация нижней челюсти в конструктивном положении осуществлялась с применением окклюзионно-стабилизирующих аппаратов (накладок) на зубы 3.6, 4.6, изготовленных прямым методом из композитного пакуемого материала Filtek (3M Espe) (3M, США). Ортодонтическое лечение продолжается по настоящее время.
Динамика и исходы
Спустя три месяца лечения с применением окклюзионно-стабилизирующего аппарата (сплинта) пациентка начала отмечать положительную динамику: исчезновение болей и напряженности в мышцах, щелчков в области ВНЧС при опускании нижней челюсти.
Объективно спустя 6 месяцев: отсутствие щелчков и хрустов в области ВНЧС при опускании нижней челюсти, отсутствие болезненности и напряженности в жевательных мышцах при пальпации. К моменту начала ортодонтического лечения: отсутствие жалоб на ВНЧС, отсутствие головных болей и напряженности в мышцах; отсутствие щелчков и хрустов в области ВНЧС при опускании нижней челюсти, отсутствие болезненности и напряженности в жевательных мышцах при пальпации.
После изготовления окклюзионно-стабилизирующих аппаратов (накладок) наблюдалась положительная динамика, жалобы отсутствовали.
Объективно: стабилизация положения нижней челюсти, открывание рта свободное, в полном объеме, отсутствие щелчков, болей, хрустов в области ВНЧС, отсутствие напряженности и болезненности в мышцах при пальпации.
Прогноз
Прогноз благоприятный при соблюдении рекомендаций: отсутствие в рационе питания грубой, жесткой пищи; широкого и продолжительного открывания рта.
Мнение пациента
Пациент удовлетворен промежуточными результатами проводимого лечения. Отмечает улучшение качества жизни.
КЛИНИЧЕСКИЙ ПРИМЕР № 2
Информация о пациенте
Пациент А., 30 лет, обратился 12.02.2021 г. в отделение ортодонтии клинического центра челюстно-лицевой, пластической хирургии и стоматологии ФГБОУ ВО МГМСУ им. А.И. Евдокимова Минздрава России с жалобами на неправильное положение зубов, неудовлетворенность внешним видом улыбки, смещение подбородка влево; боль, напряжение в жевательных мышцах.
Анамнез заболевания
Впервые напряжение и боль в жевательных мышцах (как в течение дня, так и после пробуждения утром) пациент заметил в 2016 году, появление которых ни с чем конкретным не связывает. Ортодонтическое лечение не проводилось.
Анамнез жизни
Рожден в срок, наличие врожденных аномалий развития челюстно-лицевой области у родственников отрицает, вредные привычки отсутствуют.
Аллергологический анамнез
Со слов пациента, не отягощен.
Физикальная диагностика
Внешний осмотр: конфигурация лица не изменена, лицо симметрично, выпуклый профиль (рис. 15). При проведении клинических проб выявлено несовпадение центральной линии между резцами верхней и нижней челюстей при смыкании зубных рядов; определялось выравнивание линии косметического центра при опускании нижней челюсти, что свидетельствовало о вынужденном положении нижней челюсти. Смещение траектории движения нижней челюсти при ее опускании с наличием девиации; открывание рта свободное, в полном объеме; наличие двустороннего щелчка в ВНЧС справа и слева при открывании рта; наличие повышенного тонуса и болезненности жевательных мышц при пальпации.
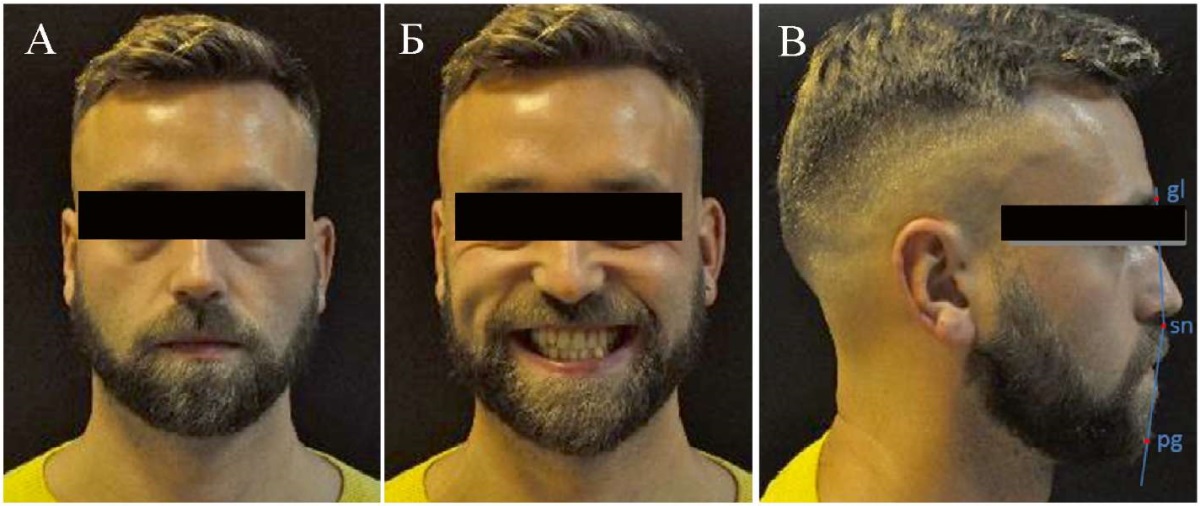
Рис. 15. Клинические фотографии пациента А.:
А — анфас; Б — с улыбкой; В — в профиль
Примечание: фотографии выполнены авторами.
Сокращения: антропометрические точки головы:
gl — glabella; pg — pogonion; sn — subnasale (подносовая точка).
Fig. 15. Patient A.: clinical photographs.
А — full face; Б — with a smile; B — in profile
Notes: photos taken by the authors.
Abbreviations: anthropometric dimensions of the head:
gl — glabella; pg — pogonion; sn — subnasale.
В полости рта: Соотношение боковых зубов по мезиальному типу справа, нейтральному типу — слева. Трансверсальная резцовая окклюзия. Прямая резцовая окклюзия в области 1.1, 2.1, 4.1, 3.1. Скученное положение фронтальной группы зубов на верхней и нижней челюстях. Мезиальный наклон зубов 1.2, 3.3. Дистальный наклон зуба 1.1. Язычное положение зуба 3.2. Тортоаномалии зубов 1.5, 1.4, 2.1, 2.2, 2.3, 2.6, 3.1, 4.2 (рис. 16).
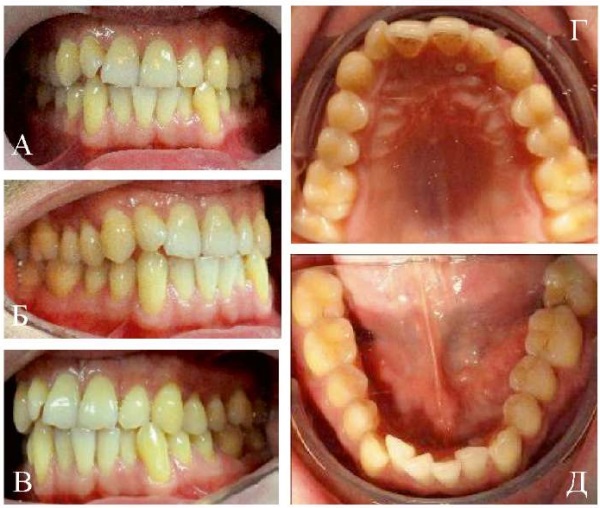
Рис. 16. Внутриротовые фотографии пациента А.:
А — окклюзия во фронтальном отделе;
Б — окклюзия в боковом отделе справа;
В — окклюзия в боковом отделе слева;
Г — окклюзионный вид верхнего зубного ряда;
Д — окклюзионный вид нижнего зубного ряда
Примечание: фотографии выполнены авторами.
Fig. 16. Patient A.: intraoral photographs.
А — frontal occlusion;
Б — lateral occlusion on the right;
В — lateral occlusion on the left;
Г — occlusal view of the upper dentition;
Д — occlusal view of the lower dentition
Note: photos taken by the authors.
Предварительный диагноз
Соотношение боковых зубов по мезиальному типу справа, нейтральному типу — слева. Трансверсальная резцовая окклюзия. Прямая резцовая окклюзия в области зубов 1.1, 2.1, 4.1, 3.1. Скученное положение фронтальной группы зубов верхней и нижней челюстей. Мезиальный наклон зубов 1.2, 3.3. Дистальный наклон 1.1. Язычное положение зуба 3.2.
Временная шкала
События развития заболевания, этапы диагностики и лечения пациентки Ю. представлены на рисунке 17.

Рис. 17. Хронология диагностики, лечения и прогноз пациента А
Примечание: блок-схема временной шкалы выполнена авторами
(согласно рекомендациям, разработанным международными организациями
в области здравоохранения для клинических случаев).
Сокращения: ВНЧС — височно-нижнечелюстной сустав;
КЛКТ — конусно-лучевая компьютерная томография;
МРТ — магнитно-резонансная томография;
НВ — по настоящее время;
УЗИ — ультразвуковая диагностика;
ЭМГ — электромиография.
Figure 17. Patient A.: diagnosis, treatment and prognosis
Notes: schematic diagram of the timeline was performed by the authors
(according to the recommendations developed by international health organizations
for clinical cases).
Abbreviations: ВНЧС — temporomandibular joint;
КЛКТ — cone-beam computed tomography;
МРТ — magnetic resonance imaging; НВ——to date;
УЗИ — ultrasound diagnostics; ЭМГ — electromyography.
Диагностические процедуры (выполнены в Клиническом центре челюстно-лицевой, пластической хирургии и стоматологии ФГБОУ ВО МГМСУ им. А.И. Евдокимова Минздрава России)
Для оценки морфологического состояния зубочелюстной системы пациенту были проведены дополнительные методы исследования в объеме аналогичном пациенту, представленному в клиническом случае № 1.
Инструментальные исследования
Конусно-лучевая компьютерная томография (КЛКТ) (от 15.02.2021 г.)
На сагиттальных, коронарных и аксиальных срезах КЛКТ области ВНЧС выявили асимметричное положение головок нижней челюсти: смещение левого мыщелкового отростка нижней челюсти дистально. (рис. 18). Выявленные при анализе КЛКТ ВНЧС особенности топографии суставных головок подтвердили вынужденное положение нижней челюсти.
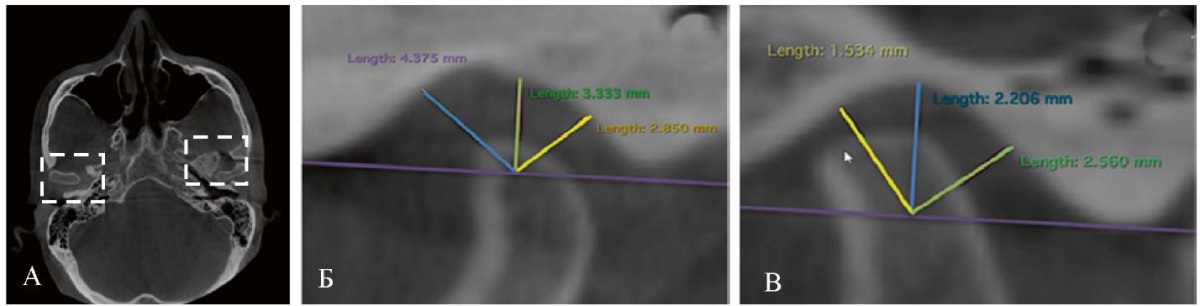
Рис. 18. Срезы КЛКТ ВНЧС пациента А.:
А — асимметричное положение головок нижней челюсти на аксиальном срезе;
Б — переднее положение правого мыщелкового отростка нижней челюсти:
В — заднее положение левого мыщелкового отростка нижней челюсти
Примечания: фотографии выполнены авторами;
аппарат iCat (KaVo, Германия).
Сокращения: КЛКТ — конусно-лучевая компьютерная томография;
ВНЧС — височно-нижнечелюстной сустав.
Fig. 18. Patient A.: CBCT images of TMJ.
А — axial asymmetrical position of the mandibular heads;
Б — anterior position of the right mandibular condyle;
В — posterior position of the left mandibular condyle
Notes: photos taken by the authors;
iCat machine (KaVo, Germany).
Abbreviations: CBCT — cone-beam computed tomography;
TMJ — temporomandibular joint.
Магнитно-резонансная томография (МРТ) (от 15.02.2021 г.)
МРТ ВНЧС уточнила и подтвердила результаты, полученные при проведении электровибрографии, о частичной дислокации суставных дисков с репозицией: латеральной — в правом ВНЧС, вентральной — в левом ВНЧС (рис. 19).
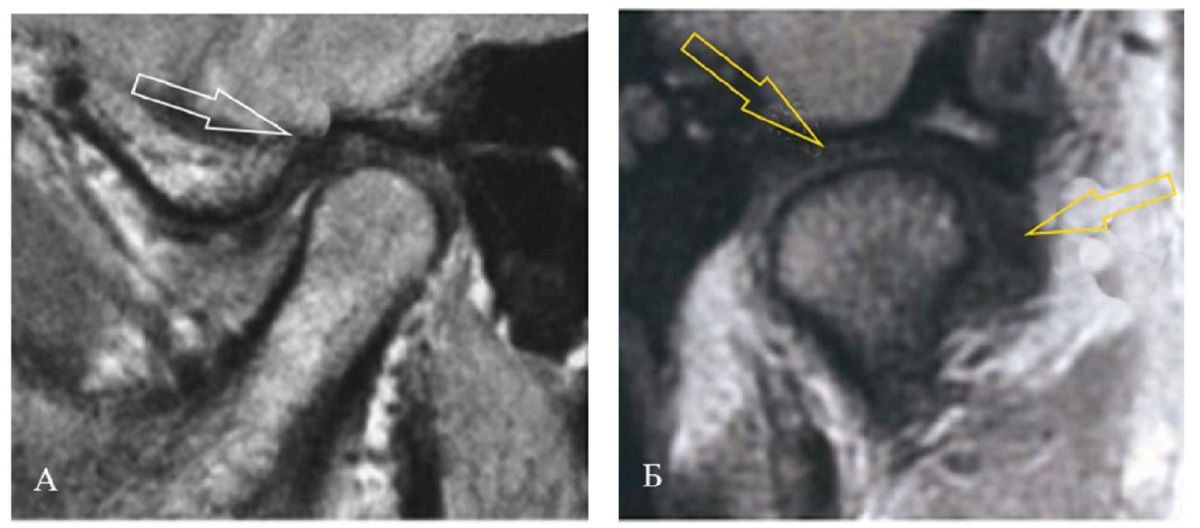
Рис. 19. Результаты МРТ ВНЧС пациента А.:
А — МРТ левого ВНЧС в сагиттальной плоскости при сомкнутых зубных рядах:
определяется частичная вентральная (указано стрелками)
дислокация суставного диска с репозицией;
Б — МРТ правого ВНЧС в корональной плоскости при сомкнутых зубных рядах:
определяется частичная латеральная дислокация суставного диска
с репозицией (указано стрелками)
Примечание: фотографии выполнены авторами;
аппарат Toshiba Excelart Vantage Atlas-Z 1.5T (Toshiba, Япония).
Сокращения: МРТ — магнитно-резонансная томография;
ВНЧС — височно-нижнечелюстной сустав.
Fig. 19. Patient A.: MRI of TMJ.
A — MRI of the left TMJ (sagittal view) with closed dentition:
partial ventral dislocation of the articular discs with reposition (arrows);
Б — MRI of the right TMJ (coronal view) with closed dentition:
partial lateral dislocation of the articular disc with reposition (arrows)
Notes: photos taken by the authors;
Toshiba Excelart Vantage Atlas-Z 1.5T (Toshiba, Japan).
Abbreviations: MRI — magnetic resonance imaging;
TMJ — temporomandibular joint.
Трассированная телерентгенография (ТРГ) головы (от 15.02.2021 г.)
Цефалометрический анализ ТРГ головы в боковой проекции показал протрузию нижних резцов (угол L1/ML = 101°), верхнюю ретро-, микрогнатию (угол SNA = 74,5°, A’-Snp = 43,4 мм), нижнюю макрогнатию (Pg’-Go = 79,3 мм), горизонтальный тип роста лицевого черепа (sum.Bjork = 389°) (рис. 20).
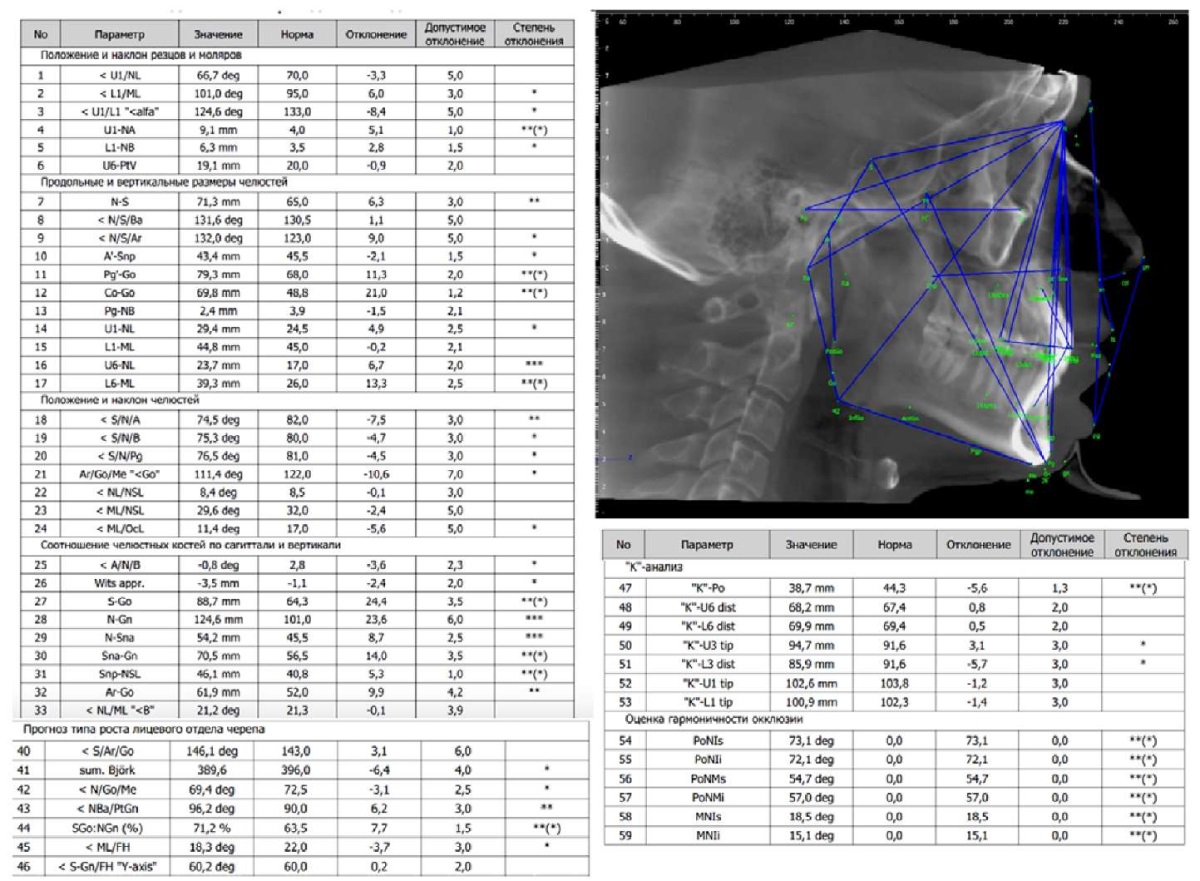
Рис. 20. Трассированная телерентгенограмма головы в боковой проекции
и протокол цифровой цефалометрии
ФГБОУ ВО МГМСУ им. А.И. Евдокимова Минздрава России
пациента А.:
установлена протрузия нижних резцов (∠L1/ML = 101°),
верхняя ретро-, микрогнатию (угол SNA = 74,5°, A’-Snp = 43,4 мм),
нижняя макрогнатия (Pg’-Go = 79,3 мм),
горизонтальный тип роста лицевого черепа (sum.Bjork = 389°)
Примечание: рисунок выполнен авторами.
Fig. 20. Patient A.: traced teleradiography of the head (lateral view)
and The Digital Cephalometry Protocol
(A.I. Yevdokimov Moscow State University of Medicine and Dentistry):
protrusion of the lower incisors (L1/ML = 101°),
upper retro-, micrognathia (SNA angle = 74.5°, A’-Snp = 43.4 mm),
lower macrognathia (Pg’-Go 79.3 mm),
horizontal type of facial skull growth (sum.Bjork = 389°)
Note: performed by the authors.
Электровибрография (от 19.02.2021 г.)
Для интерпретации данных электровибрографии использовали прилагаемую к прибору «BioJVA» таблицу анализа и интерпретации результатов. Таблица содержит 21 пункт с вариантами результатов диагностики в соответствии с американской классификацией заболеваний ВНЧС2. В корреляции с данными таблицы установили предварительный диагноз: частичная вентральная дислокация суставного диска с репозицией в левом ВНЧС (рис. 21, 22, 10).
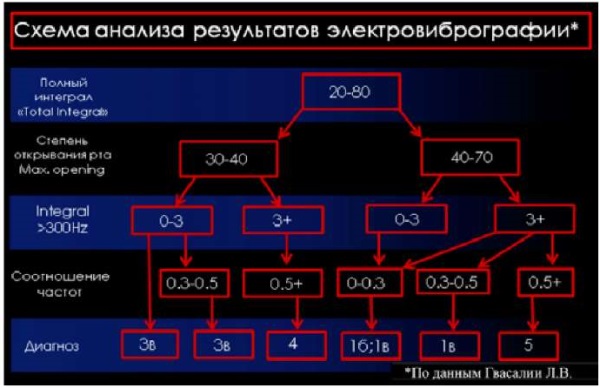
Рис. 21. Таблица-схема интерпретации результатов пациента А.
Примечание: фотография выполнена авторами.
Fig. 21. Patient A.: interpretation chart for of the electro-vibrography results
Note: photo taken by the authors.
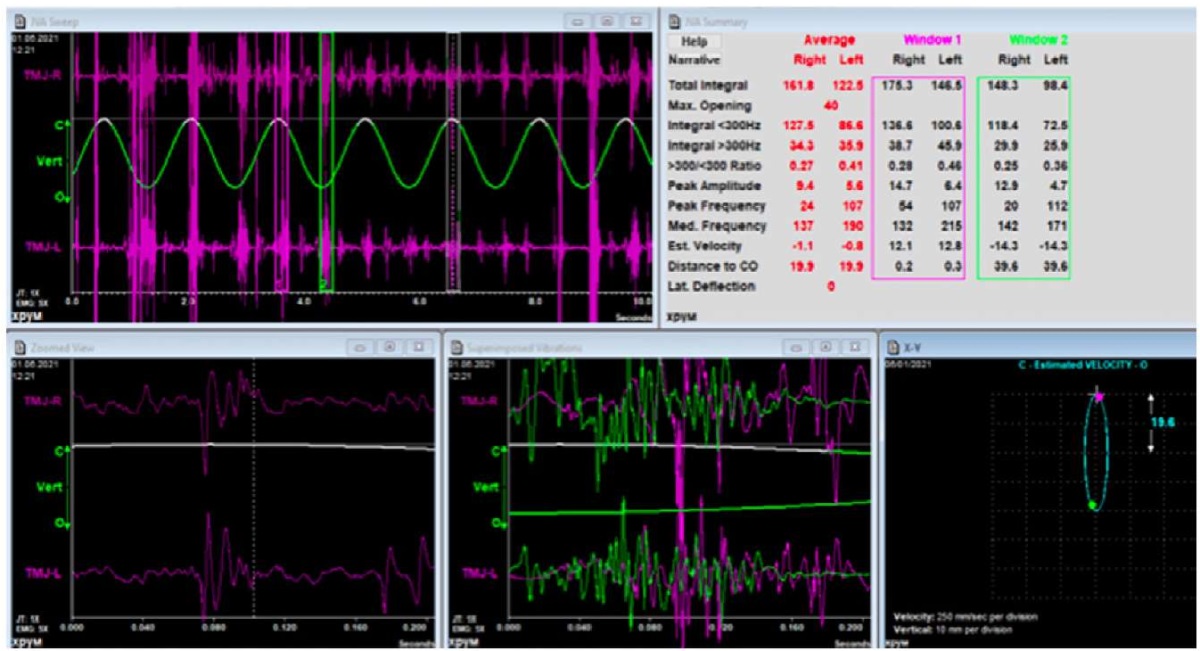
Рис. 22. Результаты электровибрографии:
скриншот записи электровибрографического исследования
в программном обеспечении BioPAK пациента А.;
для постановки диагноза патологии ВНЧС используются данные параметров:
«Total integral» (=20–80),
Max. Opening (величина открывания рта), Integral >300 Hz; >300 Hz / <300 Hz Ratio»
(соотношение частот характеризует общее количество энергии
при вибрации в ВНЧС во время функции)
Примечание: фотографии выполнены авторами;
аппарат «BioJVA» (BioResearch, США).
Fig. 22. Patient A.: electro-vibrography results.
Screenshot of the electrovibrographic study using BioPAK software.
To make a preliminary diagnosis of TMJ disorder, the following data are used:
“Total integral” (= 20–80),
“Max Opening (of the mouth), Integral >300 Hz, >300 Hz/<300 Hz Ratio”
(frequency ratio — the total amount of energy during vibration in TMJ during function).
Notes: photos taken by the authors;
BioJVA machine (BioResearch, USA).
Ультразвуковое исследование (УЗИ) (от 19.02.2021 г.)
При исследовании ультразвуковых траекторий движения головок нижней челюсти определялось отклонение кривой графика слева на участке, соответствующем средней фазе опускания нижней челюсти, что свидетельствовало о наличии щелчка. Установлен несимметричный характер траекторий движения головок нижней челюсти с обеих сторон (рис. 23).
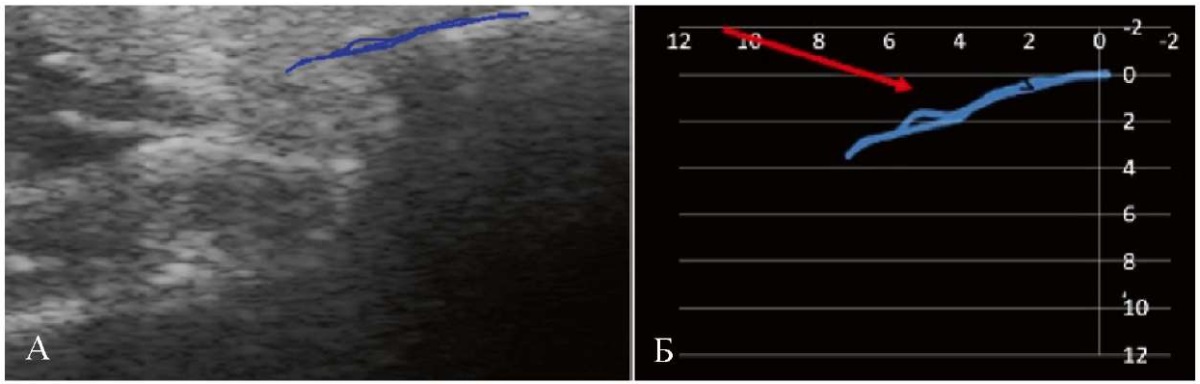
Рис. 23. Графики траекторий движения суставной головки
на ультразвуковом изображении левого ВНЧС
при опускании и поднятии нижней челюсти пациента А.:
А — на участке траектории, соответствующем средней фазе
опускания нижней челюсти (указано стрелкой),
визуализируется расхождение кривых, что свидетельствует о наличии щелчка;
Б — линейная диаграмма-график траектории движения суставной головки
нижней челюсти, построенная в системе координат.
Примечание: фотографии выполнены авторами;
аппарат Logicscan 128 (LogicScan, Литва)
с помощью линейного датчика HL 10.0/25/96z (LogicScan, Литва)
с программным обеспечением Echo Wave II TELEMED Ultrasound Medical Systems.
Сокращения: ВНЧС — височно-нижнечелюстной сустав.
Fig. 23. Patient A.: graphic trajectories of the articular head motion
on the ultrasound image of the left TMJ when dropping and raising the mandible.
A — divergence of curves is determined in the section of the graph
corresponding to the middle phase of dropping the mandible (arrow),
which is an indicator of a click;
Б — a line SC-plotted diagram of the trajectory
of the mandible articular head motion
Notes: photo taken by the authors;
Logicscan 128 (LogicScan, Lithuania)
using a linear sensor HL 10.0/25/96z (LogicScan, Lithuania)
and Echo Wave II software (TELEMED), Ultrasound Medical Systems.
Abbreviations: TMJ — temporomandibular joint.
Поверхностная электромиография жевательных мышц (от 19.02.2021 г.)
По данным поверхностной электромиографии жевательных мышц определили высокоамплитудную и асимметричную биоэлектрическую активность височных и жевательных мышц, что свидетельствовало об их функциональной перегрузке и дискоординированной работе. При проведении функциональной пробы «Физиологический покой» правые и левые m. masseter и m. temporalis находились в функциональной перегрузке, причем в большей степени левая m. masseter и m. temporalis (средний биопотенциал левой m. temporalis — 57 мкВ, левой m. masseter — 53 мкВ). При проведении проб «Максимальное волевое смыкание зубных рядов» и «Жевание» выявлена асимметричная работа мышц: левые m. masseter и m. temporalis имели больший биопотенциал, чем правые (рис. 24)
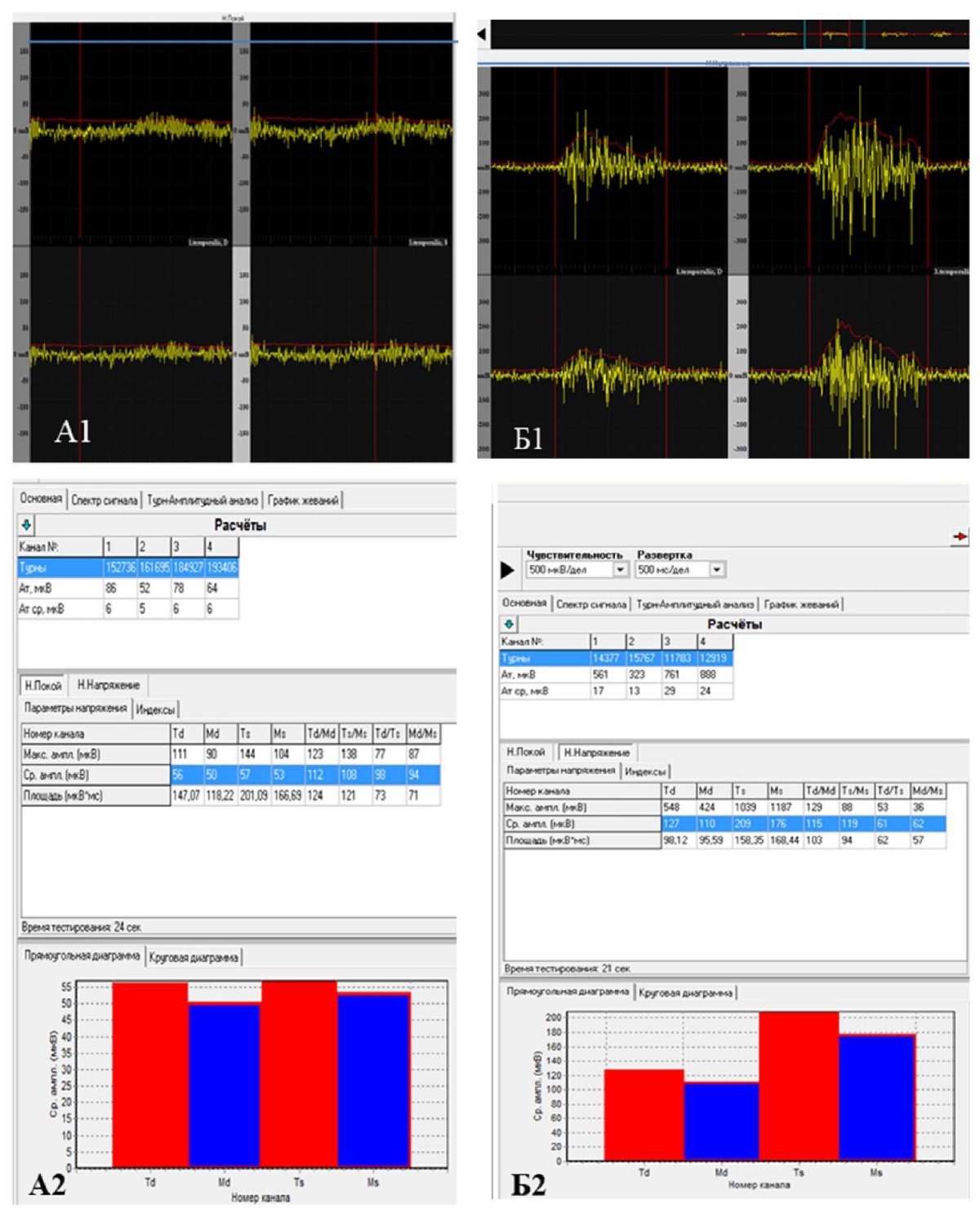
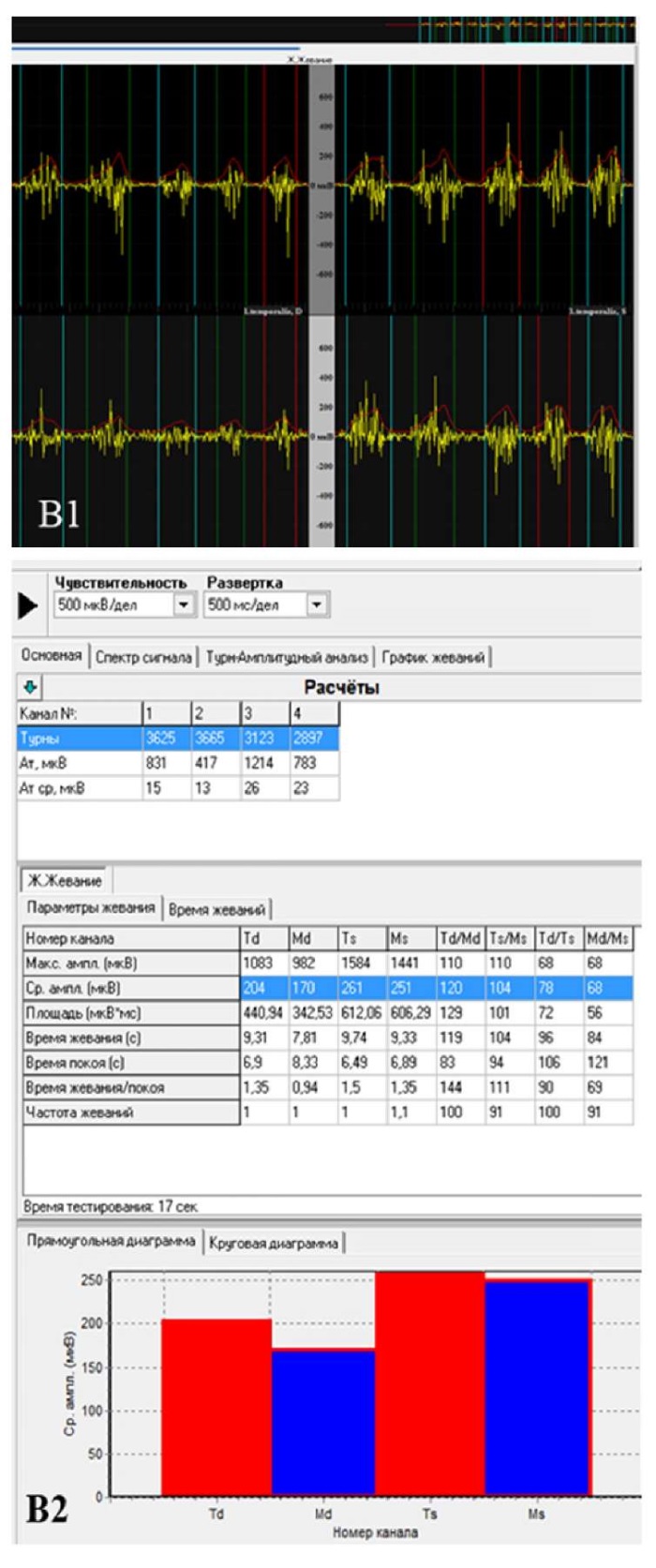
Рис. 24. Скриншот записи электромиографии жевательных мышц пациента
при проведении функцио-нальных проб пациента А.:
А — функциональная проба «физиологический покой»,
где Td (правая m.temporalis) имеет средний биопотенциал 92 мкВ,
Md (правая m.masseter) — 90 мкВ,
Ts (левая m.temporalis) — 93 мкВ,
Ms (левая m.masseter) — 98 мкВ.
Правые и левые m.masseter и m.temporalis находились в функциональной перегрузке,
причем, в большей степени, слева;
Б — функциональная проба «максимальное волевое смыкание зубных рядов»,
где Td (правая m.temporalis) имеет средний биопотенциал 127 мкВ,
Md (правая m.masseter) — 110 мкВ,
Ts (левая m.temporalis) — 209 мкВ,
Ms (левая m.masseter) — 176 мкВ.
Выявлена ассиметричная работа мышц:
левые m.masseter и m.temporalis имели больший биопотенциал, чем правые;
В — функциональная проба «жевание»,
где Td (правая m.temporalis) имеет средний биопотенциал 204 мкВ,
Md (правая m.masseter) — 170 мкВ,
Ts (левая m.temporalis) — 261 мкВ,
Ms (левая m.masseter) — 251 мкВ.
Выявлена ассиметричная работа мышц:
левые m.masseter и m.temporalis имели больший биопотенциал, чем правые
Примечание: фотографии выполнены авторами;
аппарат «Синапсис» (Нейротех, Россия).
Fig. 24. Patient A.: screenshot of the electromyographic examination
of the masticatory muscles during the functional tests.
A — functional test “rest position”, where Td (right m.temporalis)
has an average biopotential of 92 μV, Md (right m.masseter) — 90 μV,
Ts (left m.temporalis) — 93 μV, Ms (left m.masseter) — 98 μV.
The right and left m.masseter and m.temporalis were in functional overload,
and, to a greater extent, on the left.
Б — functional test “maximum volitional closure of the dentition”,
where Td (right m.temporalis) has an average biopotential of 127 μV,
Md (right m.masseter) — 110 μV,
Ts (left m.temporalis) — 209 μV,
Ms (left m.masseter) — 176 μV.
Asymmetric muscle function was revealed:
the left m.masseter and m.temporalis had a greater biopotential than the right ones.
B — functional test “chewing”,
where Td (right m.temporalis) has an average biopotential of 204 μV,
Md (right m.masseter) — 170 μV,
Ts (left m.temporalis) — 261 μV,
Ms (left m.masseter) — 251 μV.
Asymmetric muscle function was revealed:
the left m.masseter and m.temporalis had greater biopotential than the right ones.
Note: photo taken by the authors;
Synapsis machine (Neurotech, Russia).
Кинезиография (от 19.02.2021 г.)
Кинезиографическое исследование подтвердило ограничение открывания рта, ограниченные латеро- и протрузионные движения с графическим изображением траекторий движений нижней челюсти и числовыми показателями при проведении функциональных проб. При проведении функциональной пробы «максимальное опускание и поднимание нижней челюсти» выявлена девиация нижней челюсти. При проведении функциональной пробы «максимальное выдвижение нижней челюсти» выявлены ограниченные протрузионные движения в сагиттальной плоскости до 6,7 мм. При проведении функциональной пробы «максимальное перемещение нижней челюсти вправо и влево» выявлены латеротрузионные движения неправильной формы (рис. 25).

Рис. 25. Скриншот записи кинезиографии
при проведении функциональных проб пациента А.:
А — при функциональной пробе «максимальное опускание и поднимание
нижней челюсти» определяется девиация нижней челюсти;
Б — при функциональной пробе «максимальное выдвижение
нижней челюсти» определяются ограниченные протрузионные движения
в сагиттальной (6,7 мм) плоскости (Sagittal),
смещение траектории движения вправо при выдвижении нижней челюсти;
В — при проведении функциональной пробы «максимальное перемещение
нижней челюсти вправо и влево» установлены
латеротрузионные движения неправильной формы
Примечание: фотографии выполнены авторами;
аппарат Jaw Tracker 3D (BioResearch, США).
Fig. 25. Patient A.: screenshot of the kinesiographic examination during functional tests.
A — functional test “maximum dropping and raising of the mandible”
reveals a deviation of the mandible;
Б — functional test “maximum protrusion of the mandible”
reveals limited protrusion movements in the sagittal plane (6.7 mm) (Sagittal),
displacement of the trajectory of right movement when the mandible is moved forward;
B — functional test “maximum movement of the mandible to the right and left”
reveals an irregular form of laterotrusal movements
Notes: performed by the authors;
Jaw Tracker 3D (BioResearch, USA).
Антропометрия зубов, зубных рядов (от 19.02.2021 г.)
Антропометрия зубов, зубных рядов, апикальных базисов челюстей показала сужение верхнего зубного ряда в области моляров на 2,5 мм, нижнего — на 4 мм, укорочение длины переднего отрезка верхнего и нижнего зубных рядов на 5 мм, дефицит места в пределах 5 мм на нижней челюсти (рис. 26).
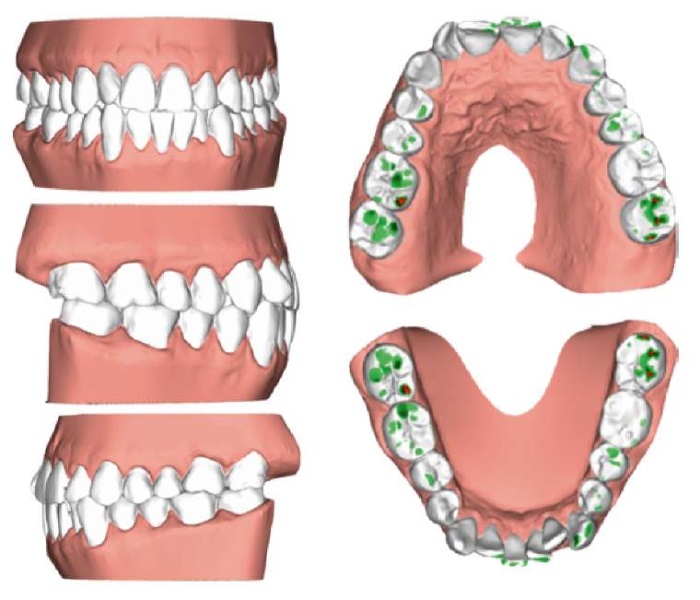
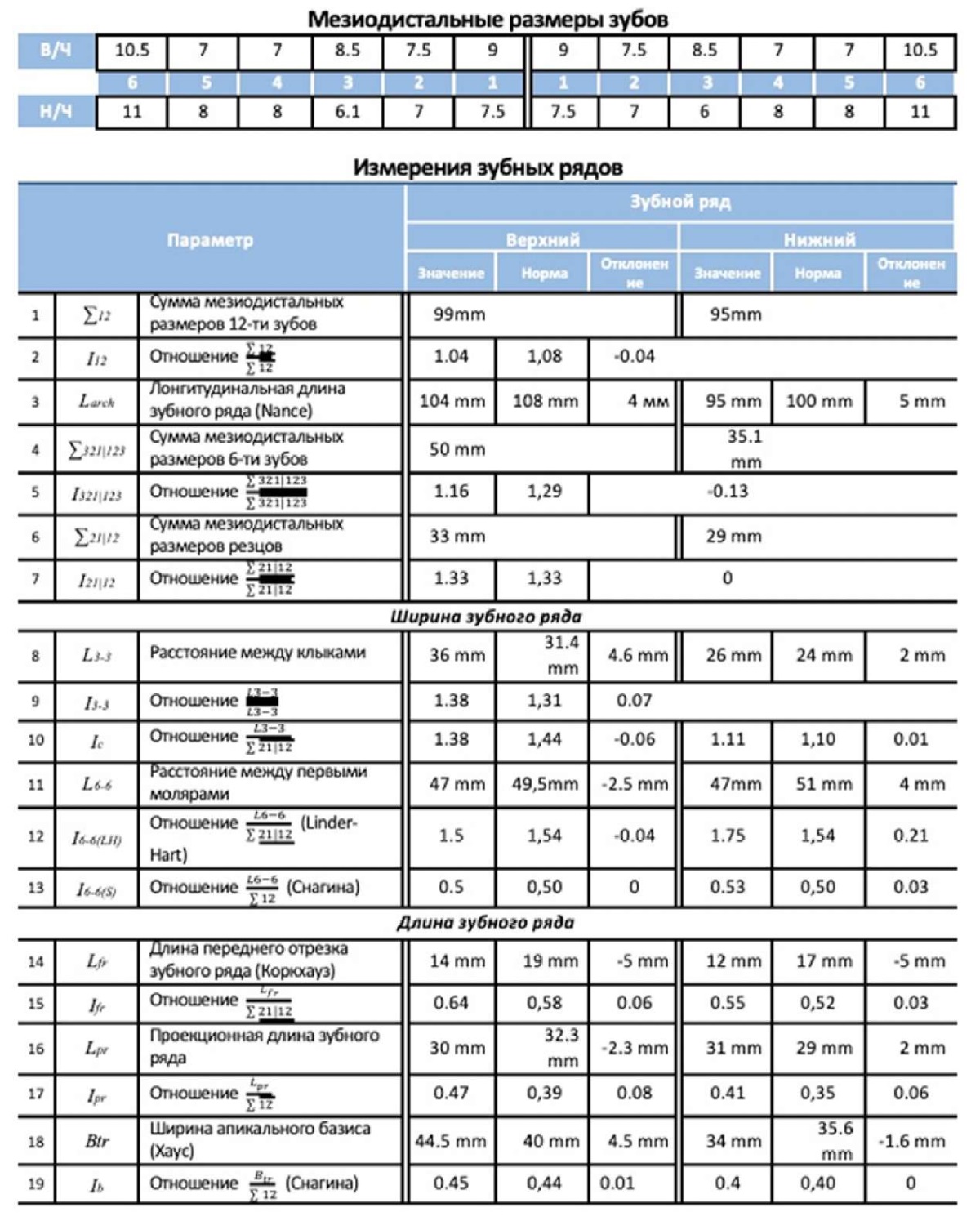
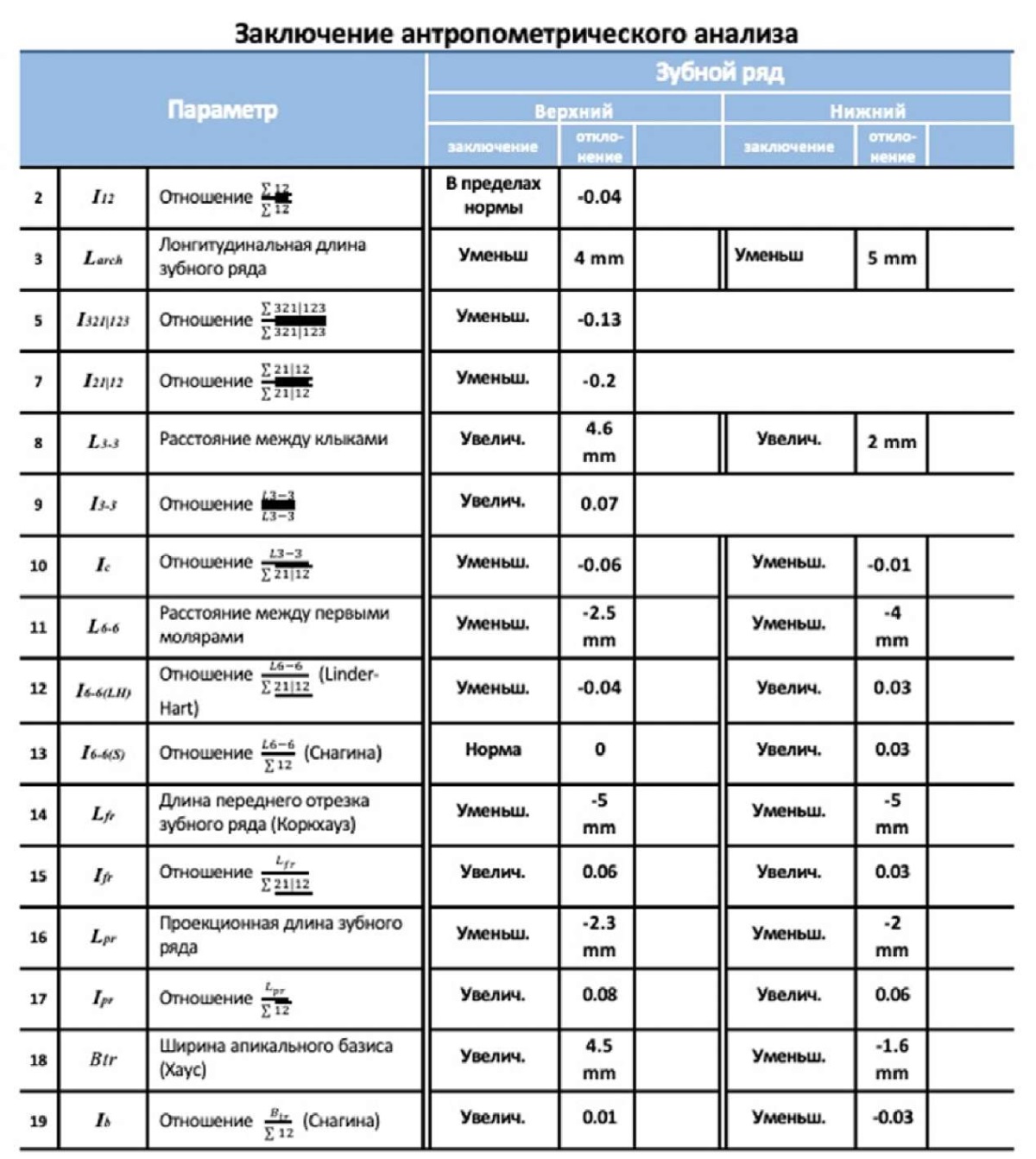
Рис. 26. Цифровые 3D-модели зубных рядов
и протокол цифровой антропометрии зубных рядов
ФГБОУ ВО МГМСУ им. А.И. Евдокимова Минздрава России
пациента А
Примечание: фотографии выполнены авторами.
Fig. 26. Digital 3D models of dentition
and the Protocol of Digital Anthropometry of Dentition
(A.I. Yevdokimov Moscow State University of Medicine and Dentistry)
Note: photos taken by the authors.
Клинический диагноз
Мезиальная окклюзия (гнатическая форма), обусловленная верхней ретро-, микрогнатией, нижней макрогнатией. Трансверсальная резцовая окклюзия. Прямая резцовая окклюзия. Скученное положение фронтальных зубов верхней и нижней челюстей. Мезиальный наклон зубов 1.2, 3.3. Язычное положение зуба 3.2. Тортоаномалии зубов 1.5, 1.4, 1.3–2.3, 2.4, 2.5, 3.4, 3.3–4.3, 4.4, 4.5. Асимметричная работа жевательных мышц. Гипертонус жевательных и височных мышц. Внутренние нарушения ВНЧС (частичная латеральная дислокация суставного диска правого ВНЧС с репозицией, частичная вентральная дислокация диска левого ВНЧС с частичной репозицией). Ограничение открывания рта, латеро- и протрузионных движений нижней челюсти.
Дифференциальная диагностика
Проведена дифференциальная диагностика зубоальвеолярной и гнатической форм мезиальной окклюзии: при зубоальвеолярной форме мезиальной окклюзии ∠ANB = <0° (в описанном клиническом случае по результатам цефалометрического расчета ТРГ головы в боковой проекции ∠ANB = -0,8°, что соответствует аномалии окклюзии (мезиальной окклюзии) на уровне челюстей). Проведена дифференциальная диагностика болевого синдрома дисфункции ВНЧС с остеоартрозом ВНЧС. Диагноз болевого синдрома дисфункции ВНЧС был поставлен на основании отсутствия характерного уплощения суставной головки нижней челюсти с неровными краями; наличия четкого и непрерывного слоя кортикальной пластинки в области суставных поверхностей, наличия щелчка в области ВНЧС с болями в жевательных мышцах, носящих проходящий характер.
Медицинские вмешательства
В соответствии с поставленным диагнозом была определена этапность и порядок лечебных мероприятий: на первом этапе лечения пациенту, учитывая гипертонус жевательных мышц, в отделении ортодонтии была изготовлена релаксационная каппа (сплинт) на нижнюю челюсть из светоотверждаемого композитного материала Primosplint (Германия). Проводилась его коррекция с периодичностью 1 раз в месяц. Через 6 месяцев после проведения контрольной комплексной диагностики ЗЧС в соответствии с разработанным алгоритмом пациент был принят на ортодонтическое лечение с применением съемных капповых аппаратов — элайнеров (3D Smile, Россия). Исходя из конструктивного положения нижней челюсти было запланировано: дистализация моляров верхней и нижней челюстей справа; дистализация моляров нижней челюсти слева на 3 мм; смещение центральной линии нижней челюсти вправо на 2 мм; нормализация ангуляции резцов верхней челюсти. Активные перемещения зубов осуществлялись под контролем окклюзионно-стабилизирующих накладок на зубы 3.6, 4.6, изготовленных из пакуемого композитного материала Filtek (3M Espe). Ортодонтическое лечение продолжается по настоящее время.
Динамика и исходы
Спустя 6 месяцев лечения с применением съемных капповых аппаратов (элайнеров) пациент начал отмечать положительную динамику. Объективно: нормализация формы и размеров зубных рядов, положения и инклинации зубов. Спустя 3 месяца после изготовления и фиксации окклюзионно-стабилизирующих аппаратов (накладок): отсутствие жалоб на ВНЧС, отсутствие напряженности в мышцах. Объективно: отсутствие щелчков и хрустов в области ВНЧС при опускании нижней челюсти, отсутствие болезненности и напряженности в жевательных мышцах при пальпации, стабилизация положения нижней челюсти.
Прогноз
Прогноз благоприятный при соблюдении рекомендаций: отсутствие в рационе питания грубой, жесткой пищи; широкого и продолжительного открывания рта.
Мнение пациента
Пациент удовлетворен промежуточными результатами лечения. Отмечает улучшение качества жизни.
ОБСУЖДЕНИЕ
Диагностика и лечение пациентов с расстройствами ВНЧС требует междисциплинарного подхода, включая стоматологов-ортопедов, врачей-ортодонтов. На сегодняшний день отсутствуют утвержденные клинические рекомендации по диагностике и планированию лечения таких групп пациентов [14][15]. Нами разработан алгоритм комплексной морфофункциональной диагностики ЗЧС, включающий самые современные и информативные методы. На представленных клинических примерах показана его эффективность. Данный алгоритм может служить основой для дальнейшей разработки лечебно-диагностических схем ведения таких групп пациентов.
ЗАКЛЮЧЕНИЕ
Нами предложен и апробирован алгоритм комплексной диагностики зубочелюстной системы на примере пациентов с аномалиями окклюзии в сочетании с заболеваниями ВНЧС с использованием самых современных и безопасных методов. Такой подход позволил систематизировать полученные в ходе обследования данные, поставить диагноз, составить обоснованный персонифицированный план лечения, а также обеспечил возможность объективной оценки динамики показателей морфофункционального состояния зубочелюстной системы пациента в процессе лечения, что, в свою очередь, будет способствовать повышению качества и эффективности лечения таких групп пациентов. В обоих случаях пациентам было проведено комплексное стоматологическое лечение, основанное на междисциплинарном подходе. Оба пациента находились на лечении с применением окклюзионно-стабилизирующих аппаратов, после чего проводилось ортодонтическое лечение с применением брекет-системы в первом случае и элайнеров во втором. Несмотря на разную аппаратуру, стратегия и вектор комплексного стоматологического лечения строились на основе проведенной комплексной морфофункциональной диагностики с применением авторского алгоритма.
1. Дубова Л., Мельник А., Ступников А., Савельев В. Сравнительная оценка показателей кинезиографии и электромиографии у пациентов без признаков патологии ВНЧС и с мышечно-суставной дисфункцией. Эндодонтия Today. 2016;14(2):11–15.
2. Wilkes CH. Internal derangements of the temporomandibular joint. Pathological variations. Arch Otolaryngol Head Neck Surg. 1989;115(4):469–477. DOI: 10.1001/archotol.1989.01860280067019. PMID: 2923691
Список литературы
1. Lee GH, Park JH, Moon DN, Lee SM. Protocols for orthodontic treatment of patients with temporomandibular joint disorders. Am J Orthod Dentofacial Orthop. 2021;159(3):373–388. https://doi.org/10.1016/j.ajodo.2020.09.023
2. Найданова И.С., Писаревский Ю.Л., Шаповалов А.Г., Писаревский И.Ю. Возможности современных технологий в диагностике функциональных нарушений височно-нижнечелюстного сустава. Проблемы стоматологии. 2018;14(4):6–13. https://doi.org/10.18481/2077-7566-2018-14-4-6-13
3. Фадеев Р.А., Овсянников К.А. Этиология и патогенез заболеваний височно-нижнечелюстного сустава и жевательных мышц. Вестник Новгородского государственного университета. 2020;4(120):50–59. https://doi.org/10.34680/2076-8052.2020.4(120).50-59
4. Чхиквадзе Т.В., Бекреев В.В. Окклюзионная терапия нарушений функции височно-нижнечелюстного сустава. Вестник Российского университета дружбы народов. Серия: Медицина. 2018;22(4):387– 401. https://doi.org/10.22363/2313-0245-2018-22-4-387-401
5. Петрикас И.В., Курочкин А.П., Трапезников Д.В., Ишханова А.В., Файзулова Э.Б. Комплексный подход к лечению нейромускулярного дисфункционального синдрома внчс: клиническое наблюдение. Проблемы стоматологии. 2018;14(1):66–70. https://doi.org/10.24411/2077-7566-2018-100013
6. Бейнарович С.В., Филимонова О.И. Современный взгляд на этиологию и патогенез дисфункции височно-нижнечелюстного сустава. Кубанский научный медицинский вестник. 2018;25(6):164–170. https://doi.org/10.25207/1608-6228-2018-25-6-164-170
7. Егорова Д.О., Арсенина О.И., Надточий А.Г., Ряховский А.Н., Попова Н.В. Рентгенологическая оценка положения головок нижней челюсти при различных типах лица. Стоматология. 2020;99(1):55– 60. https://doi.org/10.17116/stomat20209901155
8. Xiong X, Ye Z, Tang H, Wei Y, Nie L, Wei X, Liu Y, Song B. MRI of Temporomandibular Joint Disorders: Recent Advances and Future Directions. J Magn Reson Imaging. 2021;54(4):1039–1052. https://doi.org/10.1002/jmri.27338
9. Buduru S, Balhuc S, Ciumasu A, Kui A, Ciobanu C, Almasan O, Manziuc M, Negucioiu M. Temporomandibular dysfunction diagnosis by means of computerized axiography. Med Pharm Rep. 2020;93(4):416– 421. https://doi.org/10.15386/mpr-1754
10. Дубова Л.В., Ожигов Е.М., Тагильцев Д.И., Ступников А.А. Анализ показаний электромиографии у пациентов со съемными покрывными протезами с опорой на имплантаты при длительном пользовании. Проблемы стоматологии. 2019;15(3):139–145. https://doi.org/10.18481/2077-7566-2019-15-3-139-145
11. Дубова Л.В., Ступников А.А., Крихели Н.И., Цаликова Н.А., Мельник А.С. Критерии перехода от окклюзионной шины к временным несъемным ортопедическим конструкциям при лечении пациентов с синдромом болевой дисфункции височно-нижнечелюстного сустава с дисковыми нарушениями. Стоматология. 2019;98(3):65–70. https://doi.org/10.17116/stomat20199803165
12. Siva Kalyan U, Moturi K, Padma Rayalu K. The Role of Ultrasound in Diagnosis of Temporomandibular Joint Disc Displacement: A Case-Control Study. J Maxillofac Oral Surg. 2018;17(3):383–388. https://doi.org/10.1007/s12663-017-1061-4
13. Текучева С.В., Персин Л.С., Афанасьева Я.И., Постников М.А., Попова И.В., Постникова Е.М. Алгоритм морфофункциональной диагностики зубочелюстной системы пациентов с аномалиями окклюзии в сочетании с заболеваниями височно-нижнечелюстного сустава. Стоматолог. Минск. 2021;4(43):47–55. https://doi.org/10.32993/dentist.2021.4(43).12
14. Nithin 1, Ahmed J, Sujir N, Shenoy N, Binnal A, Ongole R. Morphological Assessment of TMJ Spaces, Mandibular Condyle, and Glenoid Fossa Using Cone Beam Computed Tomography (CBCT): A Retrospective Analysis. Indian J Radiol Imaging. 2021;31(1):78–85. https://doi.org/10.1055/s-0041-1729488
15. Bianchi J, Roberto Gonçalves J, Carlos de Oliveira Ruellas A, Vieira Pastana Bianchi J, Ashman LM, Yatabe M, Benavides E, Soki FN, Cevidanes LHS. Radiographic interpretation using high-resolution Cbct to diagnose degenerative temporomandibular joint disease. PLoS One. 2021;16(8):e0255937. https://doi.org/10.1371/journal.pone.0255937
Об авторах
С. В. ТекучеваРоссия
Текучева Светлана Владимировна — кандидат медицинских наук, доцент кафедры ортодонтии
ул. Делегатская, д. 20/1, г. Москва, 127473
Э. А. Базикян
Россия
Базикян Эрнест Арамович — доктор медицинских наук, профессор; заслуженный врач Российской Федерации; заведующий кафедрой хирургии полости рта
ул. Делегатская, д. 20/1, г. Москва, 127473
Я. И. Афанасьева
Россия
Афанасьева Яна Игоревна — старший лаборант кафедры ортодонтии
ул. Делегатская, д. 20/1, г. Москва, 127473
М. А. Постников
Россия
Постников Михаил Александрович — доктор медицинских наук, профессор; заведующий кафедрой детской терапевтической стоматологии
ул. Чапаевская, д. 89, г. Самара, 443099
Рецензия
Для цитирования:
Текучева С.В., Базикян Э.А., Афанасьева Я.И., Постников М.А. Комплексная оценка состояния зубочелюстной системы у пациентов с заболеваниями височно-нижнечелюстного сустава с использованием авторского протокола исследования: клинические случаи. Кубанский научный медицинский вестник. 2023;30(4):110-136. https://doi.org/10.25207/1608-6228-2023-30-4-110-136
For citation:
Tekucheva S.V., Bazikyan E.A., Afanasyeva Ya.I., Postnikov M.A. Copyright Research Protocol for Comprehensive Assessment of the Dento-Alveolar Complex in Patients with Temporomandibular Joint Disorders: Clinical Cases. Kuban Scientific Medical Bulletin. 2023;30(4):110-136. (In Russ.) https://doi.org/10.25207/1608-6228-2023-30-4-110-136
JATS XML








































