Перейти к:
Дифференцированное использование различных типов акушерских пессариев при истмико-цервикальной недостаточности для профилактики преждевременных родов: рандомизированное проспективное исследование
https://doi.org/10.25207/1608-6228-2024-31-5-15-25
Аннотация
Введение. Одним из методов лечения истмико-цервикальной недостаточности является применение акушерского пессария. Несмотря на разнообразие выпускаемых пессариев, цель их использования единая — предупреждение преждевременных родов. В то же время разные типы пессариев корректируют разные параметры шейки матки, что не всегда учитывается врачами при выборе пессария и снижает их потенциальную эффективность. Цель исследования — обосновать дифференцированный подход к выбору типа пессария для коррекции истмико-цервикальной недостаточности и профилактики преждевременных родов на основе оценки параметров шейки матки. Методы. Проведено рандомизированное проспективное исследование, включавшее 90 беременных женщин с диагностированной истмико-цервикальной недостаточностью (шифр по МКБ-10 — О.34.3) на сроках 19–24 недели гестации, из которых 41 беременной выполнена коррекция истмико-цервикальной недостаточности акушерским разгружающим пессарием и 49 — цервикальным перфорированным пессарием. При трансвагинальной ультразвуковой цервикометрии оценены параметры шейки матки до коррекции истмико-цервикальной недостаточности и в динамике (1 раз в 4 недели) после введения различных типов пессариев. Статистическая обработка данных производилась с использованием пакета программ Statistica 10.0 (StatSoft, Tulsa, США) и MedCalc 10.2.0 (MedCalc, Mariakerke, Бельгия). Статистически значимыми различия считали при уровне ошибки р < 0,05. Результаты. После введения акушерского разгружающего пессария при истмико-цервикальной недостаточности происходило уменьшение утеро-цервикального угла со 115 (110; 130)° до 100 (90; 115)° (р = 0,021). Уменьшение утеро-цервикального угла наблюдалось в течение 16 недель применения акушерского разгружающего пессария. После установки цервикального перфорированного пессария отмечалось увеличение длины сомкнутой части цервикального отдела шейки матки с 23 (21; 24) мм до 25 (21; 27) мм (р = 0,009) на срок 4 недели с последующим уменьшением этого параметра. Эффективность обоих типов пессария в отношении предупреждения преждевременных родов оказалась идентичной. В 61 % случаев использования акушерского разгружающего пессария и в 64,7 % случаев применения цервикального перфорированного пессария произошли срочные роды (р = 0,993). Срок преждевременных родов на фоне использования акушерского разгружающего пессария и цервикального перфорированного пессария был сопоставим и составил 247 (230; 253) дней и 245 (225; 254) дней соответственно (р = 0,870). Заключение. Дифференцированный подход к выбору типа пессария для профилактики преждевременных родов при истмико-цервикальной недостаточности определяется исходными ультразвуковыми параметрами шейки матки, когда при увеличении утеро-цервикального угла предпочтительно использование акушерского разгружающего пессария, а при укорочении сомкнутой части цервикального отдела без увеличения утеро-цервикального угла — применение цервикального перфорированного пессария. Дополнительный динамический ультразвуковой контроль после введения пессария любого типа позволяет своевременно диагностировать такие осложнения, как смещение пессария, отек шейки матки, образование сладжа околоплодных вод, пролабирование плодных оболочек во влагалище и повышенный тонус миометрия, провести их своевременную коррекцию и тем самым повысить эффективность использования пессариев.
Для цитирования:
Захаренкова Т.Н., Каплан Ю.Д., Занько С.Н., Ковалевская Т.Н. Дифференцированное использование различных типов акушерских пессариев при истмико-цервикальной недостаточности для профилактики преждевременных родов: рандомизированное проспективное исследование. Кубанский научный медицинский вестник. 2024;31(5):15-25. https://doi.org/10.25207/1608-6228-2024-31-5-15-25
For citation:
Zakharenkova T.N., Kaplan Yu.D., Zanko S.N., Kovalevskaya T.N. Differential use of various types of pessaries in isthmic-cervical insufficiency for prevention of preterm birth: A randomized prospective trial. Kuban Scientific Medical Bulletin. 2024;31(5):15-25. https://doi.org/10.25207/1608-6228-2024-31-5-15-25
ВВЕДЕНИЕ
Ежегодно в мире рождается 15 млн недоношенных детей и около 1 млн детей до 5 лет умирает по причине, связанной с преждевременным рождением [1]. Частота преждевременных родов (ПР) в разных странах мира составляет от 4 до 18 % от общего числа родов. В Республике Беларусь по оперативным данным Министерства здравоохранения в 2023 году ПР составили 4,5 % от всех родов. Являясь ведущей причиной неонатальной заболеваемости и смертности, определяя состояние здоровья детей в более старшем возрасте, ПР относятся к приоритетному направлению современного здравоохранения, когда прогнозирование, диагностика, лечение и профилактика спонтанных преждевременных родов непосредственно связаны со снижением предотвратимых случаев смерти новорожденных и детей до 5 лет [1][2].
Спонтанные ПР считаются синдромом, а не отдельным состоянием и могут быть вызваны одним или несколькими механизмами. Многовекторность причинно-следственных связей объясняет сложность разработки универсальных эффективных диагностических и лечебно-профилактических мероприятий для предотвращения ПР [3].
Укорочение шейки матки является одним из критериев истмико-цервикальной недостаточности (ИЦН) и доказанным фактором риска преждевременного начала родов, развиваясь за недели или даже месяцы до родов. Структурные изменения шейки матки можно количественно оценить с помощью трансвагинального ультразвукового исследования (ТВУЗ цервикометрии). Постоянно проводятся сравнительные исследования по определению прогностической роли определения длины сомкнутой части шейки матки, утеро-цервикального угла (УЦУ) [4–8]. Длина сомкнутой части шейки матки является определяющим критерием угрожающих ПР с высокой отрицательной прогностической ценностью (97,9 %) и относительно хорошей специфичностью (82,5 %) [4]. Активно изучается УЦУ для прогноза ПР [5]. Обзор, включающий 5061 беременную, показал, что увеличение УЦУ является маркером риска ПР как при одноплодной, так и при многоплодной беременности [6]. В свою очередь, повысить эффективность прогноза позволяет одновременное определение длины шейки матки и УЦУ [7][8]. Продолжается исследование других ультразвуковых маркеров риска ПР: индекса сглаженности, объема шейки матки, комбинированного маточно-цервикального индекса, цервикального сосудистого индекса и др. [9].
В настоящее время для коррекции ИЦН используют микронизированный прогестерон, цервикальный шов или введение пессария [10]. В отношении эффективности пессария для предупреждения ПР до сих пор нет единого мнения [11]. В одном исследовании ставится под сомнение эффективность пессария для предупреждения ПР при длине шейки матки ≤ 25 мм и одноплодной беременности [12], в другом исследовании показана эффективность цервикального пессария только для предупреждения ранних ПР до 28 недель при беременности двойней [13]. Тем не менее большинство публикаций отражают значимую эффективность пессариев при ИЦН в случае правильного выбора контингента пациентов с учетом анамнеза, параметров шейки матки, противопоказаний [14–19]. Лечение пессарием может предотвратить спонтанные ПР у бессимптомных женщин с короткой шейкой матки, выявленной в середине второго триместра беременности, в том числе в случаях ПР в анамнезе, при беременности, наступившей в результате вспомогательных репродуктивных технологий, осложненной развитием ИЦН [16][17]. Пессарий будет неэффективен для коррекции короткой шейки матки и предупреждения ПР в случае внутриматочной инфекции, для предупреждения ПР после остановленной токолизом родовой деятельности на сроках 24–34 недели беременности [18][19].
Точные механизмы действия пессария изучаются. Считается, что механическая поддержка, оказываемая пессарием, способствует удлинению шейки матки и ее сакрализации [11][20]. Однако конкретные изменения параметров шейки матки после введения пессариев и влияние этих изменений на исход беременности до конца не определены. Период после введения пессария требует наблюдения за параметрами шейки матки с целью дальнейшего прогноза ПР и выявления осложнений на фоне пессария [21][22].
Совершенствуются формы, размерный ряд, материал пессариев, что требует дополнительных исследований для оценки характеристик шейки матки после введения различных видов пессария. Это позволит установить механизм их действия, а также определить их эффективность в профилактике ПР в каждой конкретной клинической ситуации.
Цель исследования — обосновать дифференцированный подход к выбору типа пессария для коррекции истмико-цервикальной недостаточности и профилактики преждевременных родов на основе оценки параметров шейки матки.
МЕТОДЫ
Дизайн исследования
Исследование проведено по дизайну рандомизированного проспективного исследования с участием 90 беременных женщин с диагнозом ИЦН, корригированная акушерским пессарием, у которых изучались параметры шейки матки до и после коррекции ИЦН.
Критерии соответствия
Критерии включения
Беременные женщины на сроках 19–24 недели с диагнозом ИЦН, длиной шейки матки 25 мм и менее, определенной при проведении трансвагинального ультразвукового исследования (ТВУЗИ); одноплодная беременность.
Критерии невключения
Беременные с признаки угрожающего самопроизвольного позднего выкидыша, угрожающих ПР; многоплодная беременность; кровянистые выделения из половых путей; беременность, наступившая в результате вспомогательных репродуктивных технологий ВРТ; пороки развития плода, инфекционно-воспалительные заболевания влагалища.
Критерии исключения
Отказ пациентки от дальнейшего участия в исследовании, отказ от динамического наблюдения; состояние матери и плода, требующие прерывания беременности и/или досрочного родоразрешения.
Условия проведения исследования
Исследование проведено на кафедре акушерства и гинекологии с курсом факультета повышения квалификации и переподготовки (ФПКиП) учреждения образования «Гомельский государственный медицинский университет», на базе учреждения здравоохранения «Гомельская городская клиническая больница № 2» и учреждения «Гомельский областной диагностический медико-генетический центр с консультацией «Брак и семья».
Продолжительность исследования
Набор испытуемых и регистрация результатов проводились в период с января 2015 по декабрь 2019 года. Пациентки наблюдались с момента установления диагноза и до момента завершения беременности. Диагноз ИЦН (шифр по МКБ-10 — О34.3) был выставлен на основании данных анамнеза, клинического обследования, ТВУЗ цервикометрии.
Описание медицинского вмешательства
Отбор участников включал проведение ТВУЗ цервикометрии на сроках 19–24 недели для диагностики ИЦН. Выполнялся осмотр врачом акушером-гинекологом, сбор анамнеза, осмотр в зеркалах, проведение микроскопического и бактериологического исследования отделяемого половых путей для исключения инфекционно-воспалительных заболеваний влагалища, УЗИ во втором триместре беременности с целью исключения многоплодия и пороков развития плода. Всем пациенткам после подтверждения отсутствия урогенитальных инфекций при нормальном тонусе миометрия проводилась коррекция ИЦН путем введения или акушерского разгружающего пессария, или цервикального перфорированного пессария (оба пессария произведены ООО «Симург», Республика Беларусь). Размер пессариев подбирался в соответствии с инструкцией производителя в зависимости от наличия родов в анамнезе, размера верхней трети влагалища и диаметра шейки матки, измеренного при УЗИ. Установка пессария проводилась в гинекологическом кресле в асептических условиях. Акушерский разгружающий пессарий, имеющий форму трапеции с закругленными углами, предварительно располагали в вертикальной плоскости у входа во влагалище. Вводили пессарий начиная с нижнего полукольца широкого основания, затем верхнее полукольцо широкого основания и продвигали весь пессарий вглубь влагалища. Пессарий разворачивали в косопоперечное положение относительно оси тела пациентки и размещали широким основанием в своде влагалища, узким — к лонному сочленению, шейка матки — в центральном отверстии пессария. Цервикальный пессарий, имеющий форму глубокой чаши, перед введением сжимали пальцами руки для уменьшения его размера и малым сечением вводили во влагалище женщины. Разворачивали пессарий таким образом, чтобы шейка матки располагалась в центральном отверстии, а выпуклая часть пессария была обращена к сводам влагалища.
Исходы исследования
Основной исход исследования
Конечной точкой исследования считали завершение беременности родами как на сроках более 37 недель гестации (эффективное предупреждение ПР), так и досрочно до 37 недель, когда учитывали срок, до которого удалось пролонгировать беременность. Оценивали эффективность акушерского разгружающего пессария (АРП) и цервикального перфорированного пессария (ЦП) для профилактики ПР и определяли параметры шейки матки, изменяемые при использовании АРП и ЦП для лечения ИЦН. Анализировали частоту развития осложнений после введения пессариев: смещение пессария, пролабирование плодных оболочек во влагалище, отек шейки матки, сладж околоплодных вод, повышенный тонус миометрия.
Дополнительный исход исследования
Исследованием не предусмотрены.
Методы регистрации исходов
Эффективность коррекции ИЦН в группах оценивалась как число случаев родов в сроке более 37 недель беременности (срочные роды). Параметры шейки матки оценивались на аппаратах ультразвуковой диагностики, оснащенных трансвагинальным датчиком с рабочей частотой 5 МГц. При ТВУЗ цервикометрии определяли: общую длину истмико-цервикального отдела (ОДЦО) в мм; длину сомкнутой части цервикального отдела (ДСЧЦО) в мм; глубину пролабирования плодных оболочек в цервикальный канал (ГП) в мм; раскрытие и форму внутреннего зева (ВЗ) в мм; значение утеро-цервикального угла (УЦУ) в градусах. Измеряли параметры шейки матки начиная со 2–3-го дня после введения пессария и далее в динамике с интервалом 1 раз в 4 недели до 36 недель беременности или до момента ПР и сравнивали в зависимости от типа пессария.
Рандомизация
Были сформированы две группы случайным образом. Выборка пациенток в группы формировалась последовательным методом по мере обращения за медицинской помощью. В первой группе (группа АРП) был введен акушерский разгружающий пессарий, во второй (группа ЦП) — цервикальный перфорированный пессарий.
Обеспечение анонимности данных
Авторы исследования при получении и дальнейшей обработке первичных данных пациенток проводили обезличивание. Вводился новый ключевой код для параметров пациенток в случае исследования, без оглашения привязки кода к персональным данным.
Статистические процедуры
Принципы расчета размера выборки
Размер выборки предварительно не рассчитывался.
Статистические методы
Проведен статистический анализ полученных данных. Характер распределения данных отличался от нормального (использован критерий Шапиро — Уилка), поэтому количественные параметры представлены в виде медианы (Ме) и интерквартильного размаха (Q1: Q3). Частотный анализ проведен с использованием критерия χ² и точного двустороннего критерия Фишера (p) для малых выборок (менее 5 наблюдений) для четырехпольных таблиц. Для оценки различий между независимыми выборками применяли непараметрический критерий Манна — Уитни (U), зависимыми выборками — критерий Вилкоксона (Z). Определяли отношение шансов события в одной группе к шансам этого же события в другой группе (ОR; 95 % CI; р). Диагностическую значимость количественных показателей оценивали при помощи ROC-анализа, рассчитывали AUC (Area under Curve), ее 95 % CI, Se (чувствительность, %), Sp (специфичность, %). Статистическая обработка данных производилась с использованием пакета программ Statistica 10.0 (StatSoft, Tulsa, США) и MedCalc 10.2.0.0 (MedCalc, Mariakerke, Бельгия). Статистически значимые различия считали при уровне ошибки р < 0,05.
РЕЗУЛЬТАТЫ
Формирование выборки (групп) исследования
Формирование выборки проведено в соответствии с критериями включения и невключения. Для проведения исследования были включены 100 пациенток с ИЦН, 50 из которых был введен АРП и 50 — ЦП. Из-за дальнейшего отказа 9 пациенток с АРП и 1 пациентки с ЦП от динамической ТВУЗ цервикометрии окончательный анализ результатов исследования проведен у 90 беременных. В результате в группу АРП вошла 41 беременная, во вторую ЦП — 49 беременных. Блок-схема дизайна исследования приведена на рисунке 1.

Рис. 1. Блок-схема дизайна исследования
Примечание: блок-схема выполнена авторами (согласно рекомендациям CONSORT). Сокращения: АРП — акушерский разгружающий пессарий; ЦП — цервикальный перфорированный пессарий.
Fig. 1. Schematic diagram of the research design
Note: performed by the authors (according to CONSORT recommendations). Abbreviations: АРП — obstetric unloading pessary; ЦП — perforated cervical pessary.
Характеристики выборки (групп) исследования
Возраст женщин группы АРП составил 27 (26; 32) лет и статистически значимо не различался с женщинами группы ЦП — 28,5 (26; 31) года (U = 811; р = 0,98). Гестационный срок проведения коррекции ИЦН АРП составил 167 (154; 173) дней, что не имело статистически значимых различий со сроком введения ЦП — 166 (156; 173) дней (U = 941; р = 0,61). Группы не различались по паритету беременности и родов: доля повторно беременных женщин составила 75,6 % (31 из 41 женщины) в группе АРП и 81,6 % (40 из 49 женщин) в группе ЦП (χ² = 0,192; р = 0,661). Повторнородящими были 46,3 % (19 из 41) женщин в группе АРП и 34,7 % (17 из 49) — в группе ЦП (χ² = 0,823; р = 0,364). Невынашивание беременности в анамнезе наблюдалось у 36,6 % (15 из 41) пациенток группы АРП и у 26,5 % (13 из 49) женщин в группе ЦП, что было сопоставимо (χ² = 0,636; р = 0,425).
Основные результаты исследования
Гестационный срок верификации ИЦН у беременных группы АРП составил 159 (147; 165) дней и не различался со сроком диагностики ИЦН в группе ЦП — 160 (154; 164) дней (U = 872; р = 0,5). Проведен сравнительный анализ параметров шейки матки по данным ТВУЗИ при первичном установлении диагноза ИЦН. У всех пациенток в исследовании ДСЧЦО была менее 25 мм, в то время как общая длина шейки матки с учетом воронки (ОДЦО) была значимо больше, до 40 мм, что нередко трактовалось как нормальная длина шейки матки, и риск ПР на предварительном этапе недооценивался. Ультразвуковые параметры шейки матки до проведения коррекции ИЦН различными типами пессариев были сопоставимы в группах АРП и ЦП (табл. 1).
Таблица 1. Параметры шейки матки до коррекции истмико-цервикальной недостаточности в группах сравнения, Ме (25; 75)
Table 1. Cervical parameters before correction of isthmic-cervical insufficiency in comparison groups, Me (25; 75)
|
Параметры |
Группа 1 (АРП) (n = 41) |
Группа 2 (ЦП) (n = 49) |
Статистические параметры: U, р |
|
ОДЦО, мм |
29 (23; 36) |
26 (23; 34) |
U = 978; р = 0,83 |
|
ДСЧЦО, мм |
23 (20; 23) |
23 (21; 24) |
U = 923; р = 0,51 |
|
ГП, мм |
7 (0; 15) |
7 (0; 12) |
U = 959; р = 0,71 |
|
ВЗ, мм |
7 (0; 12) |
6 (0; 10) |
U = 952; р = 0,67 |
|
УЦУ,° |
115 (110; 130) |
110 (100; 130) |
U = 872; р = 0,28 |
Примечание: таблица составлена авторами; Сокращения: АРП — акушерский разгружающий пессарий; ЦП — цервикальный перфорированный пессарий; ОДЦО — общая длина цервикального отдела; ДСЧЦО — длина сомкнутой части цервикального отдела; ГП — глубина пролабирования плодных оболочек; ВЗ — внутренний зев; УЦУ — утеро-цервикальный угол.
Note: compiled by the authors. Abbreviations: АРП — obstetric unloading pessary; ЦП — perforated cervical pessary; ОДЦО — total length of the cervical region; ДСЧЦО — length of the closed part of the cervical region; ГП — depth of prolapse of membranes; ВЗ — internal os; УЦУ — uterocervical angle.
На 2–3-й день после введения пессариев при опросе пациентки обеих групп не предъявляли жалоб. Повторно были исследованы параметры шейки матки. На фоне введения пессариев произошли изменения некоторых параметров шейки матки, которые зависели от вида примененного пессария (табл. 2).
Таблица 2. Параметры шейки матки при проведении трансвагинального ультразвукового исследования до коррекции истмико-цервикальной недостаточности и на 2–3-й день после коррекции истмико-цервикальной недостаточности при помощи акушерского разгружающего пессария и цервикального перфорированного пессария, Ме (25; 75)
Table 2. Cervical parameters in transvaginal ultrasound before correction of isthmic-cervical insufficiency and on days 2–3 after correction of isthmic-cervical insufficiency using obstetric unloading pessaries and perforated cervical pessaries, Me (25; 75)
|
Показатель |
Группа 1 (АРП) (n = 41) |
Группа 2 (ЦП) (n = 49) |
||
|
до |
после |
до |
после |
|
|
ОДИЦО, мм |
29 (23; 36) |
30 (32; 35) |
26 (23; 34) |
29 (25; 33) |
|
ДСЧЦО, мм |
23 (20; 23) |
22 (19; 25) |
23 (21; 24) |
25 (21; 27)* |
|
ГП, мм |
7 (0; 15) |
5 (0; 12) |
7 (0; 12) |
0 (0; 10) |
|
ВЗ, мм |
7 (0; 12) |
5 (0; 12) |
6 (0; 10) |
0 (0; 12) |
|
УЦУ,° |
115 (110; 130) |
100 (90; 115)* |
110 (100; 130) |
110 (105; 125) |
|
Статистические параметры: Z, p |
ZУЦУ = 2,3; р = 0,021 |
ZДСЧЦО = 2,6; р = 0,009 |
||
Примечания: таблица составлена авторами; * p < 0,05 для Z-критерия Вилкоксона. Сокращения: АРП — акушерский разгружающий пессарий; ЦП — цервикальный перфорированный пессарий; ОДЦО — общая длина цервикального отдела; ДСЧЦО — длина сомкнутой части цервикального отдела; ГП — глубина пролабирования плодных оболочек; ВЗ — внутренний зев; УЦУ — утеро-цервикальный угол.
Notes: the table was compiled by the authors; * p < 0.05 for z value from the Wilcoxon test. Abbreviations: АРП — obstetric unloading pessary; ЦП — perforated cervical pessary; ОДЦО — total length of the cervical region; ДСЧЦО — length of the closed part of the cervical region; ГП — depth of prolapse of membranes; ВЗ — internal os; УЦУ — uterocervical angle.
На фоне введения АРП происходило значимое уменьшение УЦУ со 115 (110; 130)° до 100 (90; 115)° (Z = 2,3; р = 0,021), как следствие, происходило перераспределение давления, оказываемого плодом и экстраплодовыми структурами, с шейки матки на передний нижний маточный сегмент. Таким образом, реализовался эффект разгрузки шейки матки при сохранении исходной ее длины. Не наблюдалось смыкания внутреннего зева и уменьшения пролабирования оболочек в цервикальный канал. В свою очередь, коррекция ИЦН при помощи ЦП приводила к значимому увеличению длины сомкнутой части шейки матки с 23 (21; 24) мм до 25 (21; 27) мм (Z = 2,6; р = 0,009), и отмечалась тенденция к уменьшению глубины пролабирования плодных оболочек в цервикальный канал (Z = 1,9; р = 0,06). Таким образом, реализовался эффект смыкания шейки матки.
Дальнейшее динамическое исследование позволило оценить долгосрочность наблюдаемых на фоне введения пессариев изменений. Динамика ДСЧЦО после коррекции ИЦН при помощи АРП и ЦП представлена на рисунке 2.
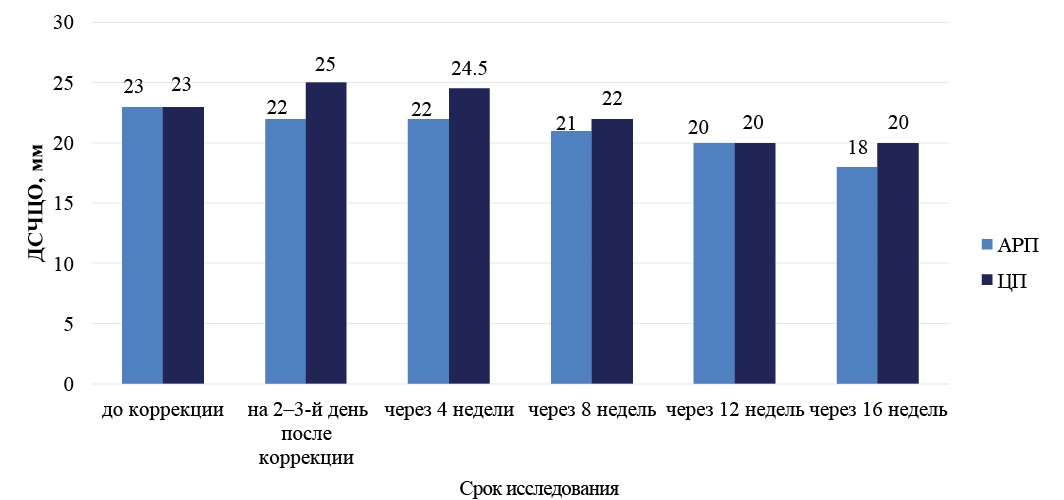
Рис. 2. Динамика изменения длины сомкнутой части шейки матки (мм) при коррекции истмико-цервикальной недостаточности разными типами пессариев
Примечание: рисунок выполнен авторами. Сокращения: АРП — акушерский разгружающий пессарий; ЦП — цервикальный перфорированный пессарий; ДСЧЦО — длина сомкнутой части цервикального отдела.
Fig. 2. Dynamics of change in the length of the closed part of the cervix (mm) in the correction of isthmic-cervical insufficiency using different types of pessaries
Note: performed by the authors. Abbreviations: АРП — obstetric unloading pessary; ЦП — perforated cervical pessary; ДСЧЦО — length of the closed part of the cervical region
После введения АРП уже начиная со 2–3-го дня и далее в течение 16 недель было отмечено постепенное значимое уменьшение ДСЧЦО с 23 до 18 мм (Zчерез 4–8 недель = 4,2; р = 0,0002; Zчерез 8–12 недель = 3,9; р = 0,0009; Zчерез 12–16 недель = 2,1; р = 0,046). Наблюдаемое увеличение ДСЧЦО на фоне введения ЦП было отмечено только в первые 4 недели, а далее также произошло постепенное значимое уменьшение ДСЧЦО в течение 12 недель (Zчерез 4–8 недель ЦП = 3,8; р = 0,0002; Zчерез 8–12 недель ЦП = 5,2; р < 0,0001), что свидетельствует о недолгосрочности эффекта смыкания при использовании ЦП. Для двух групп беременных независимо от типа используемого пессария было установлено, что у женщин с ПР по сравнению с женщинами, родившими в срок, наблюдалось значимое уменьшение ДСЧЦО между 28 и 32 неделями беременности (через 8 и 12 недель после коррекции), оно составило 4 (2; 10) мм против 2 (0; 3) мм (U = 356; р = 0,0001). Для обеих групп выявлено пороговое значение уменьшения ДСЧЦО для прогнозирования СПР. Так, уменьшение ДСЧЦО более 4 мм при последовательном исследовании в 28 и 32 недели у женщин с корригированной ИЦН явилось значимым фактором риска ПР (AUC = 0,748; Se = 50,0 %; Sp = 91,1 %; 95 % CI — 0,628–0,845; р = 0,0042).
Динамика изменения утеро-цервикального угла при коррекции истмико-цервикальной недостаточности разными типами пессариев представлена на рисунке 3.
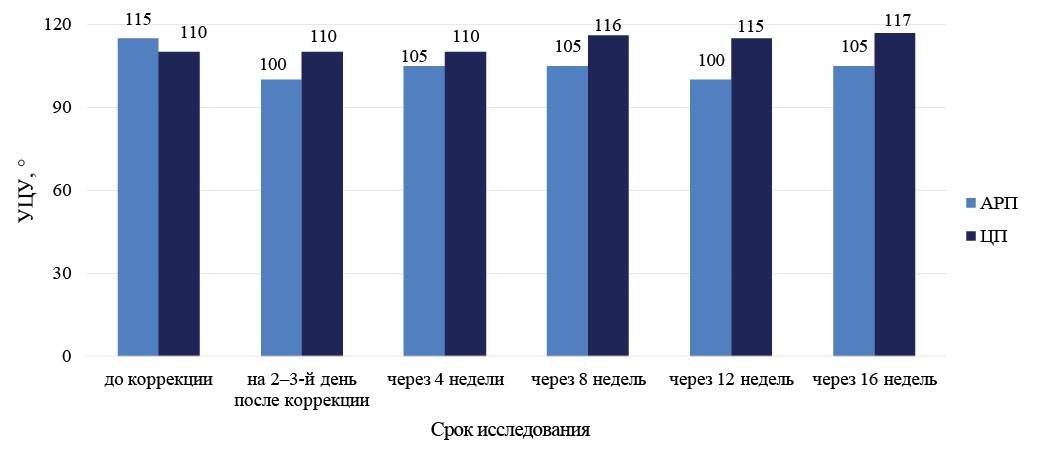
Рис. 3. Динамика изменения утеро-цервикального угла (°) при коррекции истмико-цервикальной недостаточности разными типами пессариев
Примечание: рисунок выполнен авторами. Сокращения: АРП — акушерский разгружающий пессарий; ЦП — цервикальный перфорированный пессарий; УЦУ — утеро-цервикальный угол.
Fig. 3. Dynamics of changes in the uterocervical angle (°) in the correction of isthmic-cervical insufficiency using different types of pessaries
Note: performed by the authors. Abbreviations: АРП — obstetric unloading pessary; ЦП — perforated cervical pessary; УЦУ — uterocervical angle
После введения АРП получен долгосрочный эффект в отношении УЦУ. Значимое уменьшение УЦУ, наблюдаемое уже на 2–3 сутки после коррекции, сохранялось и через 12–16 недель (Zчерез 12 недель АРП = 2,3; р = 0,021, Zчерез 16 недель АРП = 2,2; р = 0,046). В свою очередь, коррекция ИЦН ЦП не только не приводила к изменению УЦУ на 2–3 день после введения пессария, но на сроке 28 недель (через 8 недель после коррекции) наблюдалось значимое увеличение УЦУ со 110 (105; 125)° до 116 (110; 130)° (Z = 3,1; р = 0,003). Для обеих групп установлено пороговое значение УЦУ на сроке 28 недель беременности, равное или большее 112°, при котором с чувствительностью 62,5 % и специфичностью 71,4 % можно прогнозировать ПР (AUC = 0,733; 95 % CI — 0,628–0,822; р = 0,0001).
Динамическое ТВУЗИ позволило своевременно выявить правильность расположения пессария и ряд осложнений, возникших на фоне введения разных типов пессариев (табл. 3).
Таблица 3. Частота и характер осложнений после коррекции истмико-цервикальной недостаточности разными типами пессариев по данным трансвагинального ультразвукового исследования
Table 3. Frequency and nature of complications after correction of isthmic-cervical insufficiency with different types of pessaries according to transvaginal ultrasound
|
Признак ТВУЗИ |
Группа 1 (АРП) (n = 41) |
Группа 2 (ЦП) (n = 49) |
Уровень статистической значимости, р |
||
|
абс. |
отн. |
абс. |
отн. |
||
|
Смещение пессария |
8 |
19,5 % |
5 |
10,2 % |
χ² = 1,56; р = 0,24 |
|
Отек шейки матки |
0 |
0 |
5 |
10,2 % |
2p (F) = 0,06 |
|
Пролабирование плодных оболочек во влагалище |
1 |
2,4 % |
3 |
6,1 % |
2p (F) = 0,62 |
|
Сладж околоплодных вод |
5 |
12,2 % |
3 |
6,1 % |
2p (F) = 0,46 |
|
Повышенный тонус миометрия |
9 |
21,9 % |
10 |
20,4 % |
χ² = 0,01; р = 0,98 |
Примечание: таблица составлена авторами; Сокращения: ТВУЗИ — трансвагинальное ультразвуковое исследование; АРП — акушерский разгружающий пессарий; ЦП — цервикальный перфорированный пессарий; 2p (F) — двусторонний точный критерий Фишера; ТВУЗИ — трансвагинальное ультразвуковое исследование.
Note: compiled by the authors. Abbreviations: ТВУЗИ — transvaginal ultrasound; АРП — obstetric unloading pessary; ЦП — perforated cervical pessary; 2p (F) — two-tailed Fisher’s exact test
В случае смещения пессария в его центральном отверстии визуализировалась лишь часть передней губы шейки матки и/или передняя стенка влагалища. Смещение пессария в целом наблюдалось в 14,4 % (13 из 90) случаев использования пессариев, в каждом пятом случае введения АРП и у 10,2 % беременных с ЦП. У 2 пациенток с АРП (4,9 %) и 1 пациентки с ЦП (2,0 %) смещение пессария было выявлено на сроках до 28 недель гестации, при этом в 100 % случаев в последующем у этих женщин произошли ПР (на сроках 229, 246 и 255 дней). У 3 (7,3 %) женщин с АРП и 4 (8,2 %) пациенток с ЦП смещение было диагностировано на сроке 32 недели гестации, при этом в 71,4 % (2 пациентки с АРП и 4 — с ЦП) случаев произошли ПР. Еще у 3 и (7,3 %) беременных с АРП смещение было диагностировано на сроке 36 недель, при этом все женщины родили в срок.
Развитие отека шейки матки наблюдалось в исследовании у 5,6 % (5 из 90) женщин, и только в случаях введения ЦП. Тем не менее развитие отека шейки матки не повлияло на исход беременности, пессарий был заменен на больший по размеру, и у всех этих пациенток роды произошли в срок.
Пролабирование плодных оболочек за пределы наружного зева шейки матки или во влагалище имело место в 4,4 % (4 из 90) случаев независимо от типа пессария. В 2 (2,2 %) случаях беременность была пролонгирована до доношенного срока (в одном случае у пациентки был введен АРП, во втором — ЦП) и в 4,1 % (2 из 49) случаев коррекции ИЦН ЦП произошли ПР.
Сладж в области нижнего полюса плодного пузыря сформировался в 8,9 % (8 из 90) случаев. Частота возникновения сладжа не зависела от вида пессария. Он наблюдался у 12,2 % (5 из 41) женщин с АРП, у 6,1 % (3 из 49) женщин с ЦП. Появление сладжа явилось неблагоприятным фактором для исхода родов. В 75 % (6 из 8) случаев при наличии сладжа беременность прервалась досрочно.
Повышенный тонус миометрия нижнего сегмента матки на фоне введения пессария был выявлен у 21,1 % (19 из 90) женщин групп исследования и по частоте наблюдения не зависел от типа введенного пессария. В обеих группах независимо от типа пессария установлено, что у женщин с ПР, по сравнению с женщинами со срочными родами, значимо чаще наблюдался повышенный тонус миометрия — у 46,9 % (15 из 34) женщин против 7,4 % (4 из 56) женщин соответственно (χ² = 15,217; р = 0,0001). При этом шанс развития ПР увеличивался в 8,1 раза (OR = 8,1; 95 % CI — 2,6–25,2; р = 0,0003) независимо от срока гестации, когда наблюдался повышенный тонус миометрия и возрастал риск ПР в 23,3 раза при наличии повышенного тонуса миометрия на сроке 32 недели беременности (OR = 23,3; 95 % CI — 2,7–19,7; р = 0,004), что требовало дополнительных назначений для сохраняющей беременность терапии.
Доля срочных родов у пациенток группы АРП составила 61,0 % (25 из 41 женщины) и не имела статистически значимых различий с группой ЦП, где в 64,7 % (31 из 49 женщин) случаев произошли роды при доношенной беременности (χ² < 0,0001; р = 0,996). Гестационный срок наступления ПР в группе АРП составил 247 (230; 253) дней, а в группе ЦП — 245 (225; 254) дней и был сопоставим (U = 139; р = 0,870). При этом в 2 случаях после коррекции ЦП произошел поздний выкидыш в 21–22 недели по типу разрыва плодных оболочек и в 1 случае коррекции ЦП — ранние ПР до 28 недель (менее 196 дней). ПР на сроке 28–34 недели (196–237 дней) наблюдались у 8 (8,8 %) женщин с ИЦН, корригированной пессарием, на сроке 34–37 недель (238–258 дней) — у 23 (25,5 %) женщин и значимо не различалось в зависимости от типа выбранного пессария.
Дополнительные результаты исследования
Не получены.
Нежелательные явления
Не выявлены.
ОБСУЖДЕНИЕ
Ограничения исследования
Данное исследование имеет ограничения в виде небольшой статистической мощности из-за ограниченного числа пациентов.
Обобщаемость/экстраполяция
Результаты этого исследования могут распространяться и на другие виды или экспериментальные условия исследований. В частности, при использовании других типов пессариев, отличных от применяемых в данном исследовании, ультразвуковая оценка параметров шейки матки до и после установки пессариев позволит оценить механизм их работы, эффективность как для лечения ИЦН, так и с целью диагностики осложнений, требующих дополнительных медицинских вмешательств.
Резюме основного результата исследования
Проведенное исследование продемонстрировало высокую эффективность и акушерского разгружающего пессария, и цервикального перфорированного пессария. Получены данные, подтверждающие необходимость дифференцированного подхода к выбору типа пессария для коррекции истмико-цервикальной недостаточности. Важным результатом является выявление параметров шейки матки при ИЦН, которые можно корректировать с помощью различных типов пессариев и тем самым более эффективно предупреждать преждевременные роды.
Обсуждение основного результата исследования
В настоящее время на фоне противоречивых публикаций об эффективности акушерского пессария в отношении коррекции ИЦН и предупреждения ПР [11–14], а также в условиях совершенствования форм, размеров и материала пессариев, данное исследование показало эффективность АРП и ЦП предупреждения 61 и 64,7 % потенциальных ПР по причине ИЦН, что согласуется с результатами предыдущих исследований [16][17]. Основная причина неонатальных и младенческих потерь при недонашивании беременности связана с родами до 28 недель [1]. По мнению Y. O. Xiong и соавт., только в случае многоплодной беременности АП предупреждает такие роды [13]. В нашем исследовании АРП и ЦП продемонстрировали высокую эффективность (100 и 97 % соответственно) в отношении предотвращения ранних ПР при одноплодной беременности и позволили пролонгировать беременности на 14 недель.
Авторы проведенных исследований склоняются к необходимости разработки более четких критериев для обоснования применения акушерского пессария, а также указывают на необходимость ТВУЗ-контроля за параметрами шейки матки, правильностью размещения пессария, доказывая, что таким образом можно повысить эффективность использования пессария для коррекции ИЦН и предупреждения ПР [2][20–22]. В настоящем исследовании необходимость дифференцированного выбора типа пессария обусловлена тем, что параметры, корректируемые различными пессариями, отличаются. На фоне введения АРП происходит значимое уменьшение УЦУ (р = 0,021), а коррекция ИЦН при помощи ЦП приводит к увеличению длины сомкнутой части шейки матки (р = 0,009) и некоторому уменьшению глубины пролабирования плодных оболочек в цервикальный канал (р = 0,06). Механизм корригирующего действия АРП связан с перераспределением давления, оказываемого плодом и экстраплодовыми структурами, с шейки матки на передний нижний маточный сегмент, в то время как реализация корригирующего эффекта ЦП обусловлена смыканием шейки матки. Оценка в комплексе ДСЧЦО, ВЗ, ГП и УЦУ при ТВУЗ-цервикометрии во втором триместре позволит выбрать необходимый тип пессария и получить максимальный эффект от его использования.
Проведение УЗ-контроля после коррекции ИЦН пессарием является неотъемлемой частью дальнейшего прогноза ПР [2][21]. Уже на 2–3-и сутки после введения пессария можно оценить, какие параметры шейки матки удалось скорректировать, а дальнейшая динамическая ТВУЗ-цервикометрия позволяет выявить прогрессирование укорочения шейки матки и пролабирования плодных оболочек, диагностировать такие осложнения, как смещение пессария, отек шейки матки, появление сладжа околоплодных вод и повышение тонуса миометрия, что требует своевременного применения дополнительных лечебных мероприятий для снижения риска ПР.
ЗАКЛЮЧЕНИЕ
При выборе типа пессария для профилактики ПР при ИЦН ультразвуковые параметры шейки матки являются определяющими. Применение АРП направлено на уменьшение УЦУ, а введение ЦП увеличивает длину сомкнутой части цервикального отдела. Лечение ИЦН с применением акушерского разгружающего пессария и цервикального пессария позволяет предупредить, соответственно, 61 и 64,7 % потенциальных ПР, в том числе 100 и 97 % ранних родов до 28 недель беременности. Динамический ультразвуковой контроль с определением параметров шейки матки после установки пессариев позволяет своевременно оценить осложнения и провести их коррекцию, повысить эффективность использования акушерских пессариев для коррекции ИЦН и предупреждения ПР.
Список литературы
1. Walani SR. Global burden of preterm birth. Int J Gynaecol Obstet. 2020;150(1):31–33. https://doi.org/10.1002/ijgo.13195
2. Каплан Ю.Д., Захаренкова Т.Н. Прогнозирование спонтанных преждевременных родов у женщин с истмико-цервикальной недостаточностью, корригированной пессарием. Проблемы здоровья и экологии. 2019;4:43–48. https://doi.org/10.51523/2708-6011.2019-16-4-8
3. Vidal MS Jr, Lintao RCV, Severino MEL, Tantengco OAG, Menon R. Spontaneous preterm birth: Involvement of multiple feto-maternal tissues and organ systems, differing mechanisms, and pathways. Front Endocrinol (Lausanne). 2022;13:1015622. https://doi.org/10.3389/fendo.2022.1015622
4. Thain S, Yeo GSH, Kwek K, Chern B, Tan KH. Spontaneous preterm birth and cervical length in a pregnant Asian population. PLoS One. 2020;15(4):e0230125. https://doi.org/10.1371/journal.pone.0230125
5. Sawaddisan R, Kor-Anantakul O, Pruksanusak N, Geater A. Distribution of uterocervical angles in the second trimester of pregnant women at low risk for preterm delivery. J Obstet Gynaecol. 2021;41(1):77–82. https://doi.org/10.1080/01443615.2020.1718622
6. Hessami K, Kasraeian M, Sepúlveda-Martínez Á, Parra-Cordero MC, Vafaei H, Asadi N, Benito Vielba M. The Novel Ultrasonographic Marker of Uterocervical Angle for Prediction of Spontaneous Preterm Birth in Singleton and Twin Pregnancies: A Systematic Review and Meta-Analysis. Fetal Diagn Ther. 2021:1–7. https://doi.org/10.1159/000510648
7. Luechathananon S, Songthamwat M, Chaiyarach S. Uterocervical Angle and Cervical Length as a Tool to Predict Preterm Birth in Threatened Preterm Labor. Int J Womens Health. 2021;13:153–159. https://doi.org/10.2147/IJWH.S283132
8. Singh PK, Srivastava R, Kumar I, Rai S, Pandey S, Shukla RC, Verma A. Evaluation of Uterocervical Angle and Cervical Length as Predictors of Spontaneous Preterm Birth. Indian J Radiol Imaging. 2022;32(1):10–15. https://doi.org/10.1055/s-0041-1741411
9. Tanacan A, Sakcak B, Denizli R, Agaoglu Z, Farisogullari N, Kara O, Sahin D. The utility of combined utero-cervical ındex in predicting preterm delivery in pregnant women with preterm uterine contractions. Arch Gynecol Obstet. 2024;310(1):377–385. https://doi.org/10.1007/s00404-024-07395-4
10. Доброхотова Ю.Э., Боровкова Е.И., Залесская С.А., Нагайцева Е.А., Раба Д.П. Диагностика и тактика ведения пациенток с истмико-цервикальной недостаточностью. Гинекология. 2018;20(2):41–45. https://doi.org/10.26442/2079-5696_2018.2.41-45
11. Марочко К.В., Парфёнова Я.А., Артымук Н.В., Новикова О.Н., Беглов Д.Е. Дискуссионные вопросы применения акушерского пессария при истмико-цервикальной недостаточности. Фундаментальная и клиническая медицина. 2023;8(1):109–118. https://doi.org/10.23946/2500-0764-2023-8-1-109-118
12. Saccone G, Ciardulli A, Xodo S, Dugoff L, Ludmir J, Pagani G, Visentin S, Gizzo S, Volpe N, Maruotti GM, Rizzo G, Martinelli P, Berghella V. Cervical Pessary for Preventing Preterm Birth in Singleton Pregnancies With Short Cervical Length: A Systematic Review and Meta-analysis. J Ultrasound Med. 2017;36(8):1535–1543. https://doi.org/10.7863/ultra.16.08054
13. Xiong YQ, Tan J, Liu YM, Qi YN, He Q, Li L, Zou K, Sun X. Cervical pessary for preventing preterm birth in singletons and twin pregnancies: an update systematic review and meta-analysis. J Matern Fetal Neonatal Med. 2022;35(1):100–109. https://doi.org/10.1080/14767058.2020.1712705
14. Goya M, Pratcorona L, Merced C, Rodó C, Valle L, Romero A, Juan M, Rodríguez A, Muñoz B, Santacruz B, Bello-Muñoz JC, Llurba E, Higueras T, Cabero L, Carreras E; Pesario Cervical para Evitar Prematuridad (PECEP) Trial Group. Cervical pessary in pregnant women with a short cervix (PECEP): an open-label randomised controlled trial. Lancet. 2012;379(9828):1800–1806. https://doi.org/10.1016/S0140-6736(12)60030-0
15. Goya M, de la Calle M, Pratcorona L, Merced C, Rodó C, Muñoz B, Juan M, Serrano A, Llurba E, Higueras T, Carreras E, Cabero L; PECEP-Twins Trial Group. Cervical pessary to prevent preterm birth in women with twin gestation and sonographic short cervix: a multicenter randomized controlled trial (PECEP-Twins). Am J Obstet Gynecol. 2016;214(2):145–152. https://doi.org/10.1016/j.ajog.2015.11.012
16. Тимохина Е.В., Стрижаков А.Н., Песегова С.В., Белоусова В.С., Самойлова Ю.А. Выбор метода коррекции истмико-цервикальной недостаточности: результаты ретроспективного исследования. Акушерство и гинекология. 2021;8:86–93. https://doi.org/10.185565/aig.2021.8.86-92
17. Исенова С.Ш., Нургалым А.Е., Садуакасова Ш.М., Боран А.М., Нурланова, Г.К. Истмико-цервикальная недостаточность после ВРТ: ретроспективное исследование. Репродуктивная медицина. 2023;1(54):29–34. https://doi.org/10.37800/RM.1.2023.29-34
18. Захаренкова Т.Н., Кругликова А.В., Воронкова Е.А. Коррекция истмико-цервикальной недостаточности при пролабировании плодного пузыря и внутриматочной инфекции. Проблемы здоровья и экологии. 2023;20(2):128–134. https://doi.org/10.51523/2708-6011.2023-20-2-16
19. Mastantuoni E, Saccone G, Gragnano E, Di Spiezio Sardo A, Zullo F, Locci M; Italian Preterm Birth Prevention Working Group. Cervical pessary in singleton gestations with arrested preterm labor: a randomized clinical trial. Am J Obstet Gynecol MFM. 2021 Mar;3(2):100307. https://doi.org/10.1016/j.ajogmf.2021.100307
20. Grobman WA, Norman J, Jacobsson B; FIGO Working Group for Preterm Birth. FIGO good practice recommendations on the use of pessary for reducing the frequency and improving outcomes of preterm birth. Int J Gynaecol Obstet. 2021;155(1):23–25. https://doi.org/10.1002/ijgo.13837
21. Schnettler W, Manoharan S, Smith K. Transvaginal Sonographic Assessment Following Cervical Pessary Placement for Preterm Birth Prevention. AJP Rep. 2022;12(1):e80–e88. https://doi.org/10.1055/s-0041-1742273
22. Mendoza Cobaleda M, Ribera I, Maiz N, Goya M, Carreras E. Cervical modifications after pessary placement in singleton pregnancies with maternal short cervical length: 2D and 3D ultrasound evaluation. Acta Obstet Gynecol Scand. 2019;98(11):1442–1449. https://doi.org/10.1111/aogs.13647
Об авторах
Т. Н. ЗахаренковаБеларусь
Захаренкова Татьяна Николаевна — кандидат медицинских наук, доцент, заведующий кафедрой акушерства и гинекологии с курсом факультета повышения квалификации и переподготовки.
ул. Ланге, д. 5, Гомель, 246000
Ю. Д. Каплан
Беларусь
Каплан Юлия Дмитриевна — кандидат медицинских наук, доцент кафедры акушерства и гинекологии с курсом факультета повышения квалификации и переподготовки.
ул. Ланге, д. 5, Гомель, 246000
С. Н. Занько
Беларусь
Занько Сергей Николаевич — доктор медицинских наук, профессор, заслуженный деятель науки Республики Беларусь, председатель правления БМОО «Репродуктивное здоровье».
пр-т Фрунзе, д. 81, ком. 2025, Витебск, 210033
Т. Н. Ковалевская
Беларусь
Ковалевская Татьяна Николаевна — ассистент кафедры общественного здоровья и здравоохранения с курсом факультета повышения квалификации и переподготовки.
р-т Фрунзе, д. 27, Витебск, 210009
Дополнительные файлы
Рецензия
Для цитирования:
Захаренкова Т.Н., Каплан Ю.Д., Занько С.Н., Ковалевская Т.Н. Дифференцированное использование различных типов акушерских пессариев при истмико-цервикальной недостаточности для профилактики преждевременных родов: рандомизированное проспективное исследование. Кубанский научный медицинский вестник. 2024;31(5):15-25. https://doi.org/10.25207/1608-6228-2024-31-5-15-25
For citation:
Zakharenkova T.N., Kaplan Yu.D., Zanko S.N., Kovalevskaya T.N. Differential use of various types of pessaries in isthmic-cervical insufficiency for prevention of preterm birth: A randomized prospective trial. Kuban Scientific Medical Bulletin. 2024;31(5):15-25. https://doi.org/10.25207/1608-6228-2024-31-5-15-25








































